Il Tumore Fantasma: Quando un Intruso nel Cranio Frattura le Ossa
Ciao a tutti! Oggi voglio parlarvi di una storia medica che ha dell’incredibile, un caso che sembra uscito da un romanzo giallo, dove l’indiziato principale si nasconde in un posto impensabile e i suoi “crimini” si manifestano in tutt’altra parte del corpo. Parliamo di un tumore mesenchimale fosfaturico (PMT) localizzato alla base del cranio, una zona delicatissima e nascosta, che però ha causato in una giovane donna una condizione devastante chiamata osteomalacia indotta da tumore (TIO), portandola a soffrire di dolori diffusi e fratture multiple per ben due anni. Sembra strano, vero? Un piccolo tumore nel cranio che indebolisce le ossa di tutto il corpo? Eppure è successo.
Un Calvario di Dolore e Fratture
Immaginate una donna di 27 anni, nel pieno della sua vita, che inizia a soffrire di dolori lancinanti alla schiena (zona lombo-sacrale) e alle gambe. Un dolore che peggiora progressivamente, tanto da impedirle quasi di muoversi. Poi, la situazione precipita: una frattura patologica al bacino, seguita da altre fratture. Le terapie per proteggere le ossa non funzionano. In breve tempo, si ritrova costretta su una sedia a rotelle. Per due lunghi anni, questa è stata la sua realtà. I medici inizialmente brancolavano nel buio, pensando a malattie ematologiche o a predisposizioni maligne. La diagnosi era un vero enigma. La sofferenza era tanta, e la causa sembrava introvabile. Questo ritardo diagnostico, purtroppo, non è raro in questi casi: studi recenti indicano che il tempo medio tra l’insorgenza dei sintomi e la diagnosi di osteomalacia può essere di circa 3 anni.
La Svolta: Una Scintilla nel Buio della PET-CT
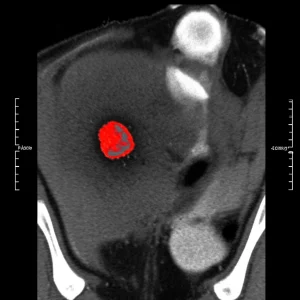
La svolta arriva con un esame di imaging avanzato: la tomografia a emissione di positroni-tomografia computerizzata (PET-CT). Questo esame, spesso utilizzato per scovare tumori o metastasi, ha rivelato qualcosa di inaspettato. Non solo ha confermato la presenza di lesioni ossee diffuse, tipiche di una malattia metabolica dell’osso (l’osteomalacia, appunto), ma ha anche individuato un piccolo “ispessimento” di tessuto molle (circa 14 mm x 7 mm) alla base del cranio, sul lato destro. Questa piccola massa mostrava un’alta espressione di recettori per la somatostatina, facendo sospettare un tumore neuroendocrino. Sembrava finalmente esserci una pista concreta! La paziente è stata quindi indirizzata al reparto di Otorinolaringoiatria. È incredibile pensare come un problema apparentemente ortopedico o reumatologico trovasse la sua origine in un’area di competenza otorinolaringoiatrica.

Cos’è Questo Tumore Misterioso?
Ma cosa c’entra un tumore alla base del cranio con le ossa fragili? Qui entra in gioco la particolarità del tumore mesenchimale fosfaturico (PMT). Questi tumori, sebbene spesso benigni, hanno una caratteristica unica: producono in eccesso una sostanza chiamata Fattore di Crescita dei Fibroblasti 23 (FGF-23). L’FGF-23 agisce sui reni, inducendoli a eliminare grandi quantità di fosfato attraverso le urine (fosfaturia). Il fosfato, insieme al calcio, è fondamentale per la mineralizzazione delle ossa. Se il corpo perde troppo fosfato (ipofosfatemia cronica), le ossa non riescono a mineralizzarsi correttamente, diventando deboli, dolenti e suscettibili a fratture. Ecco spiegata l’osteomalacia indotta dal tumore (TIO). I sintomi principali, quindi, non sono legati alla massa tumorale in sé (che spesso è piccola e non dà sintomi locali, specialmente se in zone “nascoste” come la base cranica), ma agli effetti sistemici dell’FGF-23. Gli esami del sangue della paziente confermavano questo quadro: fosfato bassissimo (<0.32 mmol/L), calcio leggermente alto (probabilmente per meccanismi di compenso o per le terapie in atto) e fosfatasi alcalina (ALP) molto elevata (381 U/L), un indice di rimaneggiamento osseo accelerato.
La Conferma Diagnostica e l’Intervento Chirurgico
Ulteriori indagini, come la risonanza magnetica (MRI), hanno confermato la presenza della lesione nella fossa pterigopalatina destra, alla base del cranio. Si è quindi proceduto con un intervento chirurgico endoscopico transnasale, una tecnica mininvasiva che permette di raggiungere aree profonde attraverso le cavità nasali. Durante l’operazione, i chirurghi hanno trovato il tumore, di circa 1.5 cm, adeso alla dura madre (la membrana che riveste il cervello). Era grigio-biancastro, soffice e ben vascolarizzato. Fortunatamente, è stato possibile rimuoverlo completamente. Già pochi giorni dopo l’intervento, i livelli di fosfato nel sangue hanno iniziato a risalire (0.53 mmol/L il quinto giorno post-operatorio) e il dolore osseo ha cominciato ad attenuarsi. L’analisi istologica e immunoistochimica del tessuto rimosso ha finalmente confermato la diagnosi: Tumore Mesenchimale Fosfaturico (PMT). La positività a marcatori specifici come Vimentina, SSTR2 (recettore della somatostatina 2, che spiega perché la PET-CT lo aveva individuato), ERG, CD56 e SATB2 (quest’ultimo suggerisce una differenziazione osteoblastica) ha sciolto ogni dubbio.

Una Nuova Speranza Terapeutica: L’Anlotinib
Sebbene la rimozione chirurgica completa sia il trattamento principale e spesso risolutivo per i PMT benigni, esiste un rischio di recidiva (riportato tra 0% e 57% in letteratura, spesso legato a resezioni incomplete). Inoltre, anche se rari, sono stati descritti casi di metastasi. Per questo motivo, e considerando le caratteristiche del tumore (pattern di crescita emangiopericitoide) e la severità del quadro clinico della paziente, si è deciso di intraprendere una terapia farmacologica mirata *dopo* l’intervento. La scelta è caduta sull’Anlotinib, un farmaco antitumorale che agisce inibendo diversi recettori tirosin-chinasici, tra cui il recettore FGFR1, spesso coinvolto nella patogenesi dei PMT (molti PMT presentano fusioni geniche come FN1-FGFR1). La paziente ha iniziato ad assumere Anlotinib capsule (12 mg al giorno per cicli di 14 giorni). Questa rappresenta una delle prime applicazioni documentate di Anlotinib in combinazione con la chirurgia per un PMT della base cranica.
Ritorno alla Vita
I risultati sono stati straordinari. A 6 mesi dall’intervento, i livelli di calcio e fosfato erano quasi normali, e la fosfatasi alcalina era scesa notevolmente (127 U/L). La risonanza magnetica di controllo non mostrava segni di recidiva locale. A 12 mesi, il dolore osseo era significativamente migliorato, i livelli ematici erano tornati nella norma e la paziente camminava senza limitazioni. A 16 mesi, era tornata al lavoro e alle sue normali attività quotidiane. Una PET-CT di controllo a distanza ha confermato l’assenza di recidiva nel sito chirurgico e in altre parti del corpo. Un follow-up di 2 anni ha confermato il successo del trattamento combinato, senza recidive e con un pieno recupero funzionale. Ovviamente, la paziente continuerà ad essere monitorata annualmente per controllare eventuali effetti collaterali del farmaco a lungo termine e aggiustare la dose se necessario.

Cosa Impariamo da Questo Caso?
Questo caso è emblematico per diverse ragioni:
- Sottolinea quanto possa essere difficile e lungo diagnosticare un PMT, specialmente quando si trova in sedi rare come la base cranica (solo il 5% dei casi) e i sintomi sono aspecifici e sistemici.
- Evidenzia l’importanza cruciale di un approccio multidisciplinare, coinvolgendo otorinolaringoiatri, radiologi, medici nucleari, endocrinologi, patologi e oncologi.
- Dimostra l’utilità di tecniche di imaging specifiche come la PET-CT con traccianti per i recettori della somatostatina (es. 68Ga-DOTA-TATE) per localizzare questi tumori elusivi.
- Introduce l’uso innovativo dell’Anlotinib come terapia adiuvante (post-chirurgica) nel trattamento dei PMT, aprendo potenzialmente nuove strade terapeutiche, soprattutto nei casi a rischio di recidiva o non completamente resecabili.
Insomma, una storia a lieto fine che ci ricorda come, anche di fronte a malattie rare e complesse, la perseveranza nella diagnosi, l’approccio collaborativo tra specialisti e l’innovazione terapeutica possano fare davvero la differenza e restituire ai pazienti una vita normale.
Fonte: Springer