Un Intruso Silenzioso: Viaggio nel Raro Mondo dei Tumori Fibrosi Solitari Maligni della Vescicola Seminale
Amici della scienza e delle scoperte mediche, preparatevi per un tuffo in una di quelle storie che ci ricordano quanto sia vasto e a volte misterioso il corpo umano. Oggi vi parlo di qualcosa di veramente insolito: un tumore fibroso solitario (SFT) maligno della vescicola seminal. Lo so, sembra un nome da film di fantascienza, ma è una realtà clinica, seppur incredibilmente rara.
Pensate che i tumori fibrosi solitari sono già di per sé poco comuni. Immaginateli come degli ospiti inattesi che possono spuntare in diverse parti del nostro organismo. La maggior parte di loro, per fortuna, ha un’indole benigna. Ma, come in ogni buona storia che si rispetti, c’è sempre l’eccezione che conferma la regola: la variante maligna. E quando questa variante decide di annidarsi in un posto come la vescicola seminal… beh, la faccenda si fa ancora più intrigante e complessa.
Un incontro inaspettato: la scoperta del tumore
La nostra storia ha per protagonista un uomo di 43 anni, in piena salute, che durante un controllo di routine si imbatte in una scoperta del tutto casuale. Una risonanza magnetica (MRI) rivela una massa nella sua vescicola seminal sinistra. Potete immaginare la sorpresa e, probabilmente, un po’ di preoccupazione. Gli esami si susseguono: una PET-CT mostra un ingrossamento della vescicola con una densità irregolare e un’attività metabolica (captazione di FDG) che fa drizzare le antenne ai medici. Sospetto: malignità.
A questo punto, serve una prova più concreta. Una biopsia suggerisce che si tratti di un tumore fibroso solitario, ma il campione di tessuto è piccolo, troppo piccolo per escludere con certezza la sua natura maligna. Ed è qui che entra in gioco l’ingegno e la prontezza della medicina moderna. Si decide per un esame patologico intraoperatorio rapido. In pratica, mentre il paziente è sotto i ferri, un campione viene analizzato al volo per avere una risposta definitiva e guidare le successive mosse chirurgiche.
L’intervento e la conferma
L’intervento inizia con l’asportazione laparoscopica del tumore dalla vescicola seminal sinistra. Il tessuto viene inviato immediatamente al laboratorio e, circa 30 minuti dopo, arriva il verdetto: le cellule fusiformi con atipia significativa confermano la natura maligna del tumore. A questo punto, non si può lasciare nulla al caso. Si procede con un intervento più radicale: l’asportazione sia della prostata che delle vescicole seminali.
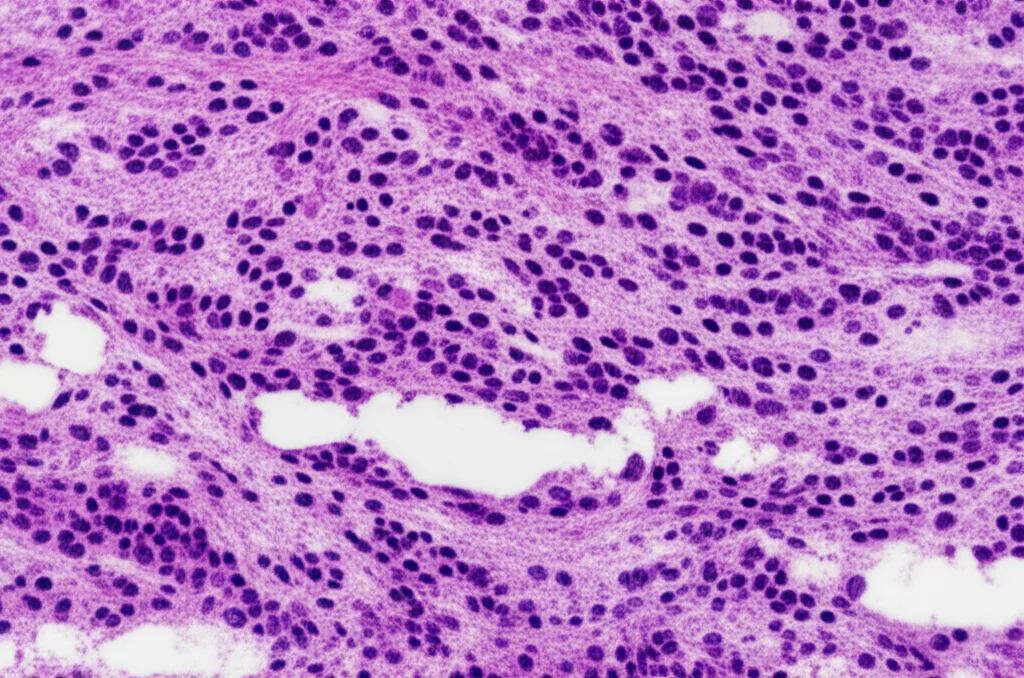
L’esame patologico definitivo post-operatorio non lascia dubbi: si tratta di un tumore fibroso solitario maligno. Le analisi immunoistochimiche mostrano positività per marcatori specifici come CD34, CD99 e STAT6, e un indice di proliferazione Ki-67 tra il 2% e il 10%. Fortunatamente, i margini chirurgici sono risultati liberi da malattia, un fattore cruciale per la prognosi.
Il paziente, dopo l’intervento, si è ripreso bene, senza incontinenza urinaria. Purtroppo, come spesso accade dopo una prostatectomia radicale, ha dovuto fare i conti con una disfunzione erettile persistente, un aspetto che impatta significativamente sulla qualità della vita. Ma la notizia più importante è che, dopo cinque anni di follow-up rigoroso, con controlli periodici, il nostro protagonista è libero da recidive o metastasi. Una vittoria importante!
Tumori della vescicola seminal: una rarità nella rarità
Parliamoci chiaro: i tumori maligni primari delle vescicole seminali sono una vera e propria mosca bianca in oncologia. Si contano circa un centinaio di casi in tutto il mondo. Ancora più rari sono i tumori fibrosi solitari che originano proprio lì. Pensate che, prima di questo caso, la letteratura scientifica in lingua inglese ne riportava solamente nove, di cui quattro maligni. Quindi, il caso che vi ho raccontato è il decimo SFT della vescicola seminal e il quinto di tipo maligno documentato.
Questi tumori non hanno un “identikit” preciso. I sintomi, quando presenti, possono essere vari: ematuria (sangue nelle urine), minzione frequente, disuria (difficoltà a urinare), ematospermia (sangue nello sperma), dolore o fastidio al basso addome. Ma, come nel nostro caso, circa la metà dei pazienti è completamente asintomatica, e la scoperta avviene per puro caso durante esami fatti per altri motivi.
La diagnosi: un puzzle complesso
Per scovare e definire questi tumori, la Tomografia Computerizzata (TC) pelvica e la Risonanza Magnetica (MRI) sono fondamentali. Aiutano a capire l’origine, l’estensione del tumore e se ha invaso i tessuti vicini. Tipicamente, gli SFT appaiono con un segnale omogeneo nelle immagini T1-pesate e un segnale variabile in quelle T2-pesate, creando un caratteristico aspetto “bianco e nero” misto. La PET-CT, con la sua capacità di rilevare l’attività metabolica (captazione di FDG), può far sorgere il sospetto di malignità, ma non è specifica.
La diagnosi definitiva, però, arriva sempre dal tavolo dell’anatomopatologo. L’esame istologico e l’immunoistochimica sono cruciali. I marcatori più espressi da questi tumori includono vimentina, CD34, CD99, Bcl-2 e Ki-67. Un ruolo chiave lo gioca anche STAT6, la cui espressione nucleare è tipica degli SFT e aiuta a distinguerli da altri tumori simili.
Nonostante la maggior parte degli SFT sia benigna, una percentuale tra l’11% e il 22% può avere un comportamento maligno, con recidive o metastasi dopo l’intervento. Fattori che fanno pensare a un potenziale maligno includono:
- Grandi dimensioni del tumore (superiori a 5 cm)
- Ipercellularità istopatologica
- Presenza di necrosi
- Aumento del tasso di mitosi (divisioni cellulari)
In questo contesto, la biopsia preoperatoria fornisce indizi importanti, ma può essere limitata dalla quantità o dalla rappresentatività del campione. Ecco perché l’esame patologico intraoperatorio rapido diventa un alleato preziosissimo: offre una conferma in tempo reale della malignità e guida le decisioni chirurgiche immediate. Un flusso diagnostico che integra imaging, patologia e chirurgia è essenziale per casi rari e complessi come questi.
Trattamento e prospettive future
Attualmente, il trattamento più efficace per gli SFT della vescicola seminal è la resezione chirurgica completa del tumore. La scelta dell’approccio chirurgico dipende dalle dimensioni del tumore, dall’estensione dell’invasione locale e dai reperti patologici. Le tecniche mininvasive, come la chirurgia laparoscopica o robot-assistita, sono sempre più preferite per la loro minore morbilità e recupero più rapido.
Nei casi maligni, un approccio aggressivo, che può includere la rimozione delle strutture adiacenti come la prostata, è cruciale per assicurare margini chirurgici negativi e minimizzare il rischio di recidiva. L’uso di terapie adiuvanti, come chemioterapia o radioterapia, è stato riportato in alcuni casi, ma il loro ruolo non è ancora ben definito a causa dei dati limitati.
Il caso che vi ho presentato sottolinea non solo la rarità di questi tumori, ma anche l’importanza di un approccio multidisciplinare che coinvolga imaging avanzato, patologia intraoperatoria rapida e strategie chirurgiche personalizzate per ottenere risultati di successo. Un follow-up a lungo termine è essenziale per monitorare eventuali recidive o metastasi.
La ricerca futura potrebbe concentrarsi sul ruolo delle terapie adiuvanti e sui meccanismi molecolari che stanno alla base della trasformazione maligna degli SFT. Comprendere meglio la fisiopatologia di questi tumori rari è la chiave per migliorare ulteriormente le strategie terapeutiche e offrire speranze sempre maggiori ai pazienti.
Insomma, ogni caso clinico, specialmente quelli più rari, è una lezione preziosa che ci spinge a conoscere sempre di più e a non dare mai nulla per scontato. La medicina è un viaggio continuo di scoperta, e storie come questa ne sono la prova più affascinante.
Fonte: Springer