Tubercolosi Disseminata: Quando la TBC Inganna Anche i Giovani Sani
Ciao a tutti! Oggi voglio parlarvi di una storia medica che ha dell’incredibile, un vero rompicapo che ci ricorda quanto il nostro corpo e le malattie che lo colpiscono possano essere imprevedibili. Parliamo di tubercolosi (TBC), una vecchia conoscenza dell’umanità, causata dal batterio Mycobacterium tuberculosis. Molti la associano ai polmoni, ma la TBC è una trasformista: può colpire quasi ogni organo. E quando decide di fare le cose in grande, diffondendosi in più parti del corpo contemporaneamente, parliamo di tubercolosi disseminata (dTB).
Ora, penserete: “Ok, ma la TBC disseminata colpirà persone con un sistema immunitario debole, giusto?”. Esatto, di solito è così. È più comune in chi ha l’HIV, è malnutrito, diabetico, o ha altri problemi che compromettono le difese. Ma la storia che vi racconto oggi riguarda un ragazzo di 29 anni, del Bangladesh, perfettamente sano e immunocompetente. Nessuna malattia pregressa degna di nota. Eppure, si è ritrovato a combattere contro una TBC diffusa in tutto il corpo. E la parte più difficile? Arrivare a capire cosa avesse.
Un Mistero Medico Lungo Sei Mesi
Immaginate questo giovane uomo. Si trasferisce in Italia, poi in Francia. Tutto sembra andare per il meglio, finché non iniziano i problemi. Sei mesi di febbre persistente, brividi, sudorazioni notturne da cambiare le lenzuola, una tosse che non se ne va, perdita di peso notevole (ben 12 kg!) e, nell’ultimo periodo, anche problemi intestinali con diarrea. Sintomi vaghi, vero? Potrebbe essere di tutto: un’infezione, un problema autoimmune, persino qualcosa di più serio.
In Francia viene ricoverato, pensano a una febbre tifoide (enterica), lo curano, ma i miglioramenti sono minimi. Torna in Italia, ma sta sempre peggio. La situazione lo spinge a tornare nel suo paese d’origine, il Bangladesh, sperando di trovare finalmente una risposta. E qui entra in gioco la sfida diagnostica.
Arriva in clinica con la febbre alta (40°C!), il polso accelerato, la pressione bassa. I medici lo visitano: cuore e polmoni sembrano a posto, ma notano dei linfonodi ingrossati sul collo. Gli esami del sangue mostrano anemia, infiammazione alta (VES a 82) e globuli bianchi aumentati. Iniziano una terapia antibiotica (ceftriaxone), ma non serve a nulla. La lastra al torace è normale, l’esame dell’espettorato per la TBC (il classico esame al microscopio per cercare i bacilli acido-resistenti) è negativo, e anche il test cutaneo alla tubercolina (Mantoux) risulta negativo. Tutti indizi che sembrano allontanare l’ipotesi TBC polmonare. Sembra un vicolo cieco.
La Caccia alla Diagnosi: Un Percorso a Ostacoli
Qui sta il punto cruciale: la TBC disseminata è subdola. I sintomi sono aspecifici e possono mimare mille altre condizioni. Febbre, stanchezza, perdita di peso… chi non li ha avuti? E se non ci sono i classici segni polmonari, la diagnosi diventa un’impresa. Pensate che più della metà dei pazienti con dTB cerca aiuto medico dopo oltre un mese dall’inizio dei sintomi!
Nel nostro caso, i medici in Bangladesh non si sono arresi. Hanno approfondito. Un test più moderno sull’espettorato, il GeneXpert, risulta finalmente positivo per la TBC. Bingo? Non ancora del tutto, bisogna capire quanto sia diffusa. Fanno un’ecografia all’addome: la milza, un organo spesso coinvolto nella dTB, mostra tanti piccoli noduli sospetti. Decidono di analizzare uno dei linfonodi ingrossati del collo con un agoaspirato (FNAC): l’esame citologico rivela la presenza di cellule tipiche dell’infiammazione tubercolare (cellule epitelioidi, necrosi caseosa). È la conferma: linfoadenite tubercolare cronica granulomatosa.

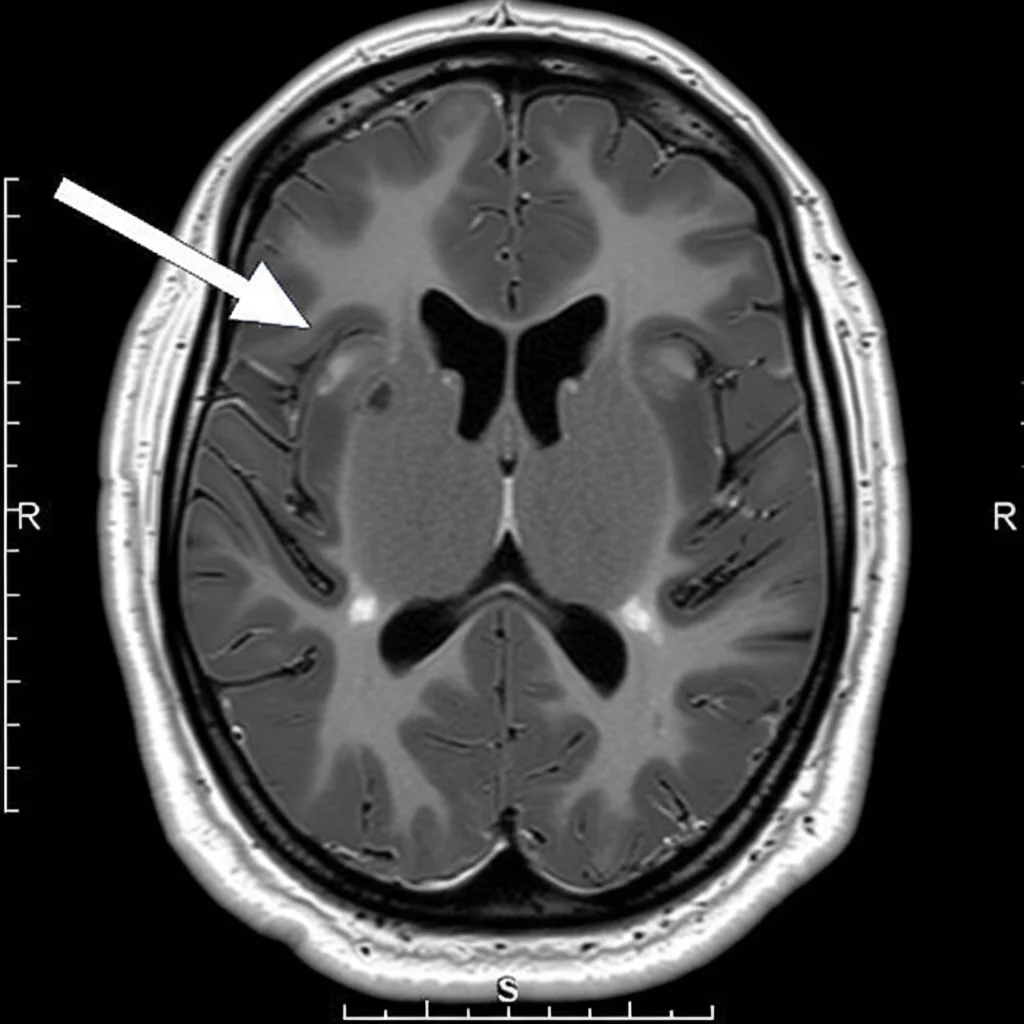
Ma non è finita. Il paziente inizia a soffrire di un forte mal di testa di recente insorgenza. Scatta la Risonanza Magnetica (MRI) al cervello. L’esito è preoccupante: l’immagine rivela una massa infiltrativa nel cervello (tra talamo, mesencefalo e lobo temporale/occipitale) e altri piccoli infiltrati sparsi. La TBC ha raggiunto anche il sistema nervoso centrale.
A questo punto il quadro è chiaro: tubercolosi disseminata che coinvolge polmoni (anche se inizialmente non evidente), linfonodi, milza e cervello. Il tutto in un giovane uomo senza apparenti fattori di rischio immunitario. Una rarità, certo (meno del 2% dei casi di TBC negli immunocompetenti), ma possibile.
Perché è Stato Così Difficile? E Cosa Impariamo?
Questo caso è emblematico per diverse ragioni:
- Sintomi aspecifici: Febbre, tosse, perdita di peso possono indicare molte malattie.
- Test iniziali negativi: La negatività della radiografia toracica, dell’esame microscopico dell’espettorato e del test Mantoux ha inizialmente sviato i medici. Questo succede spesso nella TBC extrapolmonare o disseminata.
- Il fattore “viaggio”: Essendo un ragazzo del Bangladesh (paese ad alta endemia di TBC) che si è ammalato in Europa (dove la TBC è meno comune), i medici europei potrebbero non aver sospettato subito la TBC, concentrandosi su diagnosi più “locali”. Questo ha causato un ritardo diagnostico di quasi 8 mesi!
- Importanza della persistenza: Solo grazie a indagini più approfondite e mirate (GeneXpert, ecografia, FNAC, MRI) si è arrivati alla diagnosi corretta.
La lezione principale? Bisogna mantenere un alto indice di sospetto per la TBC, anche nelle sue forme disseminate ed extrapolmonari, persino in pazienti giovani e apparentemente sani, soprattutto se provengono da aree geografiche dove la malattia è diffusa. Test come gli IGRA (QuantiFERON, che però il paziente non ha potuto fare per costi/disponibilità) possono essere più utili del Mantoux in certi casi. L’imaging (TC ad alta risoluzione, Eco, Risonanza Magnetica) è fondamentale per identificare le sedi colpite, anche se non sempre specifico. La conferma definitiva resta batteriologica (coltura, PCR come GeneXpert) o istologica.
Lieto Fine: La Terapia Funziona!
La buona notizia è che, una volta diagnosticata, la TBC è curabile. Il nostro paziente è stato immediatamente messo in terapia con la classica combinazione di quattro farmaci antitubercolari (isoniazide, rifampicina, pirazinamide ed etambutolo). La risposta è stata eccellente: la febbre è scomparsa, ha iniziato a riprendere peso (3 kg in due settimane) e il suo benessere generale è migliorato notevolmente. Continua ad essere monitorato, ma la strada è quella giusta.
Il trattamento della dTB segue generalmente quello della TBC polmonare (fase intensiva di 2 mesi con 4 farmaci, seguita da una fase di mantenimento di 4-7 mesi con 2 farmaci), ma a volte può richiedere aggiustamenti individuali, specie se c’è coinvolgimento del sistema nervoso centrale o una risposta lenta.
Questa storia ci insegna a non dare mai nulla per scontato in medicina. La TBC disseminata, seppur rara negli immunocompetenti, esiste e può presentarsi nei modi più inaspettati. La chiave è pensarci, indagare a fondo e non fermarsi ai primi risultati negativi, specialmente di fronte a sintomi sistemici persistenti e inspiegabili. Un monito importante per i medici di tutto il mondo, in un’epoca di grandi spostamenti e globalizzazione anche delle malattie.
Fonte: Springer