Schistosomiasi: Un Test Rivoluzionario per Diagnosi Rapide sul Campo!
Ciao a tutti! Oggi voglio parlarvi di qualcosa che mi appassiona molto: la lotta contro una di quelle malattie tropicali dimenticate, la schistosomiasi, e di come stiamo cercando di rendere la diagnosi più facile, veloce e accessibile, specialmente dove serve di più. Immaginate di poter diagnosticare una malattia complessa con un test rapido, quasi come quelli che abbiamo imparato a conoscere per il Covid, ma per un parassita che affligge milioni di persone, soprattutto in Africa subsahariana. Ecco, è proprio su questo che abbiamo lavorato!
La Sfida: Diagnosticare la Schistosomiasi Urogenitale
La schistosomiasi è causata da piccoli vermi parassiti chiamati schistomi. Ce ne sono diverse specie, ma oggi ci concentriamo sullo Schistosoma haematobium, responsabile della forma urogenitale della malattia. Questa forma può causare sintomi fastidiosi come sangue nelle urine, infezioni urinarie, ma anche problemi molto più seri a lungo termine, come danni ai reni, infertilità e persino un aumentato rischio di cancro alla vescica.
L’Organizzazione Mondiale della Sanità (OMS) ha un obiettivo ambizioso: eliminare la schistosomiasi come problema di salute pubblica entro il 2030. Per farlo, servono strumenti diagnostici super efficaci. Il metodo tradizionale? Cercare le uova del parassita nelle urine al microscopio. Sembra semplice, ma ha dei limiti enormi: non è molto sensibile, specialmente se l’infezione è lieve o all’inizio. In più, richiede tempo, personale esperto e un laboratorio, cose non sempre disponibili nelle aree più colpite.
Certo, esistono metodi più moderni e sensibili, come la PCR (la famosa reazione a catena della polimerasi), che cerca il DNA del parassita. La qPCR, una sua versione avanzata, può persino dirci *quanto* è intensa l’infezione. Questi test sono potenti, hanno dimostrato di scovare molti più casi rispetto al microscopio. Ma c’è un “ma”: costano, richiedono attrezzature sofisticate e laboratori ben equipaggiati. Insomma, non proprio l’ideale per fare screening di massa o diagnosi “point-of-care”, cioè direttamente sul posto, magari in un villaggio remoto.
La Nostra Soluzione: Potenziare la Piattaforma ShDraI-RPA
Qui entra in gioco la nostra ricerca. Ci siamo concentrati su una tecnologia chiamata RPA (Recombinase Polymerase Amplification). È un metodo di amplificazione del DNA “isotermico”, il che significa che funziona a temperatura costante, senza bisogno di complicati macchinari che cambiano continuamente temperatura come nella PCR. Questo la rende perfetta per l’uso sul campo.
Esisteva già un test RPA per la schistosomiasi urogenitale, chiamato ShDraI-RPA, che mira a una specifica sequenza ripetuta nel genoma dello S. haematobium (la regione DraI). Era promettente, ma aveva ancora margini di miglioramento, soprattutto per evitare risultati falsi positivi e renderlo ancora più pratico.
Cosa abbiamo fatto, quindi? Ci siamo rimboccati le maniche e abbiamo “messo a punto” alcuni componenti chiave del test:
- Abbiamo modificato gli oligonucleotidi (i piccoli pezzi di DNA che servono per avviare e rilevare la reazione). In particolare, abbiamo aggiunto una “spina dorsale” chimica speciale (chiamata fosforotioato) al primer inverso e abbiamo invertito la posizione del segnalatore fluorescente (fluoroforo) e del suo “silenziatore” (quencher) nella sonda. Sembra tecnico, ma l’obiettivo era semplice: rendere il test più stabile e specifico, evitando che si attivasse per errore.
- Abbiamo cercato di semplificare l’estrazione del DNA dai campioni di urina. L’idea era trovare un metodo rapido, economico e che richiedesse poche risorse, adatto all’uso in contesti difficili.
- Abbiamo verificato la stabilità dei reagenti a temperatura ambiente (circa 27°C), simulando le condizioni che si potrebbero trovare in un paese tropicale senza una catena del freddo costante.
- Abbiamo esplorato modi alternativi per visualizzare i risultati, senza per forza dipendere da un costoso fluorimetro portatile.
I Risultati: Un Test Più Robusto e Versatile
E i risultati? Beh, sono stati davvero incoraggianti!
La versione modificata del test ShDraI-RPA si è dimostrata robusta, sensibile e specifica. È riuscita a rilevare quantità piccolissime di DNA del parassita (fino a 10 femtogrammi, che è pochissimo!) e persino il DNA proveniente da un singolo uovo di S. haematobium aggiunto a un campione di urina. Questo è un miglioramento di dieci volte rispetto alla sensibilità riportata in precedenza per la versione standard!
Un aspetto importante è la specificità. Il nostro test modificato reagisce fortemente con le specie del “gruppo S. haematobium” (che include S. haematobium stesso, ma anche specie correlate come S. bovis, S. curassoni, ecc.). Non ha mostrato reazioni incrociate significative con S. mansoni (causa della schistosomiasi intestinale), né con altri parassiti o batteri comuni nelle infezioni urinarie. Questo è ottimo per una diagnosi generale nelle aree dove queste specie circolano, anche se non permette di distinguere *esattamente* quale specie del gruppo sia presente. Ma visto che il trattamento (con Praziquantel) è lo stesso per tutte le forme umane, per la diagnosi clinica è un grande passo avanti.
La reazione di amplificazione funziona ottimamente a 42°C e dà un risultato in soli 20 minuti. Veloce ed efficiente!
Verso l’Uso sul Campo: Semplificazione e Stabilità
Ma la vera svolta è stata sul fronte della praticità. Abbiamo testato diversi metodi di estrazione del DNA. Un kit commerciale rapido (SwiftX DNA) si è rivelato particolarmente promettente, soprattutto usando un protocollo “corto” che richiede solo due passaggi e un’incubazione di 5 minuti a temperatura ambiente! Questo rende l’intero processo, dall’urina al risultato, molto più fattibile fuori da un laboratorio. Pensate: circa 15 minuti per processare 8 campioni!
Ancora più sorprendente: abbiamo provato ad aggiungere direttamente l’urina (con un uovo dentro) alla reazione RPA, senza estrarre il DNA prima. E ha funzionato! Questo suggerisce che il test RPA potrebbe tollerare alcune delle sostanze presenti nell’urina che di solito inibiscono la PCR, aprendo scenari futuri ancora più semplici. Certo, sono risultati preliminari da confermare su larga scala, ma molto promettenti.
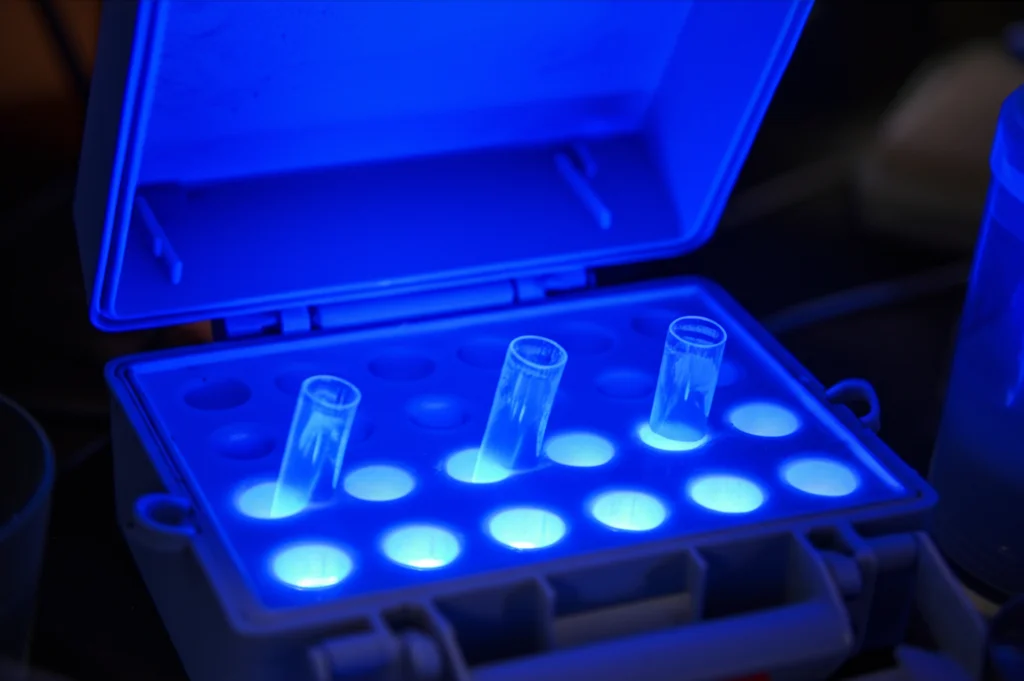
E la visualizzazione dei risultati? Oltre a usare il fluorimetro portatile, abbiamo visto che esponendo le provette a una semplice luce blu (simile a quelle usate per rilevare banconote false, ma con la lunghezza d’onda giusta), i campioni positivi “brillano” visibilmente a occhio nudo, mentre quelli negativi restano scuri. Un modo semplice ed economico per leggere il risultato!

Infine, la stabilità. I reagenti RPA, conservati al buio a circa 27°C, sono rimasti stabili e hanno funzionato perfettamente per almeno 30 giorni. Questa è una notizia fantastica per la logistica nelle aree endemiche, dove mantenere la catena del freddo può essere un incubo.
Conclusioni e Prospettive Future
Insomma, con queste modifiche, la piattaforma ShDraI-RPA ha fatto un bel salto di qualità. È più sensibile, specifica per il gruppo giusto di parassiti, più facile da usare grazie a metodi di estrazione semplificati e alla lettura con luce blu, e i suoi reagenti sono più stabili a temperatura ambiente.
Ci stiamo avvicinando molto ai requisiti che l’OMS ha definito per il test diagnostico ideale per la schistosomiasi, specialmente per l’uso point-of-care. Certo, la strada non è finita. Ora dobbiamo validare questi risultati su un numero maggiore di campioni clinici reali, presi direttamente nelle aree endemiche. Ma siamo ottimisti!
Questo lavoro dimostra come l’innovazione tecnologica possa fornire strumenti potenti per combattere malattie trascurate come la schistosomiasi, portando la diagnosi là dove serve di più e contribuendo all’obiettivo globale di eliminazione. È una sfida complessa, ma ogni passo avanti come questo ci avvicina alla meta!

Fonte: Springer