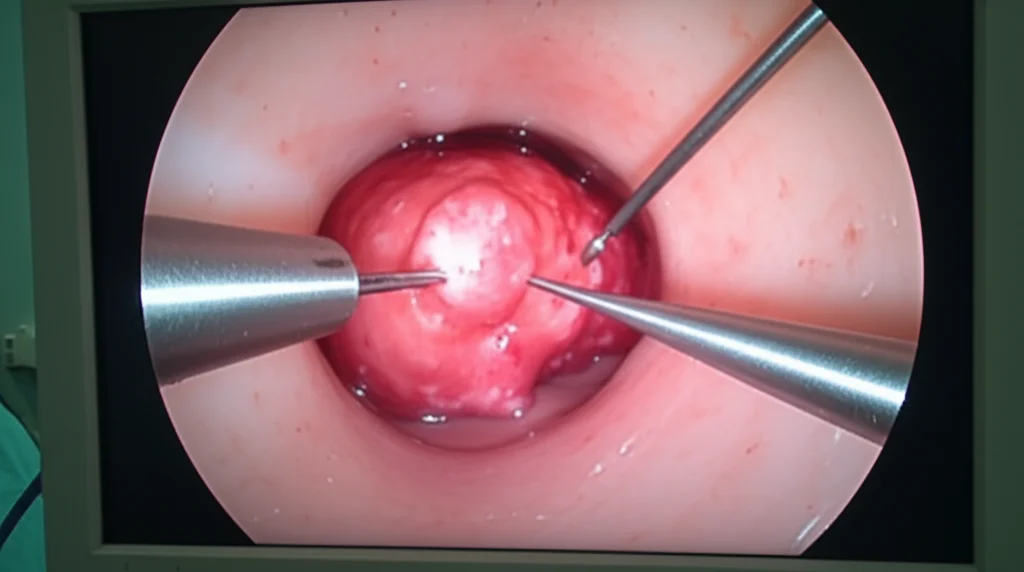
Microchirurgia Endoscopica Transanale (TEM): La Nostra Esperienza Decennale sui Tumori Neuroendocrini Rettali
Ciao a tutti! Oggi voglio parlarvi di un argomento affascinante e di crescente importanza nel campo della chirurgia colorettale: il trattamento dei tumori neuroendocrini rettali (rNETs) utilizzando una tecnica chiamata Microchirurgia Endoscopica Transanale (TEM). Nella nostra struttura, abbiamo accumulato un’esperienza di 10 anni su questo fronte, e vorrei condividere con voi cosa abbiamo imparato, confrontando l’efficacia della TEM come trattamento primario rispetto a quando viene usata come “terapia di salvataggio”.
Cosa Sono i Tumori Neuroendocrini Rettali (rNETs)?
Partiamo dalle basi. Gli rNETs sono lesioni piuttosto rare che si sviluppano nello strato sottomucoso della parete rettale. Anche se rari, la loro incidenza sta aumentando a livello globale. La cosa importante da sapere è che, nonostante spesso siano piccoli, hanno un potenziale metastatico, cioè possono diffondersi ad altre parti del corpo. Le linee guida attuali suggeriscono che le lesioni sotto i 20 mm possono essere trattate con diverse tecniche, tra cui la TEM, la dissezione sottomucosa endoscopica (ESD) o la resezione mucosa endoscopica (EMR).
Il Problema delle Resezioni Incomplete
Qui sorge una questione cruciale. Studi recenti hanno evidenziato che spesso questi tumori vengono trattati in modo non ottimale. A volte vengono rimossi con anse endoscopiche standard o pinze da biopsia a freddo. Il risultato? Una resezione non radicale (R1), che lascia indietro cellule tumorali e aumenta il rischio di metastasi. Pensate che sono state descritte metastasi anche per tumori molto piccoli! Il rischio dipende da vari fattori come le dimensioni del tumore, il grado (grading), l’infiltrazione della tonaca muscolare propria e l’infiltrazione vascolare. Dopo una resezione incompleta, non c’era un consenso unanime su cosa fare, ma le più recenti linee guida ENETS raccomandano fortemente la rimozione della cicatrice per ottenere una resezione radicale (R0), specialmente per tumori tra 1 e 2 cm, preferibilmente con una tecnica a tutto spessore.
Entra in Scena la TEM: Un’Alleata Preziosa
Ed è qui che la TEM gioca un ruolo fondamentale. Descritta per la prima volta da Buess, è una procedura chirurgica che richiede una curva di apprendimento significativa. Si utilizzano strumenti simili a quelli della laparoscopia, ma introdotti attraverso l’ano. Il grande vantaggio? Permette una resezione a tutto spessore della parete rettale, rimuovendo completamente la lesione o la cicatrice residua dopo una precedente resezione endoscopica incompleta. Quest’ultima applicazione viene definita “terapia di salvataggio” (salvage therapy). Nel nostro studio, abbiamo voluto proprio confrontare i risultati ottenuti usando la TEM come trattamento primario rispetto a quando l’abbiamo usata come terapia di salvataggio.
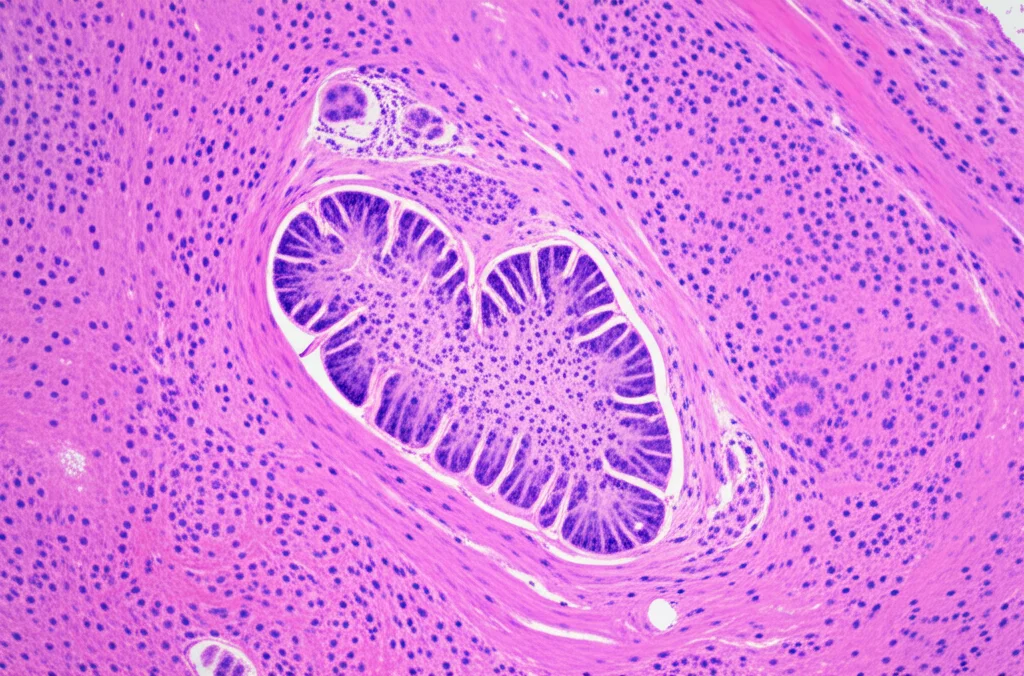
La Nostra Esperienza Decennale: Dati alla Mano
Abbiamo analizzato retrospettivamente il nostro database dal 2013 al 2023 presso il Dipartimento Clinico di Chirurgia Colorettale, Generale e Oncologica del Centro di Formazione Medica Post-Laurea di Varsavia, un centro terziario. Su un totale di 361 procedure TEM eseguite da un chirurgo esperto (MS), abbiamo identificato 30 pazienti trattati per rNETs. Di questi:
- 13 hanno ricevuto la TEM come trattamento primario.
- 17 sono stati sottoposti a TEM come terapia di salvataggio sulla cicatrice dopo una polipectomia endoscopica non radicale (con ansa o pinze).
Abbiamo confrontato i due gruppi analizzando vari parametri: età, sesso, dimensioni del tumore, grading, durata del follow-up, durata della degenza ospedaliera, tempo operatorio ed eventi avversi.
Risultati a Confronto: Primario vs. Salvataggio
Cosa abbiamo scoperto? L’unica differenza statisticamente significativa è stata l’età: i pazienti trattati primariamente erano più anziani (età media 60.5 vs 51.7 anni). Non c’erano differenze significative per quanto riguarda il sesso, le dimensioni del tumore (anche se tendenzialmente più grandi nel gruppo primario: 10.7 vs 6.7 mm), il grading, la durata del follow-up o la degenza ospedaliera. Curiosamente, il tempo operatorio tendeva ad essere più lungo nel gruppo di salvataggio (109.1 vs 79.6 min), probabilmente a causa della maggiore difficoltà tecnica legata alla presenza di tessuto cicatriziale.
La notizia più importante è che la TEM si è dimostrata estremamente efficace in entrambi i contesti:
- Tasso di Resezione R0: Nel gruppo primario, abbiamo ottenuto una resezione R0 (completa, con margini liberi da tumore) nel 92.3% dei casi (12 su 13). In un caso, sebbene i margini fossero liberi, un linfonodo prelevato dalla zona presentava cellule tumorali, richiedendo un intervento più radicale.
- Residuo Tumorale nel Salvataggio: Analizzando i campioni dopo la TEM di salvataggio, abbiamo trovato residui di tumore (G2) solo in 1 caso su 17 (5.8%). Questo è un tasso inferiore a quello riportato in altri studi (che varia dal 14.8% al 22.8%). Potrebbe dipendere dalle dimensioni relativamente piccole dei tumori nel nostro gruppo di salvataggio o dal fatto che la precedente polipectomia, pur non radicale, avesse distrutto gran parte del tumore residuo rendendo difficile la valutazione dei margini.
- Sicurezza: Gli eventi avversi sono stati rari (5.8% nel gruppo salvataggio, 7.7% nel primario), lievi e gestibili endoscopicamente (difficoltà urinarie, sanguinamento, una piccola apertura peritoneale accidentale). Non abbiamo osservato complicazioni maggiori come enfisema retroperitoneale o deiscenza della ferita, descritte in letteratura.
- Recidive: Durante il periodo di follow-up (leggermente più lungo, ma non significativamente, nel gruppo primario: 36.6 vs 24.3 mesi), non abbiamo osservato recidive in nessuno dei due gruppi. Questo è un ottimo segno dell’efficacia della TEM, anche se dobbiamo essere cauti: il follow-up è relativamente breve e le recidive di rNETs possono manifestarsi anche dopo molti anni.

TEM vs. Altre Tecniche: Vantaggi e Svantaggi
La TEM, essendo una tecnica a tutto spessore, offre un tasso di resezione R0 generalmente superiore rispetto a ESD o EMR per gli rNETs, che originano dalla sottomucosa. Questo è un vantaggio cruciale. Tuttavia, rispetto alle tecniche puramente endoscopiche, la TEM richiede una sala operatoria, anestesia generale, ha costi maggiori, una degenza ospedaliera potenzialmente più lunga ed è più invasiva, con un tasso di complicanze intrinsecamente più alto (anche se nel nostro studio sono state minime).
Esiste anche una variante chiamata TAMIS (Transanal Minimally Invasive Surgery), che utilizza strumenti laparoscopici più flessibili attraverso un accesso anale dedicato, invece del rettoscopio rigido della TEM. Studi comparativi su lesioni rettali varie mostrano risultati simili in termini di qualità del campione, tassi di recidiva e complicanze, ma TAMIS potrebbe offrire tempi operatori e degenze più brevi, oltre a costi inferiori per la piattaforma strumentale. Al momento, mancano studi specifici che confrontino TEM e TAMIS esclusivamente per gli rNETs.
La scelta della tecnica migliore (TEM, TAMIS, ESD, EMR) dipende da molti fattori: sicurezza del paziente, disponibilità dell’attrezzatura, esperienza del chirurgo/endoscopista e costi.
Considerazioni Finali e Limiti
La nostra esperienza conferma che la TEM è uno strumento potente e sicuro nelle mani esperte, sia per il trattamento primario che per quello di salvataggio degli rNETs. Tuttavia, la terapia di salvataggio è tecnicamente più impegnativa a causa della cicatrice. L’obiettivo dovrebbe sempre essere una resezione primaria radicale con la tecnica appropriata. Troppo spesso, la necessità di un secondo intervento nasce da una diagnosi endoscopica iniziale errata, dove l’aspetto tipico giallastro sottomucoso dell’rNET non viene riconosciuto e si procede con una polipectomia inadeguata.
Dobbiamo riconoscere i limiti del nostro studio: il numero relativamente piccolo di pazienti e un follow-up non lunghissimo. È fondamentale ricordare che la sorveglianza a lungo termine è essenziale, dato che metastasi e recidive locali possono comparire anche a distanza di anni.
In conclusione, la microchirurgia endoscopica transanale si conferma un’opzione valida ed efficace, ma la chiave resta la corretta gestione fin dal primo approccio diagnostico ed endoscopico.
Fonte: Springer