Strutture Linfoidi Terziarie Mature: Le Nostre Alleate Segrete Contro il Cancro Testa-Collo?
La Sfida dell’Immunoterapia e una Nuova Speranza
Amici, parliamoci chiaro: la lotta contro il cancro è una maratona, non uno sprint. E nel campo dei tumori testa-collo, l’immunoterapia, in particolare il blocco dei checkpoint immunitari (ICB), ha rappresentato una vera e propria rivoluzione. Immaginate di poter “sbloccare” il nostro sistema immunitario per fargli riconoscere e attaccare le cellule tumorali. Fantascienza? No, realtà! Pembrolizumab, nivolumab… nomi che per molti pazienti hanno significato speranza e, in alcuni casi, una sopravvivenza prolungata. Però, c’è un “ma”. Solo circa il 20% dei pazienti con carcinoma squamoso della testa e del collo (HNSCC) ottiene benefici duraturi. E qui entriamo in gioco noi ricercatori, con la nostra instancabile caccia a biomarcatori predittivi e a strategie per aumentare l’efficacia di queste terapie.
E se vi dicessi che una delle chiavi potrebbe trovarsi in delle strutture microscopiche che si formano direttamente dentro il tumore? Sto parlando delle strutture linfoidi terziarie (TLS).
Cosa Sono Queste Misteriose Strutture Linfoidi Terziarie?
Pensate alle TLS come a dei piccoli “centri di addestramento” per le nostre cellule immunitarie, che spuntano in territori normalmente non linfoidi, come appunto i tumori, quando c’è un’infiammazione cronica o una persistenza di antigeni (le “bandierine rosse” che segnalano un nemico). Sono aggregati di cellule immunitarie, principalmente linfociti B e T, insieme a cellule dendritiche. La loro presenza è spesso associata a una prognosi migliore. Ma non tutte le TLS sono uguali! Esistono quelle immature (imTLS), semplici ammassi di cellule T e B, a volte associate a un ambiente tumorale che sopprime la risposta immunitaria. E poi ci sono loro, le vere protagoniste della nostra storia: le TLS mature (mTLS).
Le mTLS sono speciali perché contengono un centro germinativo (GC), una sorta di “accademia militare” super specializzata, con tanto di cellule T follicolari helper (Tfh), cellule dendritiche follicolari (FDC) e vasi sanguigni particolari. E sono proprio queste mTLS con centro germinativo a fare la differenza, come stiamo scoprendo in diversi tipi di cancro, dal polmone al pancreas, e ora anche nel HNSCC.
Il Ruolo Chiave delle Cellule T CD4+ “Progenitrici Esauste”
La domanda che ci siamo posti è: come fanno esattamente queste mTLS a migliorare la prognosi e la risposta all’immunoterapia? Sappiamo che le cellule B nelle mTLS possono produrre anticorpi anti-tumorali, ma possono anche innescare una risposta delle cellule T CD8+, quelle che sono i veri “killer” dei tumori e che l’immunoterapia cerca di potenziare? E quali altri attori immunitari sono coinvolti?
Per rispondere, abbiamo analizzato campioni di tumori HNSCC con diversi stati di TLS (senza TLS, con imTLS e con mTLS) usando tecnologie pazzesche come il sequenziamento dell’RNA a singola cellula (scRNA-seq), l’analisi dei recettori delle cellule T e B (scTCR/BCR-seq) e la trascrittomica spaziale (per vedere dove si trovano le cellule nel tessuto). E qui la scoperta entusiasmante: le mTLS sono ricche di cellule T “staminali” e di cellule B a vari stadi di maturazione. Ma il vero colpo di scena sono state le cellule T CD4+ progenitrici esauste (Texprog). Queste cellule, che assomigliano molto alle cellule T follicolari helper (Tfh) – esprimendo marcatori come CXCL13, PD-1, IL6ST e TCF1 – sembrano essere le direttrici d’orchestra!
Cosa fanno di così speciale? Beh, da un lato, attivano le cellule B nel centro germinativo per farle diventare plasmacellule produttrici di anticorpi. Dall’altro, interagiscono con delle cellule dendritiche particolari (quelle DC-LAMP+) per dare manforte all’attivazione delle cellule T CD8+. È come se le mTLS fossero delle vere e proprie fucine di risposte immunitarie anti-tumorali locali!
Al contrario, i tumori senza mTLS, o con solo imTLS, non riescono a montare questa difesa locale efficace. O sono pieni di cellule che sopprimono l’immunità, o mancano proprio le cellule B e T “staminali” pronte all’azione.
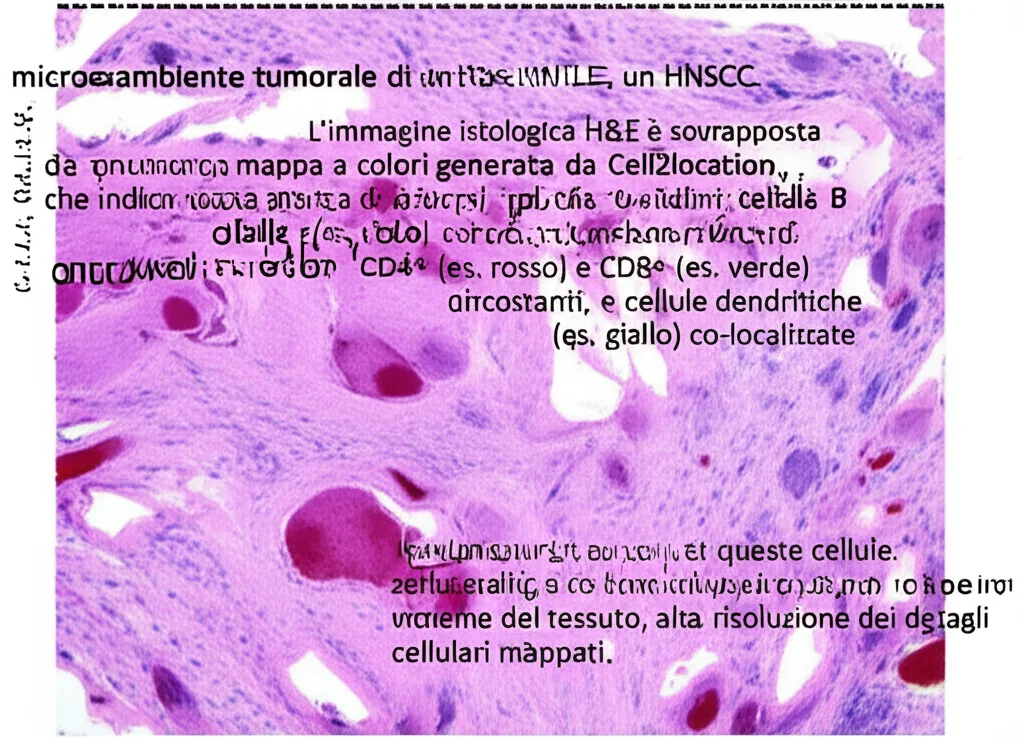
Per arrivare a queste conclusioni, abbiamo analizzato campioni freschi e campioni fissati in formalina e inclusi in paraffina (FFPE) da pazienti con HNSCC. Abbiamo classificato lo stato delle TLS tramite colorazioni specifiche (ematossilina ed eosina, immunoistochimica multiplex) e poi abbiamo “sezionato” virtualmente i tumori freschi per analizzare ogni singola cellula. Immaginate di avere una mappa dettagliatissima di chi c’è nel tumore e cosa sta facendo!
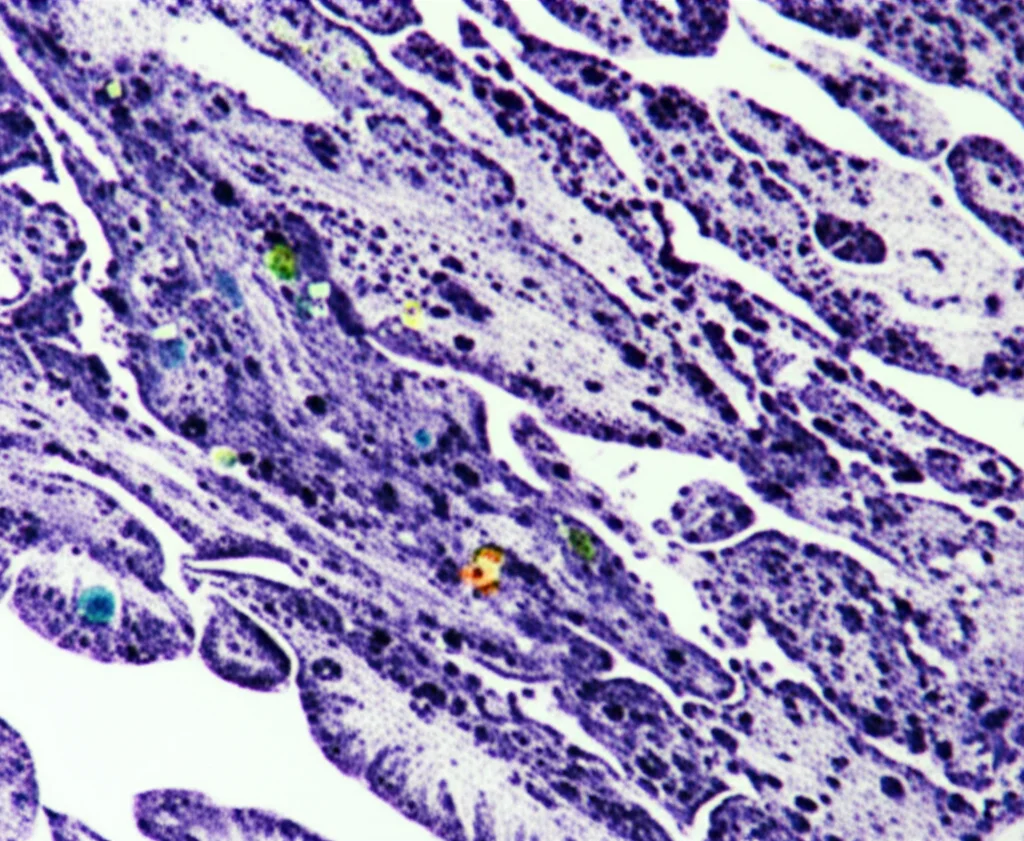
Uno Sguardo Approfondito alle Cellule T: Le Forze Speciali dell’Immunità
Analizzando le cellule T, abbiamo identificato una miriade di sottotipi. Nei tumori con mTLS, abbiamo notato un arricchimento di cellule T CD8+ con caratteristiche di memoria/staminali (esprimono TCF7, CCR7, IL7R), pronte a differenziarsi in cellule T CD8+ funzionali, citotossiche. È come avere delle reclute fresche e ben addestrate pronte a diventare soldati d’élite. Nei tumori senza mTLS, invece, le cellule T CD8+ tendono ad essere già “esauste”, meno capaci di combattere.
E le cellule T CD4+? Anche qui, le mTLS fanno la differenza. Sono più ricche di cellule T CD4+ che tendono a differenziarsi verso fenotipi “esausti” ma funzionali, incluse le nostre amiche Texprog/Tfh, piuttosto che verso cellule T regolatorie (Treg), che invece possono frenare la risposta immunitaria. Le immagini di immunoistochimica multiplex hanno confermato che le cellule T CD8+ di memoria/staminali (CD8+CCR7+ e CD8+TCF1+) e le cellule T CD4+ Texprog/Tfh (CD4+TCF1+PD-1+) sono concentrate nelle mTLS, specialmente nei centri germinativi.
L’analisi dei recettori delle cellule T (TCR) ci ha anche mostrato che nelle mTLS c’è una maggiore espansione clonale delle cellule T CD8+, cioè più “famiglie” di cellule T che riconoscono lo stesso bersaglio, e una chiara traiettoria di differenziazione da cellule staminali a cellule funzionali. Questo suggerisce fortemente che le mTLS possono generare in loco una risposta efficace delle cellule T CD8+.
Le Cellule B e le Plasmacellule: Fabbriche di Anticorpi nelle mTLS
Passando alle cellule B, nelle mTLS abbiamo trovato tutti gli stadi di maturazione: cellule B naive, cellule B di memoria, cellule B del centro germinativo, fino alle plasmacellule, le vere fabbriche di anticorpi. Questo supporta l’idea che le mTLS siano siti attivi di produzione di immunità umorale. Le imTLS, pur avendo cellule B, sembrano mancare della capacità di farle maturare in plasmacellule, forse a causa di un ambiente più immunosoppressivo. Le nTLS (senza TLS) avevano poche cellule B ma alcune plasmacellule, suggerendo che queste potessero arrivare da altri distretti, come i linfonodi drenanti il tumore.
L’analisi dei recettori delle cellule B (BCR) ha confermato una maggiore espansione clonale di cellule B e plasmacellule nelle mTLS, indicando una risposta B specifica e robusta.
Le Cellule Mieloidi: Registe Nascoste dell’Immunità
Non dimentichiamoci delle cellule mieloidi, in particolare le cellule dendritiche (DC). Nelle mTLS, abbiamo trovato un arricchimento di DC convenzionali di tipo 2 (cDC2) e DC plasmacitoidi (pDC). Le cDC2, in particolare, sembrano cruciali per regolare le risposte anticorpali inducendo la formazione di centri germinativi e la differenziazione delle plasmacellule. Le mTLS ospitano anche DC mature che esprimono molecole immunomodulatorie (mregDC), come la famosa DC-LAMP (LAMP3), che giocano un ruolo nell’attivazione delle cellule T.
Interessante anche l’arricchimento di mastociti nelle mTLS, cellule che potrebbero contribuire a reclutare cellule T citotossiche. Al contrario, le imTLS erano più ricche di macrofagi di tipo M2 (che possono favorire il tumore) e poche DC, mentre le nTLS erano dominate da neutrofili, spesso associati a una prognosi peggiore.
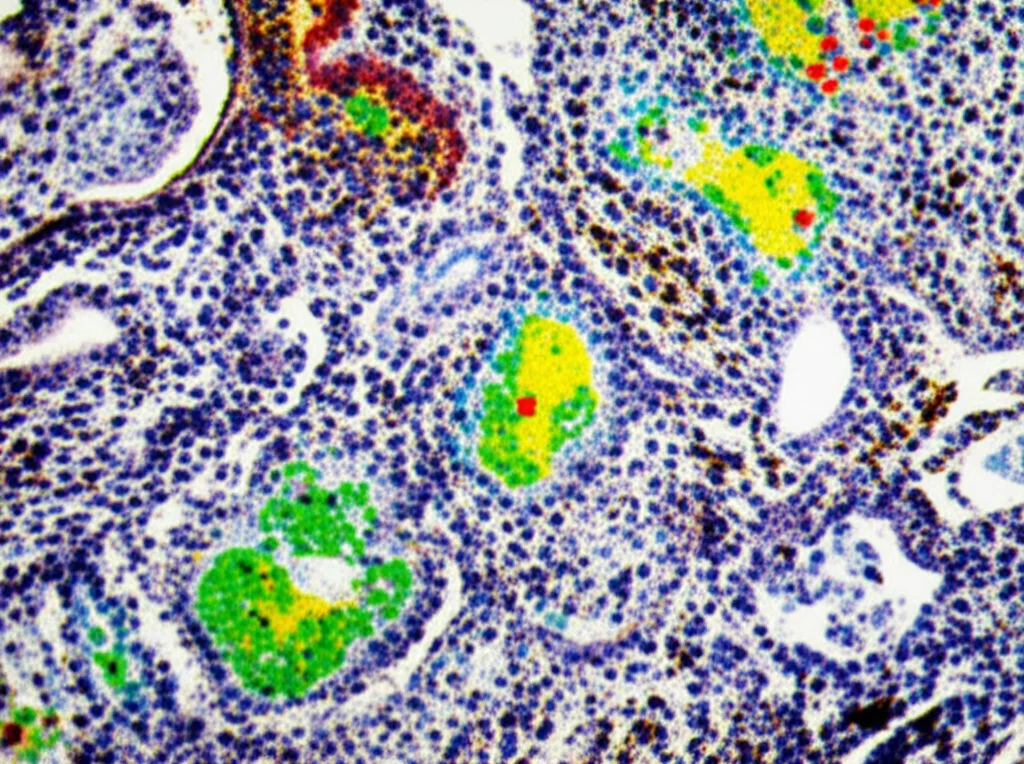
L’Architettura dell’Immunità: Dove e Come Interagiscono le Cellule
Grazie alla trascrittomica spaziale, abbiamo potuto “vedere” dove si trovano queste cellule nel tessuto tumorale. Nelle mTLS, abbiamo osservato una chiara organizzazione: dalle cellule B naive alle cellule B del centro germinativo e poi alle plasmacellule, in un continuum che va dall’interno del centro germinativo della mTLS verso il tessuto adiacente. Le cellule T CD4+ Texprog/Tfh e le cellule T CD8+ staminali erano anch’esse localizzate strategicamente, suggerendo una generazione locale di immunità. Le DC, incluse le mregDC, erano proprio lì, nel cuore dell’azione.
L’analisi delle interazioni ligando-recettore (come comunicano le cellule tra loro) ha rivelato una fitta rete di segnali nelle mTLS. Ad esempio, le cDC2 e le cellule B del centro germinativo comunicano intensamente tramite segnali costimolatori come BAFF. Le cellule T CD4+ Texprog/Tfh attirano e attivano le cellule B del GC tramite CD40LG-CD40 e CXCL13-CXCR5. E per l’immunità T, le mregDC esprimono chemochine e molecole costimolatorie per “dialogare” con le cellule T CD4+ Texprog/Tfh e le cellule T CD8+ di memoria/effettrici, promuovendone l’attivazione. Abbiamo visto che coppie come CXCL13-CXCR5, CD40LG-CD40 e CD70-CD27 erano altamente espresse proprio nel sito delle mTLS.
Implicazioni Cliniche: mTLS Come Biomarcatori di Speranza
Tutto questo è affascinante, ma cosa significa per i pazienti? Analizzando dati da The Cancer Genome Atlas (TCGA), abbiamo visto che i pazienti HNSCC classificati come “mTLS” avevano una sopravvivenza globale significativamente più lunga. La presenza di cellule B del GC e di cellule T CD8+ di memoria effettrici era associata a una migliore prognosi. Anche tenendo conto di altri fattori clinici, lo stato di mTLS rimaneva un predittore indipendente di sopravvivenza migliore.
Per confermare ulteriormente, abbiamo analizzato una coorte separata di 422 campioni di tumore HNSCC. L’immunoistochimica multiplex ha ribadito che le mTLS sono associate a un’alta densità di cellule B CD20+, cellule T CD4+, cellule T CD8+, e mregDC (DC-LAMP+). In particolare, abbiamo trovato un’alta concentrazione di cellule T CD8+ staminali (CD8+TCF1+) e di cellule T CD4+ Texprog/Tfh (CD4+TCF1+CXCL13+). Queste cellule T CD4+ Texprog/Tfh erano spesso vicine sia alle cellule B che alle cellule T CD8+ staminali e alle mregDC, formando delle vere e proprie “nicchie immunitarie” nelle mTLS.
E la risposta all’immunoterapia? Analizzando dati pubblici di pazienti HNSCC trattati con ICB, abbiamo osservato che i tipi cellulari arricchiti nelle mTLS (come le cellule T CD8+ di memoria, le mregDC, e le cellule T CD4+ Texprog/Tfh e Texterm) erano associati a una risposta favorevole al trattamento. Anche in una coorte più ampia di carcinomi squamosi, una firma genica “impronta TLS” elevata correlava con una migliore risposta all’ICB.
Un Circolo Virtuoso Immunitario nel Cuore del Tumore
Quindi, cosa abbiamo imparato? Le mTLS non sono semplici spettatrici, ma veri e propri motori di immunità anti-tumorale. Al loro interno, le cellule T CD4+ progenitrici esauste con funzioni Tfh (Texprog/Tfh) sono le protagoniste indiscusse. Collaborano con le cDC2 per attivare le cellule B e farle diventare plasmacellule produttrici di anticorpi. Allo stesso tempo, queste stesse cellule T CD4+ Texprog/Tfh, insieme alle mregDC, orchestrano l’attivazione delle cellule T CD8+ staminali, trasformandole in killer efficaci contro il tumore.
Le imTLS, invece, pur contenendo cellule B, sembrano bloccate, forse a causa di un ambiente immunosoppressivo ricco di Treg e macrofagi M2. Le nTLS semplicemente non hanno gli strumenti per montare una risposta locale.
Certo, ci sono ancora domande aperte. Da dove arrivano esattamente queste cellule T e B nelle mTLS? Come possiamo visualizzare ancora meglio queste interazioni nel tessuto? E potremmo indurre la formazione di mTLS nei tumori che non le hanno per migliorare l’efficacia delle terapie? Sono tutte sfide per il futuro.
Ma una cosa è chiara: comprendere i meccanismi alla base della funzione delle mTLS ci apre nuove prospettive per strategie terapeutiche innovative. L’idea di poter “costruire” o potenziare queste fortezze immunitarie direttamente nel tumore è incredibilmente stimolante. È come se avessimo scoperto degli alleati segreti, pronti a combattere al nostro fianco, e ora stiamo imparando a reclutarli e armarli al meglio.
Fonte: Springer