Melatonina: Un’Alleata Inaspettata Contro i Danni Polmonari da Sepsi, Bloccando la Necroptosi!
Ciao a tutti, amici della scienza e curiosi di natura! Oggi voglio parlarvi di una scoperta che mi ha davvero entusiasmato e che potrebbe aprire scenari importantissimi nel trattamento di una condizione medica tanto grave quanto, purtroppo, diffusa: la sepsi e il conseguente danno polmonare acuto (ALI). Preparatevi, perché stiamo per addentrarci in un meccanismo cellulare affascinante dove una vecchia conoscenza, la melatonina, si rivela un’eroina inaspettata.
La Sepsi: Un Nemico Silenzioso e Devastante
Partiamo dalle basi. La sepsi, per chi non la conoscesse, è una risposta esagerata e fuori controllo del nostro sistema immunitario a un’infezione. Invece di limitarsi a combattere i microbi, il corpo finisce per danneggiare i propri tessuti e organi. È una vera e propria emergenza medica, una delle principali cause di morte nei paesi industrializzati, con tassi di mortalità che possono arrivare quasi al 50% in caso di shock settico. Impressionante, vero?
Tra gli organi più colpiti c’è il polmone. Circa la metà dei pazienti con sepsi grave sviluppa un danno polmonare acuto (ALI), che può peggiorare rapidamente in sindrome da distress respiratorio acuto (ARDS) e insufficienza respiratoria. Immaginate i nostri polmoni, essenziali per la vita, che si infiammano, si riempiono di liquidi, e faticano a scambiare ossigeno. Una situazione critica.
Per anni, abbiamo saputo che citochine pro-infiammatorie e stress ossidativo giocano un ruolo chiave nel rompere la barriera alveolo-capillare, quella sottile membrana che permette lo scambio di gas. Ma i meccanismi molecolari precisi sono sempre stati un po’ un puzzle, rendendo difficile trovare terapie davvero efficaci.
Necroptosi: Quando la Morte Cellulare Fa Più Danno che Bene
Ed è qui che entra in gioco un concetto un po’ macabro ma cruciale: la necroptosi. Non è la solita apoptosi, quel “suicidio cellulare programmato” pulito e ordinato. No, la necroptosi è una forma di morte cellulare necrotica, ma regolata, che provoca il rilascio di un sacco di “spazzatura” pro-infiammatoria, la rottura delle membrane e una perdita di contenuto citoplasmatico. Un vero disastro per i tessuti circostanti!
Pensate a delle proteine chiave come RIPK1, RIPK3 e MLKL che, quando attivate, formano una sorta di “squadra della morte” che porta la cellula alla distruzione. Studi recenti hanno iniziato a puntare il dito contro la necroptosi come protagonista nel danno polmonare acuto. Inibire questa via metabolica, infatti, sembra alleviare i danni indotti, ad esempio, da lipopolisaccaridi (componenti della parete di alcuni batteri). Quindi, bloccare la necroptosi potrebbe essere una strategia vincente.
Il DNA Mitocondriale (mtDNA) e il Sistema d’Allarme STING
Ora aggiungiamo un altro pezzo al nostro puzzle: i mitocondri. Queste sono le centrali energetiche delle nostre cellule, ma non solo. Durante la necroptosi, i mitocondri soffrono, si danneggiano e possono rilasciare il loro DNA (mtDNA) nell’ambiente extracellulare o nel citosol. Questo mtDNA “vagabondo” non è ben visto dal corpo; anzi, viene riconosciuto come un segnale di pericolo, un cosiddetto DAMP (Damage-Associated Molecular Pattern), che scatena ulteriormente l’infiammazione.
E come fa il corpo a “sentire” questo mtDNA fuori posto? Principalmente attraverso un sensore chiamato cGAS, che a sua volta attiva la via di STING (Stimulator of Interferon Genes). STING è una proteina adattatrice del sistema immunitario innato che, una volta attivata, promuove la produzione di citochine pro-infiammatorie. Un’attivazione eccessiva di STING è stata collegata alla patogenesi dell’ALI. Ma il legame esatto tra sepsi, danno polmonare, rilascio di mtDNA e attivazione di STING non era ancora chiarissimo.
Melatonina: Non Solo l’Ormone del Sonno!
E finalmente, arriviamo alla nostra protagonista: la melatonina. Molti di voi la conosceranno come l’ormone prodotto dalla ghiandola pineale che regola i nostri ritmi sonno-veglia. Ma la melatonina è molto, molto di più! Ha potenti effetti antiossidanti, spazzando via i radicali liberi e potenziando i nostri enzimi antiossidanti endogeni. Gioca un ruolo nel mantenere la salute dei mitocondri e, cosa importantissima per il nostro discorso, ha dimostrato di alleviare il danno da ischemia-riperfusione miocardica proprio inibendo la necroptosi. Alcuni studi avevano già suggerito che la melatonina potesse proteggere dall’ALI, ma il “come” preciso era ancora avvolto nel mistero.
Lo Studio: Svelare il Meccanismo d’Azione della Melatonina
Un gruppo di ricercatori ha deciso di andare a fondo, usando un modello animale di sepsi (la legatura e puntura cecale, o CLP, in topi maschi C57BL/6 – una procedura standard per mimare un’infezione addominale che porta a sepsi). Hanno diviso i topolini in gruppi: controllo, sham (operati ma senza CLP), CLP (sepsi) e CLP + Melatonina.
Hanno misurato di tutto: la gravità del danno polmonare (con colorazioni istologiche, rapporto peso umido/secco dei polmoni, biomarcatori nel siero), i livelli di citochine infiammatorie, le quantità di vari sottotipi di mtDNA circolante, la morte cellulare nei polmoni (con il test TUNEL), e l’attivazione della via della necroptosi e di STING. Un lavoro certosino!
Risultati Sorprendenti: La Melatonina Entra in Azione!
Ebbene, i risultati sono stati davvero illuminanti.
- La sepsi, come previsto, portava a un aumento dei livelli di mtDNA circolante e all’attivazione delle vie di segnalazione della necroptosi nei polmoni. Più mtDNA c’era, peggiore era il danno polmonare e l’infiammazione.
- Il trattamento con melatonina ha fatto la differenza: ha alleviato il danno polmonare indotto dalla sepsi, migliorato la sopravvivenza dei topi, ridotto le citochine infiammatorie e, soprattutto, diminuito il rilascio di mtDNA e soppresso la necroptosi.
Ma non è finita qui! Per capire meglio il ruolo del mtDNA, i ricercatori hanno iniettato mtDNA isolato direttamente nei topi. Risultato? Si è attivata la necroptosi e il danno polmonare è peggiorato. Se però, insieme al mtDNA, somministravano un inibitore di RIPK1 (Nec-1, un bloccante della necroptosi), il danno veniva contrastato. Questo ha confermato che il mtDNA circolante è un potente induttore di necroptosi nell’ALI da sepsi.
Il Ruolo Chiave della Via STING
E la via STING? I ricercatori hanno visto che la melatonina inibiva significativamente l’attivazione della via STING nei polmoni dei topi settici. Hanno poi fatto esperimenti ancora più furbi: hanno usato un attivatore di STING (DMXAA) e un inibitore di STING (H151).
Quando attivavano STING con DMXAA, anche in presenza di melatonina, il danno polmonare peggiorava e la necroptosi aumentava. Al contrario, inibendo STING con H151, si mimavano e si potenziavano gli effetti protettivi della melatonina.
Questo cosa ci dice? Che la melatonina agisce, almeno in parte, impedendo che il mtDNA rilasciato attivi STING, e bloccando così la cascata che porta alla necroptosi e all’infiammazione devastante.

Un Quadro Completo: Come la Melatonina Protegge i Polmoni
Mettiamo insieme tutti i pezzi. Nella sepsi, si scatena un putiferio infiammatorio. Le cellule, specialmente nei polmoni, iniziano a morire tramite necroptosi. Questo processo, insieme al danno generale, causa il rilascio di mtDNA dalle centrali energetiche cellulari, i mitocondri. Questo mtDNA “libero” viene percepito come un segnale di allarme dal sistema STING, che si attiva e amplifica ulteriormente l’infiammazione e la stessa necroptosi, creando un circolo vizioso.
La melatonina interviene a monte:
- Riduce il rilascio di mtDNA: probabilmente proteggendo i mitocondri o limitando il danno cellulare iniziale.
- Inibisce l’attivazione della via STING: anche se del mtDNA riesce a scappare, la melatonina smorza la risposta di STING.
- Di conseguenza, sopprime la necroptosi: bloccando questo tipo di morte cellulare “sporca”, si riduce il rilascio di sostanze pro-infiammatorie e si limita il danno tissutale.
Il risultato finale? Meno infiammazione, polmoni più sani, e una maggiore possibilità di sopravvivenza.
Cosa Significa Tutto Questo per Noi?
Questi risultati sono davvero promettenti! Ci offrono una comprensione più profonda di come si sviluppa il danno polmonare nella sepsi e, soprattutto, ci indicano che la melatonina potrebbe essere una strategia terapeutica potenzialmente molto valida. Certo, siamo ancora a livello di studi su modelli animali, e la strada verso l’applicazione clinica sull’uomo è sempre lunga e complessa. Ci sono ancora aspetti da chiarire, come l’esatta interazione tra questo meccanismo e gli altri effetti noti della melatonina (antiossidante, anti-infiammatorio diretto). Inoltre, la relazione tra STING e necroptosi potrebbe essere anche bidirezionale, con la necroptosi che a sua volta amplifica STING.
Tuttavia, l’idea di usare una molecola relativamente sicura e ben conosciuta come la melatonina per combattere una condizione così grave è decisamente allettante. Targeting della necroptosi mediata dal mtDNA attraverso la modulazione di STING potrebbe rappresentare un approccio terapeutico innovativo.
Io, da appassionato, non posso che essere elettrizzato da queste scoperte. Ci ricordano come, a volte, le soluzioni più efficaci possano arrivare da sostanze che la natura ci mette a disposizione da sempre, e che continuano a sorprenderci con la loro versatilità. Chissà quali altre meraviglie ci riserva la ricerca scientifica! Staremo a vedere, ma una cosa è certa: la melatonina ha appena guadagnato molti punti come potenziale supereroe nella lotta contro la sepsi!
Fonte: Springer
]] G>
Ciao a tutti! Oggi voglio parlarvi di qualcosa che, da appassionato del mondo animale e della scienza, mi ha fatto drizzare le antenne. Avete presente quei microrganismi che di solito se ne stanno buoni buoni nel loro angolino, senza dare fastidio a nessuno? Ecco, a volte decidono di cambiare copione e diventare un po’… invadenti. Sto parlando di un lievito dal nome un po’ esotico, Rhodotorula mucilaginosa. Magari non vi dice nulla, ma credetemi, sta iniziando a farsi notare, e non sempre in positivo, soprattutto quando si tratta dei nostri amati animali domestici.
Per farvela breve, le Rhodotorulae sono lieviti che troviamo un po’ ovunque nell’ambiente. Per anni le abbiamo considerate innocue, quasi delle coinquiline silenziose. Ma negli ultimi cinquant’anni, la R. mucilaginosa ha iniziato a mostrare un lato diverso, emergendo come un patogeno opportunista. Cosa significa “opportunista”? Semplicemente che approfitta di un momento di debolezza dell’ospite – che sia un essere umano o un animale – per causare infezioni, sia localizzate che sistemiche, cioè diffuse in tutto il corpo.
Un campanello d’allarme dal mondo veterinario
Nella maggior parte dei casi, queste infezioni, chiamate rodotorulosi, sono state collegate a un sistema immunitario compromesso. Pensate a terapie oncologiche, uso prolungato di cateteri, trattamenti con immunosoppressori… tutte situazioni che possono abbassare le difese. Recentemente, però, sono spuntati casi anche in individui apparentemente sani, e questo, capite bene, ci mette un po’ più in allerta.
Proprio per capirci qualcosa di più, insieme al mio team di ricerca (sì, mi piace immaginarmi come un detective della microbiologia!), abbiamo condotto uno studio durato un anno, da aprile 2023 ad aprile 2024. Abbiamo raccolto ben 450 campioni da cani e gatti che presentavano vari tipi di infezioni. Volevamo vedere se e come la Rhodotorula spp. fosse coinvolta.
Ebbene, i risultati sono stati piuttosto eloquenti: nel 38,5% dei campioni (173 per la precisione) abbiamo trovato al microscopio diretto cellule di lievito Gram-positive in gemmazione. Ma la vera sorpresa è stata isolare 21 ceppi di Rhodotorula (il 4,7% del totale) da tamponi nasali e auricolari di cani e gatti con problemi respiratori e otiti esterne. E attenzione, non era quasi mai sola: spesso si presentava in “compagnia” di altri lieviti o batteri patogeni. Una sorta di “banda” microbica!
Come abbiamo scovato questo “intrusa”?
Per essere sicuri di non prendere fischi per fiaschi, abbiamo seguito un protocollo investigativo degno di Sherlock Holmes della microbiologia. Ve lo riassumo per sommi capi:
- Raccolta campioni: tamponi auricolari, nasali, cutanei, campioni di urina, feci e liquido seminale da cani e gatti di diverse età e condizioni immunitarie, tutti con infezioni attive diagnosticate da veterinari esperti.
- Esame microscopico: sia diretto sui campioni, sia dopo la coltura, per osservare la forma e il tipo di gemmazione delle cellule di lievito. Le colonie pigmentate di carotenoidi (quelle che ci interessavano!) venivano esaminate per escludere altri generi simili.
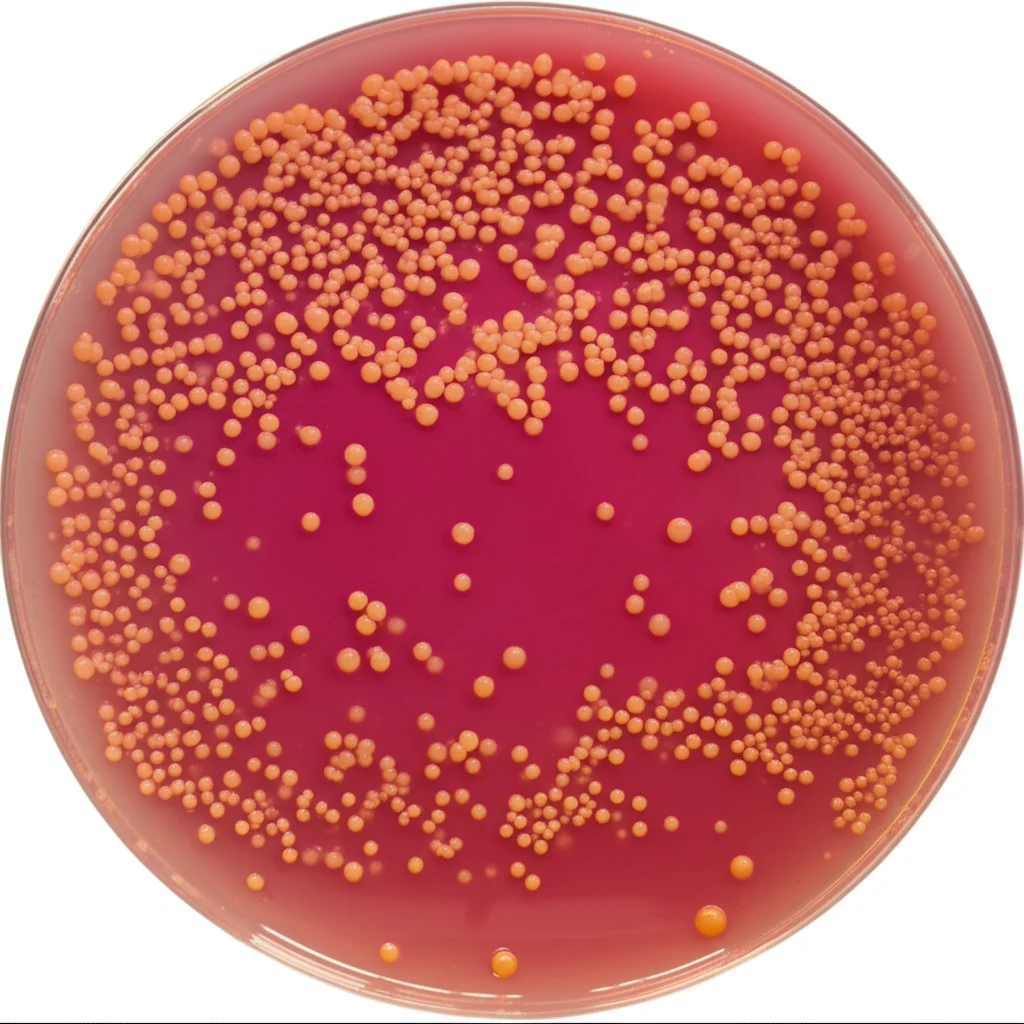
- Isolamento e identificazione primaria: abbiamo seminato i campioni su terreni specifici e incubato, osservando la crescita per settimane. Le colonie colorate (dal rosa corallo all’arancione) sono state le nostre “sospettate”.
- Caratterizzazione biochimica e post-colturale: una serie di test (catalasi, ossidasi, ureasi, assimilazione degli zuccheri, ecc.) per definire meglio l’identikit del nostro lievito.
- Test di suscettibilità agli antifungini: fondamentale per capire quali farmaci funzionano e quali no. E qui, ahimè, sono arrivate le note dolenti.
- Sistema VITEK 2 Compact: una macchina super tecnologica che ci ha aiutato nell’identificazione.
- Analisi del DNA: estrazione del DNA, PCR, sequenziamento e analisi filogenetica per confermare l’identità a livello genetico e capire le parentele tra i ceppi isolati.
Pensate che, dopo il trattamento antifungino iniziale (basato sull’isolamento batterico, dato che i risultati micologici richiedono più tempo), abbiamo ricontrollato i casi in cui avevamo isolato la Rhodotorula. Solo dopo aver aggiustato la terapia includendo un antifungino mirato, basato sui nostri test, abbiamo visto miglioramenti significativi. Questo la dice lunga sulla complessità delle infezioni polimicrobiche!
Un nemico che non si arrende: la resistenza agli antifungini
E qui arriviamo a uno dei punti più preoccupanti emersi dal nostro studio. I 21 isolati di R. mucilaginosa che abbiamo identificato hanno mostrato un profilo di resistenza agli antifungini piuttosto allarmante. Tenetevi forte:
- 100% resistenti a Fluconazolo, Caspofungina e Micafungina. Praticamente, questi farmaci comuni non gli facevano un baffo.
- 95% resistenti a Voriconazolo.
- Solo un piccolo 9,5% era resistente alla Flucitosina, mentre l’Amfotericina B sembrava essere l’unica a mantenere una certa efficacia, anche se con variabilità.
Questi dati sono un vero campanello d’allarme. Se questo lievito, già di per sé difficile da trattare, dovesse passare più facilmente agli esseri umani, ci troveremmo di fronte a un problema terapeutico non da poco, specialmente considerando che spesso agisce in concerto con altri microbi.
Chi è più a rischio? I fattori predisponenti
Dalla nostra analisi, è emerso che alcuni fattori sembrano favorire l’insediamento di R. mucilaginosa. Abbiamo notato una maggiore incidenza:
- Nelle femmine (77%) rispetto ai maschi (33%).
- Nei cani (81%) rispetto ai gatti (19%).
- Negli animali anziani (85,7%) rispetto agli adulti (14,3%) e cuccioli/gattini (0%).
Questi dati si sommano a fattori già noti che predispongono alle infezioni opportunistiche, come l’uso prolungato di antibiotici ad ampio spettro (che possono alterare il microbioma), danni alle barriere epiteliali (pelle, mucose), terapie con corticosteroidi o altre condizioni di immunodeficienza (età avanzata, gravidanza, malattie croniche o ricorrenti, regime nutrizionale povero). In tutti i casi positivi alla rodotorulosi che abbiamo studiato, erano presenti una o più di queste condizioni.
Un altro dato interessante è stata la completa assenza di Malassezia pachydermatis, un lievito normalmente presente sulla cute e nelle orecchie dei nostri animali. Questo potrebbe suggerire che R. mucilaginosa abbia un effetto di disturbo sul microbiota preesistente, creando una disbiosi.
Il vero nodo: un potenziale rischio per la salute pubblica?
E qui arriviamo alla domanda da un milione di dollari: la presenza di R. mucilaginosa resistente ai farmaci nei passaggi nasali e nei canali auricolari dei nostri cani e gatti rappresenta un rischio zoonotico, cioè di trasmissione all’uomo? La risposta, purtroppo, non è ancora definitiva, ma il sospetto c’è, ed è forte.
Pensiamoci: viviamo a stretto contatto con i nostri animali domestici. Baci, coccole, condivisione degli spazi… sono tutte potenziali vie di trasmissione. Se un animale ospita un ceppo resistente, e magari noi siamo in un momento di particolare vulnerabilità (un’influenza, stress, altre terapie), il passaggio potrebbe avvenire. E se questo lievito si insedia in un ambiente ospedaliero, magari tramite personale sanitario che ha animali domestici infetti, le conseguenze potrebbero essere ancora più serie per i pazienti già debilitati.
Il nostro studio, pur con i suoi limiti (ad esempio, abbiamo sequenziato solo tre isolati rappresentativi, anche se i risultati hanno confermato al 100% l’identificazione fenotipica), è uno dei primi a focalizzarsi sul ruolo clinico effettivo di R. mucilaginosa negli animali da compagnia, con un occhio attento alle sue caratteristiche, al profilo di resistenza, e ai fattori predisponenti. Credo che sia fondamentale accendere i riflettori su questi patogeni emergenti, spesso trascurati.

Cosa ci aspetta? La strada da percorrere
Questi risultati ci lasciano con una domanda urgente: R. mucilaginosa rappresenta un rischio concreto per la salute pubblica o è una preoccupazione esagerata? La verità è che, data la scarsa attenzione scientifica dedicata finora a questo specifico ambito, servono molti più studi.
Dobbiamo capire meglio la patogenesi, i rischi reali, tracciare la sua diffusione a livello molecolare ed epidemiologico. C’è bisogno di sviluppare tecniche diagnostiche più rapide ed efficaci, e soprattutto, protocolli terapeutici che tengano conto della crescente resistenza. È cruciale anche sensibilizzare sia i proprietari di animali che il personale medico e veterinario.
Controllare il contatto umano con serbatoi animali, specialmente per le persone più vulnerabili, è una parte essenziale di qualsiasi strategia di prevenzione futura. Dobbiamo promuovere una maggiore consapevolezza per descrivere accuratamente l’impatto di queste potenziali zoonosi neglette e per fornire una piattaforma integrata di tecniche di prevenzione e controllo.
Insomma, il nostro lavoro vuole essere un po’ come il suono di una campanella d’allarme, per essere pronti ad affrontare qualsiasi pericolo microbico che potrebbe minacciare l’umanità (e i nostri amici animali) nei prossimi anni. La ricerca non si ferma, e la guardia deve restare alta!
Fonte: Springer







