Anestesia Sicura per Bambini a Rischio: La Rivoluzione Silenziosa del Remimazolam nell’Ipertermia Maligna
Ciao a tutti! Oggi voglio parlarvi di qualcosa di veramente affascinante e, diciamocelo, un po’ da brivido nel mondo dell’anestesia, specialmente quando si tratta dei nostri pazienti più piccoli. Immaginate di dover addormentare un bambino per un intervento chirurgico, ma sapendo che ha una condizione genetica rara e potenzialmente letale chiamata ipertermia maligna (IM). Paura, vero? Ecco, oggi vi racconto come un nuovo farmaco, il remimazolam, sta aprendo nuove strade per gestire queste situazioni delicate in totale sicurezza.
Cos’è l’Ipertermia Maligna (IM)? Un Nemico Silenzioso
Prima di tuffarci nel caso specifico, facciamo un passo indietro. L’ipertermia maligna è una bestia rara, una malattia genetica autosomica dominante. Cosa significa? Che basta ereditare il gene “difettoso” da un solo genitore. Il colpevole principale è spesso una mutazione nel gene RYR1 (recettore della rianodina 1), che gioca un ruolo cruciale nella regolazione del calcio all’interno delle cellule muscolari scheletriche.
In condizioni normali, tutto fila liscio. Ma se una persona suscettibile all’IM viene esposta a certi “trigger” – principalmente gli anestetici volatili (quelli che si respirano) e la succinilcolina (un miorilassante) – il sistema va in tilt. Si scatena una crisi ipermetabolica spaventosa: il corpo inizia a produrre anidride carbonica a manetta (ipercarbia), la temperatura schizza alle stelle (ipertermia), i muscoli diventano rigidi come legno e possono andare incontro a rottura (rabdomiolisi). È una vera emergenza medica che richiede un intervento immediato.
La Sfida dell’Anestesia nei Pazienti a Rischio IM
Capite bene che per noi anestesisti, sapere che un paziente è suscettibile all’IM cambia tutte le carte in tavola. La regola numero uno è: evitare assolutamente i trigger! Niente anestetici volatili, niente succinilcolina. La strategia standard, raccomandata dalle linee guida internazionali (come quelle dell’European Malignant Hyperthermia Group – EMHG), è l’Anestesia Totalmente Intravenosa (TIVA). Di solito si usa il propofol, un farmaco che conosciamo bene e che è considerato sicuro in questi pazienti.
Ma la scienza non si ferma mai, giusto? E se ci fosse un’alternativa ancora più interessante? Qui entra in gioco il remimazolam.
Remimazolam: Un Nuovo Attore sulla Scena
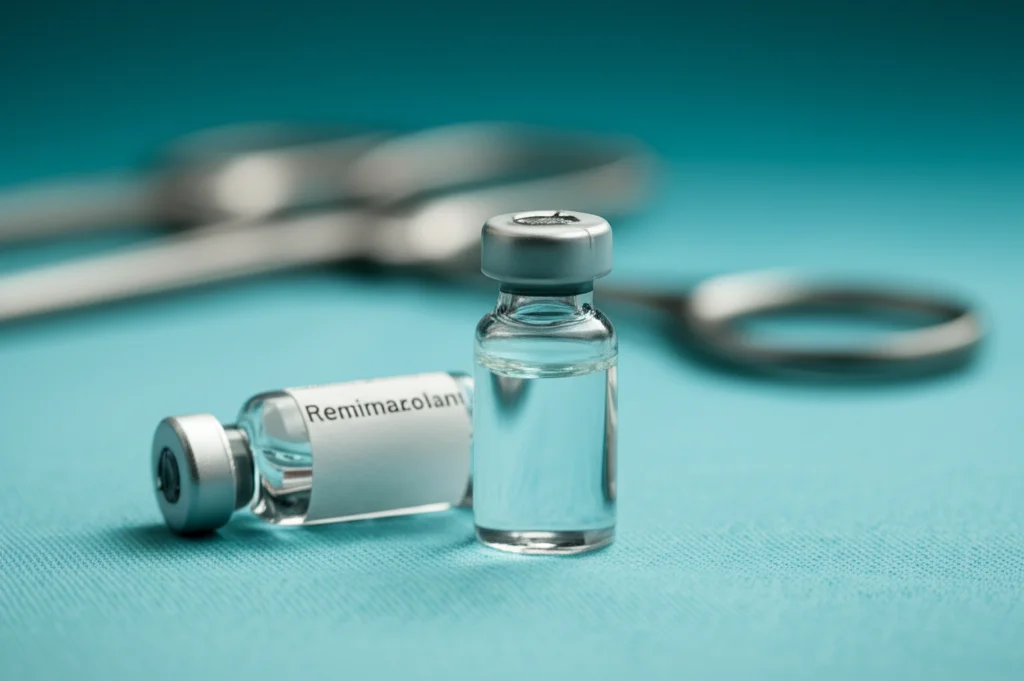
Il remimazolam è una benzodiazepina “nuova generazione”, parente stretto del più noto midazolam, ma con caratteristiche uniche. Agisce sui recettori GABA-A, inducendo sedazione, ma lo fa in modo molto rapido e, soprattutto, la sua azione svanisce altrettanto velocemente. Perché? Perché viene metabolizzato da enzimi presenti nel sangue (le esterasi), non dal fegato come molte altre benzodiazepine. Questo significa recupero più rapido e meno “sbornia” post-anestesia.
Ma la domanda cruciale è: è sicuro per i pazienti con IM? Studi preliminari in vitro (su cellule in laboratorio) sono stati molto incoraggianti. Hanno mostrato che il remimazolam, anche a concentrazioni molto più alte di quelle usate in clinica, non sembra scatenare quel rilascio anomalo di calcio dalle cellule muscolari con mutazioni RYR1, cosa che invece fanno i trigger classici. Ci sono già state segnalazioni positive su adulti suscettibili all’IM, ma sui bambini? Soprattutto quelli molto piccoli? Lì i dati erano praticamente inesistenti. Fino ad ora.
Il Caso Che Cambia le Regole: Un Piccolo Paziente, Una Grande Sfida
Ed eccoci al cuore della storia. Un bambino di appena 1 anno, 9 kg di peso, doveva essere operato per un testicolo ritenuto (criptorchidismo), un intervento chiamato orchidopessi. Ma questo piccolo paziente aveva una storia complicata: oltre al problema chirurgico, presentava difficoltà nell’alimentazione, ipotonia (scarso tono muscolare) e un ritardo generale nello sviluppo.
La vera sfida, però, è emersa dai test genetici. Il bambino era portatore di due mutazioni eterozigoti nel gene RYR1 (c.11608+1G>A e c.13660-29G>A), ereditate una da ciascun genitore. Ora, tecnicamente queste specifiche mutazioni non erano ancora classificate ufficialmente come “patogeniche” (causanti malattia) nei database come ClinVar. Secondo le linee guida ACMG (American College of Medical Genetics and Genomics), erano classificate come “Varianti di Significato Incerto” (VUS). Tuttavia, c’era il forte sospetto che potessero essere problematiche. Nel dubbio, e seguendo il principio di precauzione, il bambino è stato considerato suscettibile all’IM.
L’Approccio Anestesiologico: Sicurezza Prima di Tutto
Davanti a questo quadro, l’équipe anestesiologica ha pianificato tutto nei minimi dettagli, seguendo le linee guida EMHG:
- Utilizzo di una macchina per anestesia “pulita”, mai usata con anestetici volatili.
- Divieto assoluto di trigger (volatili e succinilcolina).
- Preparazione del dantrolene, l’antidoto specifico per l’IM, pronto all’uso.
- Disponibilità di attrezzature per il raffreddamento rapido (ghiaccio, soluzioni saline fredde).
- Monitoraggio continuo e avanzato.
La scelta per la sedazione è caduta proprio sulla combinazione remimazolam-alfentanil (l’alfentanil è un oppioide a breve durata d’azione), associata a un blocco caudale. Quest’ultimo è un tipo di anestesia regionale (una “puntura nella schiena” molto bassa) che addormenta la parte inferiore del corpo, fornendo un’ottima analgesia durante l’intervento e riducendo la necessità di farmaci sistemici.
Come è Andata? Un Successo!
Il bambino è arrivato in sala operatoria e, dopo aver stabilito i monitoraggi standard, è iniziata la sedazione. Prima una dose “bolo” di remimazolam (0.2 mg/kg) per farlo addormentare dolcemente, poi l’alfentanil (10 µg/kg). Subito dopo, sono state avviate le infusioni continue di entrambi i farmaci (remimazolam 1-2 mg/kg/h, alfentanil 10-20 µg/kg/h) per mantenere la sedazione. È stato inserito un piccolo catetere in arteria per monitorare la pressione sanguigna in modo continuo e una sonda rettale per la temperatura corporea. È stato anche monitorato il livello di anidride carbonica espirata (EtCO₂).
L’intervento è durato circa 40 minuti. E la notizia fantastica è che tutto è andato liscio come l’olio! Il bambino ha mantenuto la respirazione spontanea per tutto il tempo (non c’è stato bisogno di maschera laringea o tubo endotracheale), i parametri vitali erano stabilissimi, l’EtCO₂ è rimasto in un range normale (37-47 mmHg) e, cosa più importante, la temperatura corporea è rimasta perfettamente normale (tra 36.5 e 37.2 °C). Nessun segno, nemmeno il più piccolo, che potesse far pensare a un inizio di crisi di IM.
Grazie all’ottima analgesia fornita dal blocco caudale, il bambino non ha mostrato reazioni agli stimoli dolorosi, pur mantenendo una sedazione adeguata ma non eccessiva. Appena interrotti i farmaci, si è svegliato spontaneamente in 5 minuti! Dopo 30 minuti di osservazione in sala risveglio (PACU), è stato trasferito in reparto in condizioni eccellenti. Anche nei giorni successivi, nessun problema: niente febbre, dolori muscolari o urine scure (segni di rabdomiolisi). È stato dimesso al terzo giorno post-operatorio.
Perché Questo Caso è Così Importante?
Questo caso, anche se singolo, è una pietra miliare. È la prima volta che viene documentato l’uso successo del remimazolam in un bambino con suscettibilità all’IM geneticamente confermata (anche se con varianti VUS). Dimostra che questa strategia anestesiologica è fattibile e, soprattutto, sembra essere sicura in questa popolazione estremamente vulnerabile.
Il remimazolam offre vantaggi non indifferenti:
- Rapidità d’azione e recupero veloce: Ideale per procedure brevi e per minimizzare i tempi di degenza.
- Stabilità cardiovascolare: Rispetto al propofol, tende a causare meno cali di pressione e meno dolore nel punto di iniezione.
- Reversibilità: Esiste un antidoto specifico, il flumazenil, che può revertire rapidamente i suoi effetti in caso di necessità (anche se in questo caso non è servito).
L’associazione con l’alfentanil e il blocco caudale ha rappresentato una strategia multimodale vincente, ottimizzando l’analgesia e riducendo al minimo la quantità di farmaci sistemici necessari, un aspetto cruciale nei pazienti a rischio IM dove si vuole evitare qualsiasi potenziale perturbazione dell’omeostasi del calcio.
Limiti e Prospettive Future
Certo, dobbiamo essere cauti. Si tratta di un singolo caso. Le mutazioni identificate erano VUS, e non è stato possibile eseguire test funzionali più specifici (come il test di contrattura muscolare in vitro – IVCT) a causa della giovane età del paziente e del rifiuto dei genitori a procedure invasive come la biopsia muscolare.
Tuttavia, il successo di questo caso apre la porta a studi più ampi, multicentrici, per confermare la sicurezza e l’efficacia del remimazolam nei bambini suscettibili all’IM. Servono protocolli standardizzati e più dati, soprattutto nei più piccoli (sotto i 2 anni).
In conclusione, questo caso ci dà una speranza concreta. Il remimazolam, usato con giudizio e all’interno di una strategia anestesiologica ben pianificata, potrebbe davvero rappresentare un’opzione sicura ed efficace per addormentare i bambini con questa temibile predisposizione genetica, permettendo loro di affrontare interventi chirurgici necessari con molta più serenità. Un piccolo passo per un paziente, un grande passo per l’anestesia pediatrica!
Fonte: Springer