Rajasthan Occidentale: Un’Indagine Shock sulla Salute Orale e i Suoi Nemici Nascosti
Ciao a tutti! Oggi voglio parlarvi di qualcosa di veramente importante, qualcosa che tocca la salute di milioni di persone ma di cui forse non sentiamo parlare abbastanza: le lesioni orali potenzialmente maligne, o OPMD (Oral Potentially Malignant Disorders). Perché ne parlo? Perché mi sono imbattuto in uno studio recente condotto in una regione specifica dell’India, il Rajasthan occidentale, e i risultati mi hanno davvero fatto riflettere. Preparatevi, perché quello che è emerso è piuttosto allarmante.
Prima di tuffarci nei dati, facciamo un passo indietro. Il cancro orale è un problema serio a livello globale, ma in India è particolarmente diffuso, piazzandosi tra i primi posti per incidenza e mortalità. Pensate che rappresenta il 10.2% di tutti i nuovi casi di cancro e il 9.3% dei decessi per cancro nel paese. Numeri che fanno impressione, vero? La buona notizia, però, è che spesso il cancro orale non compare dal nulla. È preceduto da queste OPMD, delle alterazioni della mucosa della bocca che, se individuate in tempo, possono letteralmente salvare la vita.
Cosa Sono Esattamente Queste Lesioni Potenzialmente Maligne?
Le OPMD sono state definite dall’Organizzazione Mondiale della Sanità come anomalie della bocca associate a un rischio più elevato di trasformarsi in cancro. Le più comuni sono:
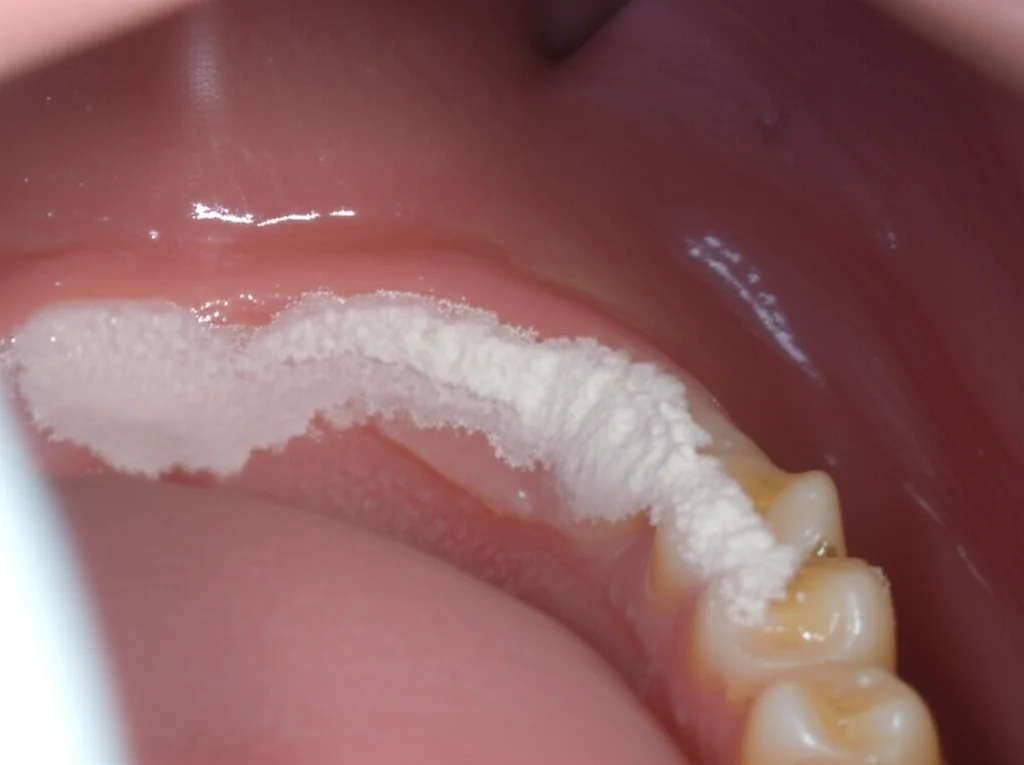
- Leucoplachia: Si presenta come una macchia o placca bianca, piatta e vellutata, che non va via se grattata.
- Eritroplachia: Simile alla leucoplachia, ma di colore rosso vellutato. È meno comune ma ha un rischio di trasformazione maligna più alto.
- Fibrosi Orale Sottomucosa (OSMF): Una condizione che causa rigidità e cicatrizzazione della mucosa orale, rendendo difficile aprire la bocca.
- Lichen Planus Orale: Spesso si manifesta con lesioni bianche reticolari (a forma di rete) su entrambi i lati della bocca.
La cosa preoccupante è che il tasso di trasformazione maligna di queste lesioni non è trascurabile, variando dal 5.2% per l’OSMF fino a un inquietante 33.1% per l’eritroplachia! Capite ora perché identificarle presto è fondamentale?
Lo Studio nel Rajasthan: Cosa Hanno Scoperto?
Ed eccoci al cuore della questione: lo studio condotto a Jodhpur, nel Rajasthan occidentale. I ricercatori hanno voluto capire quanto fossero diffuse queste OPMD nella popolazione locale e quali fossero i fattori di rischio principali. Hanno coinvolto gli Operatori Sanitari Comunitari (CHO) dei centri sanitari locali (chiamati Ayushman Arogya Mandir), addestrandoli a eseguire un semplice esame visivo della bocca (Oral Visual Examination – OVE) sui pazienti che si presentavano. Hanno incluso uomini e donne sopra i 30 anni, oppure tra i 18 e i 29 anni se consumatori di tabacco e/o alcol.
I risultati? Tenetevi forte: la prevalenza complessiva di OPMD è risultata del 14.84%. Un dato significativamente più alto rispetto alla media globale (1-5%) e in linea con altre stime indiane, ma comunque molto elevato. La leucoplachia si è confermata la più diffusa (8.61%), seguita dalla fibrosi orale sottomucosa (4.78%) e dall’eritroplachia (2.87%). In alcuni casi, sono state trovate anche combinazioni di diverse lesioni nella stessa persona.
Chi Rischia di Più? I Fattori Determinanti
Qui le cose si fanno ancora più interessanti (e preoccupanti). Lo studio ha analizzato diversi fattori per capire cosa aumentasse il rischio di sviluppare queste lesioni. Ecco cosa è emerso in modo netto:
Lo Status Socioeconomico Conta
Un dato che salta subito all’occhio è la correlazione con lo status socioeconomico (SES). La prevalenza di OPMD era significativamente più alta tra le persone appartenenti alle classi socioeconomiche più basse (25.7%). Questo potrebbe dipendere da tanti fattori intrecciati: minor accesso all’informazione sanitaria, abitudini di vita più rischiose, forse anche una dieta meno equilibrata o difficoltà nell’accedere a cure dentali regolari. Curiosamente, altri fattori come età, stato civile o livello di istruzione non sono risultati significativamente associati in questo specifico campione, suggerendo che i comportamenti e le condizioni economiche abbiano un peso preponderante in questa regione.
Le Abitudini Pericolose: Tabacco e Alcol
Come c’era da aspettarsi, i principali colpevoli sono loro: tabacco (sia da fumo che senza fumo) e alcol. I numeri parlano chiaro:
- Chi consumava tabacco senza fumo (come gutka, khaini, molto diffusi in India) aveva un rischio quasi 9 volte maggiore di sviluppare OPMD rispetto ai non consumatori.
- I fumatori (spesso di bidi, sigarette locali economiche) avevano un rischio addirittura 21 volte maggiore!
- I consumatori di alcol mostravano un rischio sbalorditivo, quasi 51 volte maggiore (anche se va detto che il consumo di alcol era probabilmente sottostimato nello studio per via dello stigma sociale).
Ma la cosa più allarmante è l’effetto sinergico: chi combinava queste abitudini vedeva il rischio moltiplicarsi esponenzialmente. Ad esempio, chi usava sia tabacco da fumo che senza fumo aveva un rischio quasi 7 volte maggiore rispetto a chi non ne usava nessuno. E chi li usava tutti e tre (fumo, tabacco senza fumo, alcol)? Un rischio 26 volte maggiore! È come se queste sostanze lavorassero insieme per danneggiare la nostra bocca.
Lo studio ha anche confermato che non conta solo *se* si consumano queste sostanze, ma anche *per quanto tempo* e *quanto spesso*. La durata media e la frequenza giornaliera di consumo di tabacco (entrambi i tipi) e alcol erano significativamente più alte nelle persone con OPMD.

Sintomi Orali da Non Sottovalutare
Un altro aspetto importante emerso è l’associazione tra OPMD e specifici sintomi nella cavità orale. In particolare, avere ulcere che persistono per più di tre settimane o subire lesioni ripetute da morsi (magari a causa di denti affilati o protesi inadeguate) è risultato fortemente associato alla presenza di OPMD. Questo ci dice che dobbiamo prestare attenzione a questi segnali e non ignorarli!
L’Importanza della Prevenzione e dello Screening
Cosa ci portiamo a casa da tutto questo? Innanzitutto, la conferma che le OPMD sono un problema di salute pubblica rilevante, specialmente in certe aree e tra certi gruppi di popolazione. Secondo, che i principali fattori di rischio sono modificabili: ridurre o eliminare il consumo di tabacco e alcol può fare una differenza enorme. Terzo, che lo status socioeconomico gioca un ruolo cruciale, indicando la necessità di interventi mirati alle fasce più vulnerabili.
Lo studio sottolinea anche l’importanza dello screening. L’esame visivo della bocca (OVE) si è dimostrato uno strumento efficace e fattibile anche quando eseguito da personale sanitario comunitario addestrato, come i CHO. Questo è fondamentale in contesti con risorse limitate, perché permette di identificare precocemente le lesioni sospette e indirizzare i pazienti verso diagnosi e trattamenti più approfonditi, prima che sia troppo tardi. Integrare questo tipo di screening nei programmi sanitari nazionali, come il Programma Nazionale per la Prevenzione e il Controllo delle Malattie Non Trasmissibili (NP-NCD) in India, potrebbe davvero ridurre l’incidenza e la mortalità per cancro orale.
Insomma, questa ricerca dal Rajasthan occidentale ci lancia un messaggio forte: non dobbiamo abbassare la guardia sulla salute orale. Controlli regolari, attenzione ai segnali d’allarme e, soprattutto, la lotta contro le abitudini nocive come il consumo di tabacco e alcol sono le nostre armi migliori per prevenire le OPMD e il loro potenziale sviluppo in cancro. È una battaglia che si può vincere, ma serve consapevolezza e azione.
Fonte: Springer