Il Paradosso dell’Obesità nelle Malattie Respiratorie: Quando Essere in Sovrappeso Potrebbe Salvare la Vita?
Ciao a tutti! Oggi voglio parlarvi di qualcosa che mi ha davvero incuriosito nel campo della medicina respiratoria: il cosiddetto “paradosso dell’obesità”. Sembra controintuitivo, vero? Siamo bombardati da messaggi sui pericoli dell’obesità, eppure, in alcuni contesti specifici come le malattie respiratorie croniche (CRD), sembra che avere un indice di massa corporea (BMI) più alto possa, paradossalmente, offrire un vantaggio in termini di sopravvivenza. Affascinante, no? Immergiamoci insieme in questa scoperta sorprendente.
Malattie Respiratorie Croniche: Un Problema Globale
Prima di addentrarci nel paradosso, facciamo un passo indietro. Le malattie respiratorie croniche, come la broncopneumopatia cronica ostruttiva (BPCO) o l’asma, sono un problema sanitario enorme a livello mondiale. Pensate che, secondo l’Organizzazione Mondiale della Sanità (OMS), oltre 500 milioni di persone ne soffrono globalmente! Queste condizioni causano circa 4 milioni di morti ogni anno, colpendo in modo particolare i paesi a basso e medio reddito. Insomma, parliamo di patologie diffuse e con un impatto devastante sulla vita di milioni di persone.
Il Misterioso “Paradosso dell’Obesità”
Ed ecco che entra in gioco il nostro paradosso. Studi recenti hanno iniziato a suggerire che, per i pazienti con CRD, un BMI elevato potrebbe non essere così negativo come si pensava. Anzi, in alcuni casi, sembra conferire addirittura dei benefici per la sopravvivenza. Ad esempio, nella BPCO, si è notato che i pazienti obesi tendono ad avere meno riacutizzazioni e tassi di mortalità inferiori rispetto ai loro coetanei normopeso o sottopeso.
Ma come è possibile? Le ipotesi sono diverse:
- Maggiori riserve energetiche: Un BMI più alto potrebbe significare più “carburante” a disposizione dell’organismo per affrontare lo stress fisiologico delle riacutizzazioni acute della malattia.
- Profilo immunitario più favorevole: L’obesità può alterare la funzione immunitaria, e in alcuni casi questo potrebbe tradursi in una migliore capacità di rispondere a infezioni o processi infiammatori legati alla CRD.
Questa osservazione controintuitiva ha spinto noi ricercatori a scavare più a fondo per capire i meccanismi sottostanti.
Il Ruolo Chiave dell’Indice Trigliceridi-Glucosio (TyG)
Una delle piste più promettenti per spiegare questo paradosso riguarda la resistenza all’insulina. Si tratta di una condizione in cui le cellule del corpo non rispondono più efficacemente all’insulina, portando a livelli elevati di glucosio e trigliceridi nel sangue. Un modo affidabile per misurare la resistenza all’insulina è l’indice Trigliceridi-Glucosio (TyG), calcolato semplicemente a partire dai livelli a digiuno di questi due elementi.
L’indice TyG è già noto per essere associato a esiti negativi in diverse malattie croniche, come il diabete, l’insufficienza cardiaca e persino l’apnea ostruttiva del sonno. Livelli elevati di resistenza all’insulina possono contribuire a uno stato infiammatorio cronico, che sappiamo peggiorare le condizioni respiratorie. Quindi, l’idea era: potrebbe essere che l’indice TyG giochi un ruolo nel mediare la relazione tra BMI e mortalità nei pazienti con CRD?

Cosa Abbiamo Scoperto: Lo Studio nel Dettaglio
Per investigare questa affascinante ipotesi, abbiamo analizzato i dati di un ampio studio statunitense, il National Health and Nutrition Examination Survey (NHANES), coinvolgendo quasi 7700 partecipanti con diagnosi di malattie respiratorie croniche tra il 2001 e il 2018. Abbiamo seguito questi pazienti fino alla fine del 2019, registrando i decessi per tutte le cause, per cause cardiovascolari (CVD) e per cause non cardiovascolari (non-CVD).
Abbiamo suddiviso i partecipanti in base al loro BMI:
- Normopeso/Sottopeso (BMI < 25.0 kg/m²) - il nostro gruppo di riferimento
- Sovrappeso (BMI 25.0–29.9 kg/m²)
- Obesità Classe I (BMI 30.0–34.9 kg/m²)
- Obesità Classe II (BMI 35.0–39.9 kg/m²)
- Obesità Classe III (BMI ≥ 40 kg/m²)
Abbiamo poi usato modelli statistici sofisticati (regressione di Cox) per valutare l’associazione tra BMI e rischio di mortalità, tenendo conto di altri fattori come età, sesso, etnia, stato civile, livello di istruzione e abitudine al fumo. Infine, abbiamo condotto un’analisi di mediazione per capire se e quanto l’indice TyG influenzasse questa relazione.
I Risultati: Il Paradosso è Reale (Ma con Sfumature)
I risultati sono stati davvero illuminanti! Abbiamo confermato l’esistenza del paradosso dell’obesità nei pazienti con CRD. Rispetto al gruppo normopeso/sottopeso:
- I partecipanti sovrappeso avevano un rischio di mortalità per tutte le cause inferiore del 19% (HR 0.81).
- Quelli con obesità di Classe I avevano un rischio inferiore del 28% (HR 0.72).
- Quelli con obesità di Classe II avevano anch’essi un rischio inferiore del 28% (HR 0.72).
- Anche per l’obesità di Classe III si osservava una tendenza verso un rischio inferiore (HR 0.82), anche se il risultato non era statisticamente significativo al limite convenzionale.
Questa riduzione del rischio era particolarmente evidente per la mortalità da cause non cardiovascolari. Qui, i gruppi sovrappeso e obesi mostravano riduzioni del rischio significative, comprese tra il 23% e il 35%!
Curiosamente, però, non abbiamo trovato alcuna associazione significativa tra BMI e mortalità per cause cardiovascolari (CVD). Questo suggerisce che, mentre un BMI più alto potrebbe essere protettivo contro altre cause di morte in questi pazienti, i rischi cardiovascolari legati all’obesità rimangono probabilmente presenti.

Il Ruolo Mediatore dell’Indice TyG
E l’indice TyG? Qui arriva la parte forse più interessante. La nostra analisi di mediazione ha mostrato che l’indice TyG spiegava una parte significativa (tra il 18% e il 22%) dell’associazione protettiva tra BMI più elevato e minor mortalità per tutte le cause.
In altre parole, la resistenza all’insulina, misurata dall’indice TyG, sembra essere un fattore importante che contribuisce al paradosso dell’obesità. Come previsto, abbiamo visto che all’aumentare del BMI, aumentava anche l’indice TyG (indicando maggiore resistenza all’insulina). Tuttavia, l’effetto protettivo complessivo del BMI più elevato sulla mortalità (soprattutto non-CVD) era così forte da “superare” l’effetto negativo atteso di una maggiore resistenza all’insulina, e quest’ultima ne spiegava comunque una porzione.
Perché Questo Accade? Ipotesi e Complessità del Grasso Corporeo
Questi risultati ci portano a riflettere ancora sui meccanismi. Le riserve energetiche e la modulazione immunitaria rimangono spiegazioni valide. Ma il ruolo mediatore del TyG aggiunge un tassello: la salute metabolica è cruciale.
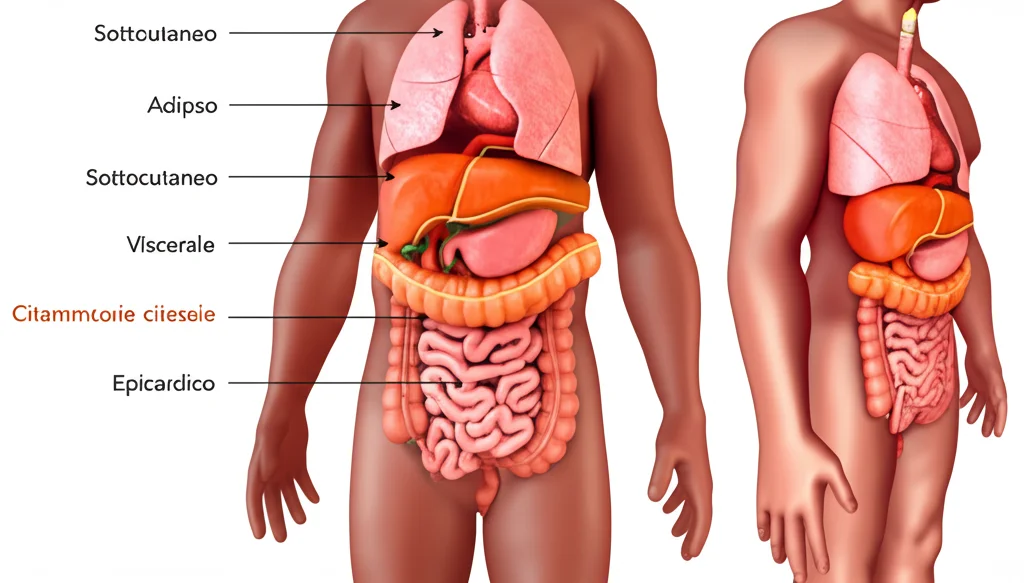
È importante ricordare che il BMI è una misura generale dell’adiposità, ma non ci dice *dove* si trova il grasso o *che tipo* di grasso sia. Sappiamo che diversi depositi di grasso hanno effetti metabolici differenti:
- Il grasso viscerale (addominale profondo) è fortemente legato alla resistenza all’insulina e al rischio cardiovascolare.
- Il grasso sottocutaneo potrebbe avere un profilo metabolico più neutro o persino protettivo.
- Il grasso epicardico (attorno al cuore) ha un ruolo complesso: in quantità moderate può essere protettivo, ma in eccesso diventa pro-infiammatorio.
Il nostro studio non distingueva tra questi tipi di grasso. Tuttavia, l’associazione inversa tra BMI e mortalità *non-CVD* potrebbe suggerire che, nei pazienti con CRD che sopravvivono più a lungo pur essendo in sovrappeso/obesi, predominano tipi di grasso metabolicamente più favorevoli (come quello sottocutaneo o quantità moderate di grasso epicardico). Questo “grasso protettivo” potrebbe fornire riserve energetiche e modulazione immunitaria senza esacerbare eccessivamente l’infiammazione sistemica o la resistenza all’insulina.
L’infiammazione nel tessuto adiposo stesso è un motore chiave della resistenza all’insulina. Il tessuto adiposo infiammato rilascia citochine (come TNF-α e IL-6) che peggiorano la sensibilità all’insulina nei muscoli e nel fegato, e aumentano i trigliceridi circolanti (influenzando il TyG). Si crea un circolo vizioso. I nostri risultati, con un TyG più alto nei gruppi con BMI maggiore ma associato a miglior sopravvivenza (non-CVD), suggeriscono che nei pazienti CRD i benefici delle riserve energetiche e della modulazione immunitaria del grasso potrebbero, in certi casi, superare gli effetti deleteri della disfunzione metabolica associata. L’assenza di beneficio sulla mortalità CVD, però, ci ricorda che i rischi cardiometabolici dell’obesità (aterosclerosi, ipertensione) non scompaiono.
Implicazioni Cliniche: Un Nuovo Approccio alla Gestione?
Cosa significa tutto questo per la pratica clinica? Beh, sicuramente ci invita a riconsiderare l’approccio standard.
- Focus sulla Salute Metabolica: Non basta guardare il BMI. Diventa fondamentale valutare la salute metabolica del paziente, ad esempio tramite l’indice TyG o altri indicatori di resistenza all’insulina. Interventi mirati a migliorare la sensibilità insulinica (dieta, esercizio fisico, farmaci come metformina se appropriato) potrebbero essere particolarmente benefici.
- Riconsiderare la Perdita di Peso Drastica: La raccomandazione universale di perdere peso per tutti i pazienti obesi con CRD potrebbe non essere sempre la strategia migliore. Bisogna adottare un approccio più personalizzato, valutando il profilo metabolico individuale. Alcuni pazienti obesi potrebbero avere un profilo metabolico relativamente sano e trarre beneficio dal loro peso corporeo in termini di riserve energetiche.
- Promuovere Stili di Vita Sani: Al di là del peso, incoraggiare attività fisica e alimentazione sana rimane cruciale per migliorare la salute metabolica e ridurre l’infiammazione.
In sintesi, dobbiamo spostare il paradigma dalla semplice riduzione del peso a una gestione più olistica che consideri la complessa interazione tra peso corporeo, composizione corporea, salute metabolica e stato infiammatorio nel contesto specifico delle malattie respiratorie croniche.

Limiti e Prospettive Future
Come ogni studio, anche il nostro ha dei limiti. Il disegno è trasversale all’inizio, quindi non possiamo stabilire rapporti di causa-effetto definitivi, anche se abbiamo seguito i pazienti nel tempo per la mortalità. Inoltre, alcune informazioni erano auto-riferite. Serviranno studi longitudinali futuri per confermare questi risultati e indagare più a fondo i meccanismi biologici, magari distinguendo i diversi tipi di tessuto adiposo e il loro impatto specifico.
Conclusione: Un Paradosso da Esplorare
In conclusione, il nostro viaggio nel paradosso dell’obesità nelle malattie respiratorie croniche ci ha confermato che, sì, un BMI più elevato è associato a un minor rischio di mortalità generale e non-CVD in questi pazienti. Abbiamo anche scoperto che l’indice TyG, un marker di resistenza all’insulina, gioca un ruolo significativo nel mediare questa associazione.
Questo non significa che l’obesità sia “salutare”, ma sottolinea l’importanza cruciale della salute metabolica e suggerisce che le strategie di gestione per i pazienti con CRD debbano essere più personalizzate, andando oltre il semplice controllo del peso. C’è ancora molto da capire, ma queste scoperte aprono nuove strade per migliorare la cura e la qualità di vita di chi convive con queste difficili condizioni. Continueremo a indagare!
Fonte: Springer







