Parkinson: E se il Problema Fosse Anche negli Oligodendrociti?
Ciao a tutti! Oggi voglio portarvi con me in un viaggio affascinante all’interno del cervello umano, per esplorare un aspetto meno conosciuto ma potenzialmente rivoluzionario della malattia di Parkinson. Siamo abituati a pensare al Parkinson principalmente come a una malattia che colpisce i neuroni produttori di dopamina in una specifica area del cervello, la substantia nigra. E certo, la perdita di questi neuroni e l’accumulo di una proteina chiamata alfa-sinucleina sono da tempo considerati i “cattivi” principali della storia.
Ma se vi dicessi che c’è dell’altro? Che forse abbiamo trascurato dei protagonisti silenziosi ma cruciali, altre cellule del cervello che potrebbero giocare un ruolo chiave nello sviluppo e nella progressione della malattia? Sto parlando degli oligodendrociti.
Chi Sono Questi Oligodendrociti?
Magari il nome non vi suona familiare, ma queste cellule sono fondamentali. Immaginatele come gli “elettricisti” del nostro sistema nervoso centrale. Il loro compito principale è produrre la mielina, una guaina isolante che avvolge le fibre nervose (gli assoni), un po’ come la plastica intorno ai fili elettrici. Questo isolamento permette ai segnali nervosi di viaggiare velocemente ed efficientemente. Senza una mielina sana, la comunicazione tra neuroni va in tilt.
Per molto tempo, abbiamo pensato agli oligodendrociti come a una popolazione cellulare abbastanza omogenea. Ma grazie a tecnologie incredibili, come il sequenziamento dell’RNA su singola cellula (o meglio, singolo nucleo, sn-RNA-seq), stiamo scoprendo che sono molto più complessi e diversificati di quanto immaginassimo. Esistono diversi stadi di maturazione, dalle cellule progenitrici (OPC) fino agli oligodendrociti maturi e mielinizzanti, ognuno con caratteristiche e funzioni specifiche. E indovinate un po’? Sembra proprio che nel Parkinson queste cellule non se la passino molto bene.
Cosa Abbiamo Scoperto di Nuovo?
Nel nostro studio, ci siamo concentrati su una regione del cervello chiamata striato dorsale (che comprende il putamen e il nucleo caudato), un’area pesantemente colpita nel Parkinson perché riceve le connessioni dai neuroni dopaminergici morenti. Abbiamo analizzato il tessuto cerebrale post-mortem di 63 persone, alcune con Parkinson e altre di controllo, usando tecniche all’avanguardia.
Abbiamo “letto” il codice genetico attivo (l’RNA) di circa 200.000 singoli nuclei di oligodendrociti e delle loro cellule progenitrici. È il set di dati più grande di questo tipo mai raccolto per lo striato umano! Questo ci ha permesso di mappare la straordinaria diversità di queste cellule, identificando ben 15 sottoclassi diverse.
La scoperta più eclatante? Abbiamo trovato quattro sottoclassi di oligodendrociti che erano specificamente associate alla malattia di Parkinson, che abbiamo chiamato PDA-OLs (Parkinson’s Disease-Associated Oligodendrocytes). Cosa le rende diverse?
- Risposta allo stress: Queste cellule mostrano un’attivazione massiccia di geni legati allo stress cellulare, in particolare le proteine da shock termico (Heat Shock Proteins, HSPs). È come se fossero costantemente sotto pressione, cercando disperatamente di gestire un ambiente ostile o danni interni, forse legati all’accumulo di alfa-sinucleina anche al loro interno (sì, succede anche questo!).
- Segnali immunitari: Alcune di queste popolazioni (come PDAO-2) mostrano caratteristiche simili a quelle delle cellule immunitarie, suggerendo che possano contribuire all’infiammazione cronica presente nel cervello parkinsoniano.
- Problemi con la mielina: I loro profili genetici indicano alterazioni nei processi di mielinizzazione.
- Comunicazione interrotta: Sembrano avere difficoltà a comunicare correttamente con le altre cellule.
Abbiamo anche notato che nel putamen dei pazienti con Parkinson c’era un aumento significativo di queste cellule “malate” (PDA-OLs) e una corrispondente diminuzione di alcune popolazioni di oligodendrociti maturi sani (come MOL-A). È come se le cellule sane venissero “convertite” o sostituite da queste versioni stressate e disfunzionali.
Le Conseguenze: Mielina a Rischio e Comunicazione Interrotta
Tutto questo non è solo una curiosità a livello molecolare. Ha delle conseguenze concrete. Analizzando direttamente il tessuto cerebrale con tecniche di immunoistochimica, abbiamo confermato quello che i dati genetici suggerivano: nel putamen dei pazienti con Parkinson c’è una riduzione significativa dei livelli di mielina (misurata tramite la proteina MBP, Myelin Basic Protein). E, cosa fondamentale, abbiamo visto che maggiore è la proporzione di cellule PDAO-1 e PDAO-2 rispetto alle cellule sane MOL-A, minore è la quantità di mielina presente. C’è una correlazione diretta: più cellule “stressate” ci sono, meno mielina c’è.
Questo è un problema serio. La perdita di mielina (demielinizzazione) o l’incapacità di ripararla (fallimento della rimielinizzazione) possono rallentare o bloccare la comunicazione neuronale, contribuendo ai sintomi motori e non motori del Parkinson.
Ma non è tutto. Abbiamo usato un altro strumento computazionale fantastico, chiamato CellChat, per studiare come queste diverse popolazioni di oligodendrociti comunicano tra loro e con l’ambiente circostante. I risultati sono stati illuminanti: le cellule PDA-OLs, in particolare PDAO-1, mostrano una drastica riduzione nell’espressione di molecole cruciali per l’adesione cellulare e l’interazione con la matrice extracellulare (come NCAM, Laminine). In pratica, sembrano “scollegarsi” dal loro ambiente, perdendo la capacità di interagire correttamente e supportare la struttura e la funzione del tessuto nervoso. Anche la comunicazione legata alla mielinizzazione stessa appare compromessa.

Inoltre, abbiamo notato alterazioni interessanti nell’espressione dei recettori per neurotrasmettitori (come quelli per il GABA) su queste cellule malate, suggerendo che anche la loro risposta ai segnali chimici dei neuroni sia modificata nel Parkinson.
Non Solo “Cosa”, Ma Anche “Dove”: La Mappa Spaziale
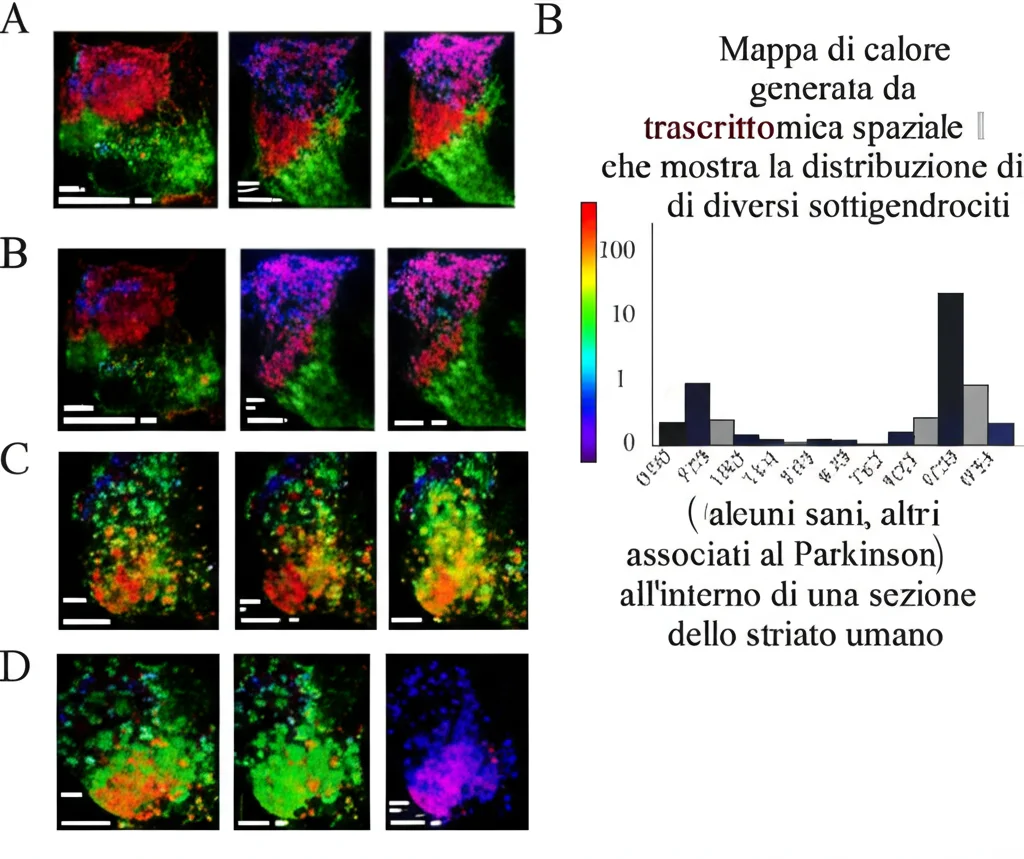
Per essere sicuri che queste popolazioni cellulari identificate con l’sn-RNA-seq non fossero solo un artefatto dell’analisi computazionale, ma corrispondessero a cellule reali nel tessuto, abbiamo usato un’altra tecnologia potentissima: la trascrittomica spaziale (Xenium). Questa tecnica ci permette di vedere l’espressione dei geni direttamente all’interno di una sezione di tessuto, mantenendo l’informazione sulla posizione di ogni cellula.
È stato incredibile poter “mappare” le nostre 15 sottoclassi di oligodendrociti direttamente nello striato! Abbiamo confermato la loro esistenza e visto la loro distribuzione. Ad esempio, alcune popolazioni come PDAO-3 e MOL-F tendevano a trovarsi nelle aree di sostanza bianca che attraversano lo striato.
L’analisi spaziale ha anche rafforzato i nostri risultati precedenti. Abbiamo identificato due “moduli” di geni che si comportano in modo opposto nel Parkinson:
- Un modulo legato alla risposta allo stress da shock termico (HSPR), che era significativamente aumentato nel Parkinson, specialmente nelle cellule con le caratteristiche delle PDA-OLs.
- Un modulo legato alla mielinizzazione, che era significativamente diminuito nel Parkinson.
Sembra esserci un trade-off: le cellule, sotto stress, dirottano le loro risorse per cercare di sopravvivere, trascurando il loro compito principale di mantenere la mielina.
Perché Tutto Questo è Importante? Nuove Speranze per il Futuro
Questi risultati cambiano un po’ le carte in tavola. Ci dicono che il Parkinson non è solo una malattia dei neuroni dopaminergici. Gli oligodendrociti non sono semplici spettatori passivi, ma sembrano essere attivamente coinvolti nella patologia, diventando disfunzionali, stressati e incapaci di mantenere l’integrità della mielina. Questa “oligodendrogliopatia” potrebbe essere una componente chiave, finora sottovalutata, della malattia.
La buona notizia? Ogni nuova scoperta sui meccanismi della malattia apre potenzialmente la porta a nuove strategie terapeutiche. Se riusciamo a capire come proteggere gli oligodendrociti dallo stress, come impedire loro di trasformarsi in queste forme “malate” (PDA-OLs), o come promuovere la riparazione della mielina, potremmo avere nuove armi per rallentare o addirittura fermare la progressione del Parkinson.
Il nostro studio ha identificato alcune vie molecolari che sembrano particolarmente importanti in queste cellule malate, come quelle legate allo stress ossidativo o alla segnalazione RHO GTPase. Curiosamente, esistono già farmaci (alcuni usati o testati per altre malattie come la Sclerosi Multipla o l’Alzheimer, come Fasudil, Fingolimod, o anche terapie basate sugli estrogeni) che agiscono su queste vie e che hanno mostrato effetti protettivi sulla mielina o neuroprotettivi in modelli sperimentali. Potrebbe valere la pena esplorare se possano essere utili anche nel Parkinson, specificamente per contrastare la disfunzione degli oligodendrociti.
C’è ancora molta strada da fare, ovviamente. Dobbiamo capire meglio se il danno agli oligodendrociti sia una causa primaria o una conseguenza della degenerazione neuronale, e come esattamente interagiscono questi diversi tipi di cellule nel complesso scenario del Parkinson. Ma una cosa è certa: abbiamo acceso un faro su questi importanti attori cellulari. Gli oligodendrociti sono usciti dall’ombra e si candidano a diventare un nuovo, promettente bersaglio nella lotta contro il Parkinson. E questa, per me, è una prospettiva davvero entusiasmante!
Fonte: Springer