Node-RADS: La Nuova Bussola per Navigare i Linfonodi nel Cancro Rettale?
Ciao a tutti! Oggi voglio parlarvi di qualcosa di veramente interessante nel campo della diagnostica oncologica, in particolare per chi si occupa di cancro rettale. Parliamoci chiaro, capire se i linfonodi vicini al tumore sono coinvolti o meno è una delle sfide più grandi e cruciali. Determina le terapie, influenza la prognosi… insomma, è un punto chiave.
Per anni, noi radiologi abbiamo usato diversi criteri, spesso basati sulla dimensione dei linfonodi (il famoso diametro corto, o SAD) o su linee guida specifiche come quelle dell’ESGAR (European Society of Gastrointestinal and Abdominal Radiology). Il problema? C’era parecchia variabilità, un po’ come dare indicazioni stradali basandosi su “gira dopo l’albero grande”: quale albero? Quanto grande? E poi, le linee guida ESGAR sono nate principalmente per la Risonanza Magnetica (RM), lasciando un po’ scoperta la Tomografia Computerizzata (TC).
La Nascita di Node-RADS: Un Linguaggio Comune
Ecco che nel 2021 arriva una proposta interessante: il Node Reporting and Data System (Node-RADS). Immaginate un sistema standardizzato, una specie di “vocabolario comune” per descrivere i linfonodi sospetti visti nelle immagini diagnostiche, che sia TC o RM. Si basa su una scala a 5 punti (da 1, bassissima probabilità di metastasi, a 5, altissima probabilità) e non guarda solo la dimensione, ma integra anche caratteristiche morfologiche fondamentali:
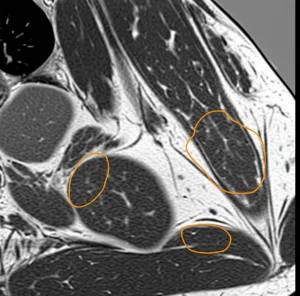
- Texture interna: Il linfonodo è omogeneo o presenta aree strane, magari necrotiche?
- Bordi: Sono ben definiti e lisci o irregolari e sfumati?
- Forma: Ha la classica forma a fagiolo con ilo adiposo o è diventato tondo come una pallina?
L’idea è fornire un report strutturato, più facile da capire e confrontare, un po’ come già avviene per la prostata (PI-RADS) o la tiroide (TI-RADS). E la cosa bella è che Node-RADS è stato pensato per essere versatile, applicabile a diversi tipi di cancro e, appunto, sia a TC che a RM.
Lo Studio: Mettiamo alla Prova Node-RADS nel Cancro Rettale
Ma le belle idee vanno testate sul campo, giusto? Ed è qui che entra in gioco uno studio recente che ho trovato particolarmente illuminante. L’obiettivo era proprio valutare quanto fosse bravo Node-RADS a scovare i linfonodi metastatici nel cancro rettale prima di qualsiasi terapia (stadiazione primaria), confrontando direttamente le sue performance su diverse modalità di imaging:
- TC con mezzo di contrasto (CE-CT)
- Risonanza Magnetica pesata in T2 (T2WI) – ottima per vedere la morfologia
- Risonanza Magnetica pesata in T1 dopo contrasto (T1CE) – utile per valutare la vascolarizzazione e la texture
Hanno preso in esame retrospettivamente 113 pazienti con cancro rettale confermato, che non avevano fatto terapie neoadjuvanti e sono stati operati. Due radiologi esperti (ma indipendenti tra loro e all’oscuro dell’esito istologico) hanno valutato i linfonodi regionali usando Node-RADS per ogni modalità. Poi, hanno confrontato i risultati con la verità: l’analisi istopatologica dei linfonodi asportati durante l’intervento.
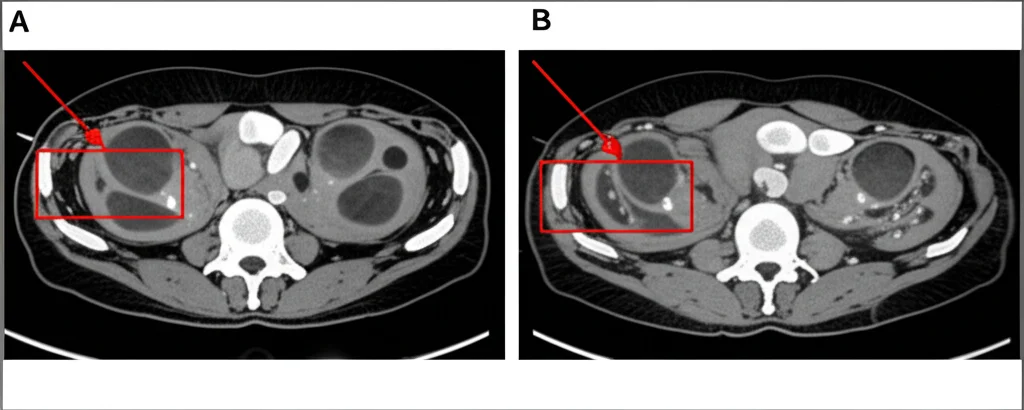
I Risultati: Node-RADS Batte la Semplice Misurazione (e Funziona Bene Ovunque!)
Ebbene, i risultati sono stati piuttosto netti. Prima scoperta: Node-RADS si è dimostrato significativamente migliore rispetto al solo criterio della dimensione (SAD) in tutte e tre le modalità di imaging. L’Area Sotto la Curva (AUC), un indice che misura la performance diagnostica generale, era più alta per Node-RADS (circa 0.84-0.85) rispetto al SAD (circa 0.74-0.79). Questo conferma che guardare solo quanto è grande un linfonodo non basta, le sue caratteristiche interne e la forma contano eccome!
Ma la vera chicca, secondo me, è la seconda scoperta: non ci sono state differenze significative nella performance diagnostica di Node-RADS tra CE-CT, T2WI e T1CE. Sensibilità (capacità di trovare i malati) e specificità (capacità di identificare i sani) erano molto simili, attestandosi rispettivamente intorno al 76-79% e al 91-93%. Anche l’accuratezza generale era comparabile (86-88%).
Questo è importante perché ci dice che Node-RADS sembra essere un sistema robusto e affidabile, che funziona bene indipendentemente dalla “macchina” che usiamo. Sappiamo che la RM è considerata lo standard per la stadiazione locale del cancro rettale grazie alla sua alta risoluzione dei tessuti molli. Ma a volte la RM non si può fare (controindicazioni, claustrofobia, costi, disponibilità…). In questi casi, sapere che la TC, valutata con Node-RADS, può dare risultati diagnostici comparabili è una notizia confortante.
Il Dilemma del Node-RADS 3: Meglio Essere Prudenti?
Un punto interessante toccato dallo studio riguarda i casi classificati come Node-RADS 3, ovvero quelli con probabilità “intermedia” di metastasi. Le linee guida suggeriscono di interpretarli in base al contesto clinico. Lo studio ha provato a vedere cosa succedeva classificando questi casi come “negativi” (N-) oppure come “positivi” (N+). Risultato? Classificare i Node-RADS 3 come N- ha migliorato significativamente la performance diagnostica, soprattutto aumentando la specificità (meno falsi positivi) e l’accuratezza generale, senza perdere troppo in sensibilità. Questo suggerisce che, almeno in questa popolazione di pazienti non pre-trattati, un approccio più conservativo sui casi dubbi potrebbe essere vantaggioso per evitare sovratrattamenti.
Cosa Ci Portiamo a Casa (e Cosa Manca Ancora)
Quindi, cosa ci dice questo studio? Che Node-RADS v1.0 sembra essere uno strumento valido e promettente per la valutazione dei linfonodi nel cancro rettale in fase di prima diagnosi. È migliore del solo criterio dimensionale e, cosa non da poco, la sua efficacia sembra consistente tra TC con contrasto e diverse sequenze di RM (T2 e T1 con contrasto).
Questo apre la strada a una maggiore standardizzazione nei referti, che è fondamentale per una comunicazione chiara tra radiologi, oncologi e chirurghi, e per decisioni terapeutiche più consapevoli. Potrebbe anche rivalutare il ruolo della TC in quei pazienti che non possono accedere alla RM.
Ovviamente, come ogni studio, anche questo ha i suoi limiti. È retrospettivo, non c’è una correlazione diretta linfonodo-per-linfonodo tra immagine e patologia (si guarda il paziente nel complesso), e riguarda solo pazienti non sottoposti a terapie pre-operatorie. Sarà fondamentale vedere se Node-RADS si confermerà altrettanto utile dopo la chemio-radioterapia, quando i linfonodi possono cambiare aspetto. Inoltre, la definizione di “bulk” (linfonodi molto grandi, ≥30 mm) usata da Node-RADS sembra poco applicabile al retto, dove linfonodi così grossi sono rari (nello studio non ne hanno trovati). Forse le prossime versioni del sistema andranno affinate.
In conclusione, Node-RADS rappresenta un passo avanti importante verso una valutazione più oggettiva e riproducibile dello stato linfonodale nel cancro rettale. Non è la soluzione a tutti i problemi (l’imaging ha ancora difficoltà a vedere metastasi in linfonodi piccoli), ma è uno strumento potente che, usato correttamente, può davvero fare la differenza nella gestione dei nostri pazienti. Continueremo a seguirne gli sviluppi!
Fonte: Springer