Cuore e Mistero: Il Raro Mixoma Ghiandolare che Sembrava un Nemico Diverso
Ciao a tutti! Oggi voglio portarvi con me in un viaggio affascinante nel mondo della medicina, un mondo dove a volte le cose non sono come sembrano e dove l’intuito e la scienza devono lavorare fianco a fianco. Parleremo di cuore, di tumori (ma tranquilli, di quelli benigni più comuni!) e di un caso davvero particolare che ha messo alla prova le capacità diagnostiche dei medici.
Immaginatevi una ragazza di 16 anni, nel pieno della sua adolescenza. Da un paio di mesi, però, qualcosa non va. Inizia con un dolore al petto, poi arriva la mancanza di respiro e, come se non bastasse, negli ultimi 15 giorni compare un sintomo preoccupante: un’emiplegia, cioè una debolezza che colpisce metà del corpo. Una situazione che metterebbe in allarme chiunque, figuriamoci in una persona così giovane.
I Primi Indizi: Cosa Succede nel Cuore?
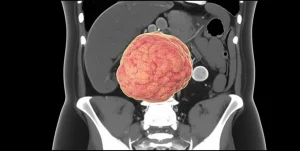
Portata in ospedale, la ragazza è cosciente e orientata, i parametri vitali sono stabili, ma i sintomi sono lì, evidenti. Gli esami del sangue e la radiografia del torace non rivelano nulla di strano. È l’ecocardiogramma, l’esame che ci permette di vedere il cuore in azione con gli ultrasuoni, a svelare il primo pezzo del puzzle: una massa nell’atrio sinistro, la camera superiore sinistra del cuore. Misura circa 4.7 x 2.3 cm, una dimensione considerevole, tanto da ostruire parzialmente la valvola mitrale, quella porticina che regola il flusso di sangue tra l’atrio e il ventricolo sinistro. Questo spiega la mancanza di respiro e forse anche l’emiplegia, che potrebbe essere causata da piccoli frammenti della massa (emboli) partiti dal cuore e arrivati al cervello.
A questo punto, la strada è una sola: bisogna rimuovere quella massa. L’intervento chirurgico a cuore aperto (sternotomia mediana) viene programmato ed eseguito. Durante l’operazione, i chirurghi confermano la presenza della massa nell’atrio sinistro, attaccata al setto interatriale (la parete che divide i due atri). Rimuovono con cura la massa e una porzione del setto, riparano la valvola mitrale e chiudono il difetto creatosi nel setto. Tutto sembra andare per il meglio dal punto di vista chirurgico. Ma la vera sfida inizia ora, nel laboratorio di anatomia patologica.
Il Colpo di Scena: Sembra Cancro, Ma È Davvero Così?
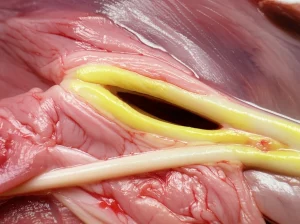
Il pezzo rimosso arriva al patologo. All’aspetto macroscopico, si presenta come una massa soffice, grigio-biancastra, con tante piccole proiezioni simili a dita o villi (da qui il termine “villiforme”), lunghe fino a 2 cm, dall’aspetto un po’ gelatinoso e lucido. Al taglio, è soffice, mucoide, con qualche area di emorragia. Fin qui, potrebbe sembrare un mixoma cardiaco, il tumore benigno primitivo più comune del cuore. I mixomi sono proprio così, spesso gelatinosi e a volte con queste proiezioni villiformi.
Ma quando il patologo esamina i campioni al microscopio, ecco la sorpresa, il colpo di scena. Sì, ci sono le cellule tipiche del mixoma (stellate e fusate) immerse in quella matrice mixoide (gelatinosa), ma ci sono anche altre strutture: delle ghiandole. E non ghiandole normali. Queste cellule ghiandolari mostrano atipie: nuclei irregolari, cromatina granulare, qualche figura mitotica (divisione cellulare) anomala. L’aspetto ricorda pericolosamente quello di un adenocarcinoma metastatico, cioè un cancro di origine ghiandolare (come quelli del tratto gastrointestinale, del polmone o della mammella) che ha viaggiato fino al cuore.

Potete immaginare lo sconcerto. Un tumore cardiaco primario è una cosa, una metastasi è tutta un’altra storia, con implicazioni prognostiche e terapeutiche completamente diverse. Bisogna andare a fondo.
L’Indagine Approfondita: L’Immunoistochimica Scioglie il Dubbio
Qui entra in gioco l’immunoistochimica (IHC), una tecnica sofisticata che usa anticorpi specifici per “colorare” diverse proteine all’interno delle cellule, aiutando a capirne l’origine e la natura. È come dare a ogni tipo di cellula una “carta d’identità” molecolare.
I risultati dell’IHC sono cruciali:
- Le cellule ghiandolari atipiche sono positive per PanCK (citocheratina pan), confermando la loro natura epiteliale (tipica delle ghiandole e dei carcinomi).
- Sono positive anche per sinaptofisina e, focalmente, per CK20.
- MA, sono negative per CK7, TTF1 e GATA3. Questi marcatori sono spesso positivi rispettivamente nei carcinomi del tratto gastrointestinale/ovaio, del polmone/tiroide e della mammella/urotelio. La loro negatività rende molto improbabile una metastasi da questi siti comuni.
- Inoltre, queste cellule ghiandolari sono negative per calretinina e S100.
- Al contrario, le cellule “classiche” del mixoma (quelle stellate e fusate circostanti) sono fortemente positive per calretinina e S100, come ci si aspetta in un mixoma.
L’indice di proliferazione Ki67, che misura quanto velocemente le cellule si dividono, è risultato intorno al 15-20% nelle aree più attive delle ghiandole. Un valore non bassissimo, che spiega l’aspetto atipico, ma non necessariamente indicativo di un cancro aggressivo metastatico.
Mettendo insieme l’aspetto istologico (mixoma con ghiandole atipiche), i risultati dell’IHC (che escludono le metastasi più comuni e confermano la presenza di cellule tipiche del mixoma accanto a quelle ghiandolari) e i dati clinici e radiologici (nessun tumore primario trovato altrove nel corpo), il quadro si chiarisce.
La Diagnosi Finale: Un Mixoma Raro e Insolito
La diagnosi finale è: Mixoma cardiaco villiforme con differenziazione ghiandolare atipica. Un nome lungo per descrivere una condizione estremamente rara. Sappiamo che i mixomi cardiaci sono i tumori benigni più comuni del cuore (oltre il 50%!), ma la presenza di strutture ghiandolari al loro interno (differenziazione ghiandolare) è rara, stimata in meno del 3% dei casi. Che queste ghiandole mostrino poi atipie tali da mimare un adenocarcinoma è ancora più eccezionale.
Ma perché si formano queste ghiandole dentro un mixoma? L’origine non è del tutto chiara. Alcune ipotesi suggeriscono che potrebbero derivare da “residui” embrionali dell’intestino primitivo (foregut rests) rimasti intrappolati nel cuore durante lo sviluppo. Un’altra teoria parla della capacità delle cellule staminali cardiache (cellule precursori cardiomiogeniche totipotenti) di differenziarsi in vari tipi di tessuto, incluso quello ghiandolare. Un mistero affascinante dell’embriologia e della biologia tumorale!

Perché è Importante Riconoscerlo?
Questo caso sottolinea quanto sia fondamentale per il patologo essere consapevole di queste varianti rare. Confondere questa condizione con una metastasi di adenocarcinoma avrebbe conseguenze drammatiche per il paziente: significherebbe sottoporlo a indagini estese per cercare un tumore primario inesistente e, potenzialmente, a terapie oncologiche aggressive e inutili.
Inoltre, sebbene i mixomi siano benigni, non sono innocui. Come abbiamo visto nel caso della nostra giovane paziente, possono causare problemi seri, soprattutto attraverso l’embolizzazione. Frammenti del tumore possono staccarsi, viaggiare nel flusso sanguigno e ostruire vasi in altri organi, tipicamente il cervello (causando ictus o sintomi neurologici come l’emiplegia) ma anche in altri distretti. La forma villiforme, con le sue proiezioni delicate, è forse ancora più a rischio di embolizzazione rispetto alla forma nodulare più compatta. Fortunatamente, nel caso descritto, l’emiplegia si è risolta dopo la rimozione del tumore, e non sono state trovate “metastasi” del mixoma stesso (sì, anche se benigno, un mixoma può raramente dare impianti a distanza se embolizza).
Un’altra nota interessante: i mixomi a volte sono associati a una sindrome genetica chiamata Sindrome di Carney, che include altri segni come macchie cutanee, altri tumori specifici e alterazioni endocrine. Questo caso, però, non presentava nessuna associazione sindromica. I casi non sindromici, come questo, tendono a verificarsi in pazienti più anziani (età media 51 anni), prevalentemente donne, e hanno un tasso di recidiva molto basso dopo l’asportazione. L’insorgenza in un’età così giovane (16 anni) in assenza di sindrome è un’ulteriore peculiarità di questa storia.
Lieto Fine e Lezioni Apprese
La nostra protagonista? Sta bene. Dopo l’intervento, è tornata alla sua vita, ai suoi studi, ed è in follow-up regolare da 24 mesi senza alcun segno di recidiva o problemi. Una storia a lieto fine che ci insegna tanto.
Ci ricorda che la medicina è spesso un’arte investigativa, dove ogni dettaglio conta. Ci mostra la straordinaria complessità del corpo umano e come anche i tumori “comuni” possano presentarsi in modi inaspettati e rari. E, soprattutto, sottolinea l’importanza di un approccio multidisciplinare – chirurghi, cardiologi, radiologi, patologi – e dell’uso combinato di diverse tecniche diagnostiche per arrivare alla verità e offrire al paziente la cura migliore.
Un caso come questo è una gemma rara, un promemoria che anche nel conosciuto si può nascondere l’incredibile!
Fonte: Springer