Microbiota Intestinale e Immunoterapia: L’Alleanza Segreta che Potenzia la Lotta al Cancro
Ciao a tutti! Oggi voglio portarvi con me in un viaggio affascinante nel cuore della ricerca oncologica, un campo dove le scoperte possono davvero cambiare la vita. Parleremo di qualcosa che forse non vi aspettereste: i minuscoli abitanti del nostro intestino, il **microbiota intestinale**, e il loro incredibile ruolo nel potenziare una delle armi più promettenti contro il cancro, l’**immunoterapia**.
L’immunoterapia, in particolare quella basata sugli inibitori dei checkpoint immunitari (ICI), ha rivoluzionato il trattamento di molti tumori. Questi farmaci, in pratica, tolgono i “freni” al nostro sistema immunitario, permettendogli di riconoscere e attaccare le cellule tumorali. Pensate a farmaci come quelli che bloccano PD-1/PD-L1 o CTLA-4. Hanno dato speranza e risultati duraturi a pazienti con melanomi, tumori polmonari e altri tipi di cancro. Ma c’è un “ma”. Non tutti i pazienti rispondono a queste terapie. Solo una percentuale, che varia dal 15 al 40%, ne trae benefici a lungo termine. Perché questa variabilità? È la domanda da un milione di dollari che ci assilla come ricercatori.
Capire la Resistenza: Un Puzzle Complesso
Abbiamo capito che la risposta non è semplice. Dipende da tanti fattori: dalle caratteristiche genetiche del tumore (come il carico mutazionale), da fattori legati all’ospite, e soprattutto dal **microambiente tumorale** (TME). Il TME è l’ecosistema complesso che circonda il tumore, fatto di cellule immunitarie, vasi sanguigni, matrice extracellulare… un vero e proprio campo di battaglia. E qui entrano in gioco cellule “cattive” come i macrofagi associati al tumore (TAM) di tipo M2, che invece di combattere il cancro, lo aiutano a crescere e a sfuggire alle difese immunitarie, creando una sorta di scudo protettivo.
La Sorpresa dall’Intestino: Il Ruolo del Microbiota
Ed ecco la scoperta che ha cambiato le carte in tavola: il nostro **microbiota intestinale**! Sembra incredibile, ma la composizione dei batteri che ospitiamo nel nostro intestino ha un impatto diretto sull’efficacia dell’immunoterapia. Studi clinici e preclinici hanno mostrato che l’uso di antibiotici, che decimano il microbiota, riduce la risposta agli ICI. Al contrario, il trapianto di microbiota fecale (FMT) da pazienti che rispondono bene all’immunoterapia a pazienti che non rispondono può migliorare l’efficacia del trattamento. È come se i batteri “buoni” dessero una mano al nostro sistema immunitario a livello sistemico, influenzando persino quello che succede dentro e intorno al tumore. Alcuni batteri specifici, come Akkermansia muciniphila o Bifidobacterium, sembrano essere particolarmente importanti. Producono metaboliti (come acidi grassi a catena corta o inosina) che possono “allenare” le cellule immunitarie, come le cellule T CD8+, rendendole più efficaci contro il cancro.
Ma come avviene esattamente questa comunicazione tra intestino e tumore? Quali cellule sono coinvolte e come interagiscono? Qui la faccenda si fa complessa, ed è qui che entra in gioco la tecnologia che mi appassiona tantissimo: l’analisi trascrittomica a singola cellula (scRNA-seq).
Dentro il Microambiente Tumorale: La Lente della Single-Cell
Immaginate di poter spiare ogni singola cellula all’interno del tumore e del suo microambiente, capire chi è, cosa sta facendo e con chi sta parlando. È questo che ci permette di fare la scRNA-seq. Leggiamo l’RNA di migliaia di singole cellule, ottenendo una mappa dettagliatissima del TME. Questo ci aiuta a capire perché alcuni tumori resistono all’immunoterapia, magari identificando popolazioni cellulari specifiche, come certi tipi di macrofagi immunosoppressori, che sono più abbondanti nei non-responder.
Nel nostro studio, abbiamo voluto usare questa tecnologia potentissima per svelare proprio i meccanismi alla base della sinergia tra microbiota intestinale e immunoterapia con anti-PD-1. Abbiamo usato modelli murini di cancro (con cellule tumorali MC38 e CT26) e li abbiamo divisi in quattro gruppi sperimentali, in un disegno fattoriale 2×2:
- Gruppo IA: Controllo (IgG) + Antibiotici (microbiota depleto)
- Gruppo IW: Controllo (IgG) + Acqua (microbiota intatto)
- Gruppo PA: Anti-PD-1 + Antibiotici (microbiota depleto)
- Gruppo PW: Anti-PD-1 + Acqua (microbiota intatto)
Abbiamo poi analizzato il TME di questi topi usando scRNA-seq, citometria a flusso e immunofluorescenza multipla (mIF).
I risultati sono stati illuminanti! Come previsto, il trattamento con anti-PD-1 era molto efficace nel gruppo PW (con microbiota intatto), controllando significativamente la crescita tumorale. Nel gruppo PA (con microbiota depleto dagli antibiotici), l’efficacia dell’anti-PD-1 era notevolmente ridotta. Questo conferma il ruolo cruciale del microbiota. Ma cosa succedeva a livello cellulare?
Un Esercito Immunitario Potenziato dalla Sinergia
Grazie alla scRNA-seq, abbiamo “smontato” il TME cellula per cellula. Abbiamo visto che, sebbene l’anti-PD-1 aumentasse le cellule T CD8+ in entrambi i gruppi trattati (PA e PW), l’aumento delle cellule T CD4+ era significativo solo nel gruppo PW, quello con la migliore risposta. Ma la vera magia avveniva guardando più da vicino i sottotipi di cellule T CD8+.
Nel gruppo PW (microbiota intatto + anti-PD-1), abbiamo osservato un aumento delle cellule T CD8+ di memoria centrale/naive (CD8-C1-Tcm/naïve) e di memoria effettrice (CD8-C2-Tem), quelle “pronte all’azione” e con memoria a lungo termine. Allo stesso tempo, si riduceva la proporzione di cellule T CD8+ “esauste”, quelle che hanno combattuto troppo a lungo e hanno perso efficacia. L’analisi delle traiettorie cellulari ha mostrato che nel gruppo PA (senza microbiota), le cellule T CD8+ tendevano a finire in uno stato di esaurimento terminale, mentre nel gruppo PW venivano “salvate” e mantenute in uno stato più funzionale. È come se il microbiota aiutasse l’immunoterapia a rinvigorire le truppe immunitarie e a prevenire il loro burnout!
Un altro dato affascinante riguarda il metabolismo cellulare. Abbiamo scoperto che le cellule T CD8+ nel gruppo PW mostravano livelli significativamente più bassi di glicolisi, un processo metabolico spesso associato all’esaurimento. Livelli più bassi di glicolisi sono invece legati a una migliore funzione mitocondriale e a una maggiore capacità di memoria delle cellule T. Analizzando dati pubblici di pazienti umani trattati con immunoterapia, abbiamo confermato che un punteggio di glicolisi più basso nel tumore era associato a una prognosi migliore. Quindi, la sinergia microbiota-ICI sembra influenzare anche il modo in cui le cellule immunitarie usano l’energia, rendendole più efficienti.
Macrofagi: Da Nemici ad Alleati Grazie al Microbiota
Passiamo ora ai macrofagi, cellule immunitarie che possono avere un doppio volto nel cancro: a volte combattono il tumore (M1), altre volte lo aiutano (M2). Nel nostro studio, abbiamo visto che nel gruppo PW (microbiota + ICI), i macrofagi tendevano verso una polarizzazione M1 pro-infiammatoria e anti-tumorale. Al contrario, nel gruppo PA (ICI senza microbiota), prevaleva la polarizzazione M2 pro-tumorale.
Scendendo ancora più nel dettaglio con la scRNA-seq, abbiamo identificato diversi sottotipi di cellule mieloidi. Due in particolare hanno catturato la nostra attenzione:
- Macrofagi Spp1+: Esprimono alti livelli del gene Spp1 (che codifica per l’osteopontina), sono associati alla polarizzazione M2, promuovono la crescita tumorale e sono legati a una prognosi sfavorevole.
- Macrofagi Cd74+: Esprimono alti livelli di Cd74 (una molecola coinvolta nella presentazione dell’antigene), agiscono come cellule presentanti l’antigene (APC) e sono associati a una migliore risposta immunitaria.
Indovinate un po’? Nel gruppo PW, la proporzione di macrofagi “buoni” Cd74+ era più alta, mentre quella dei macrofagi “cattivi” Spp1+ era ridotta! L’analisi delle traiettorie evolutive ha suggerito che queste due popolazioni seguono percorsi distinti, quasi opposti. Abbiamo anche osservato una correlazione negativa tra la loro abbondanza in dati di tumori umani: dove ci sono tanti Spp1+, ci sono pochi Cd74+, e viceversa. È come se il microbiota, in sinergia con l’ICI, spingesse i macrofagi a “cambiare squadra”, passando da un fenotipo pro-tumorale (Spp1+) a uno anti-tumorale e capace di presentare antigeni (Cd74+). Questa “riprogrammazione” dei macrofagi sembra cruciale. Analizzando dati da trial clinici di FMT, abbiamo visto che nei pazienti che rispondevano al trapianto, la proporzione di Spp1+ TAM diminuiva e quella di Cd74+ TAM aumentava dopo il FMT.

Spp1: Un Bersaglio Chiave del Microbiota
Il gene Spp1 e la proteina che codifica, l’osteopontina, sembrano davvero giocare un ruolo negativo. La sua espressione era ridotta nel gruppo PW non solo nei macrofagi, ma in diverse cellule del TME. Alti livelli di SPP1 sono associati a una prognosi peggiore in molti tipi di cancro e anche nei pazienti trattati con immunoterapia. Abbiamo misurato l’osteopontina nel siero dei topi e, di nuovo, i livelli erano più bassi nel gruppo PW.
Per confermare l’importanza dei macrofagi Spp1+, abbiamo fatto un esperimento decisivo usando topi geneticamente modificati (Spp1-cKO) in cui il gene Spp1 è specificamente eliminato nelle cellule mieloidi (come i macrofagi). Cosa è successo? In questi topi Spp1-cKO, l’immunoterapia con anti-PD-1 funzionava molto meglio, la crescita tumorale era ridotta e c’era una maggiore infiltrazione di cellule T CD4+, CD8+ e DNT (Double Negative T cells), indipendentemente dallo stato del microbiota! Anche quando abbiamo eliminato il microbiota con gli antibiotici, i topi Spp1-cKO rispondevano ancora all’anti-PD-1, a differenza dei topi normali (Spp1-WT) trattati con antibiotici. Questo suggerisce fortemente che il microbiota esercita il suo effetto pro-immunoterapico in parte proprio modulando questi macrofagi Spp1+ e riducendo l’espressione di Spp1. È come se il microbiota agisse “a monte”, e i macrofagi Spp1+ fossero un nodo cruciale nel determinare la risposta all’ICI.
Il Ruolo Inaspettato delle Cellule T Gamma Delta (γδ T)
Ma non è finita qui. Abbiamo notato un aumento interessante di un altro tipo di cellula T nel gruppo PW: le cellule T gamma delta (γδ T). Queste cellule sono un po’ particolari, a cavallo tra l’immunità innata e quella adattativa, e spesso si trovano nelle mucose, come quella intestinale, dove interagiscono costantemente con il microbiota. Analizzando dati umani, abbiamo visto che una maggiore abbondanza di cellule γδ T infiltranti il tumore era associata a una migliore risposta all’immunoterapia e a una prognosi più favorevole.
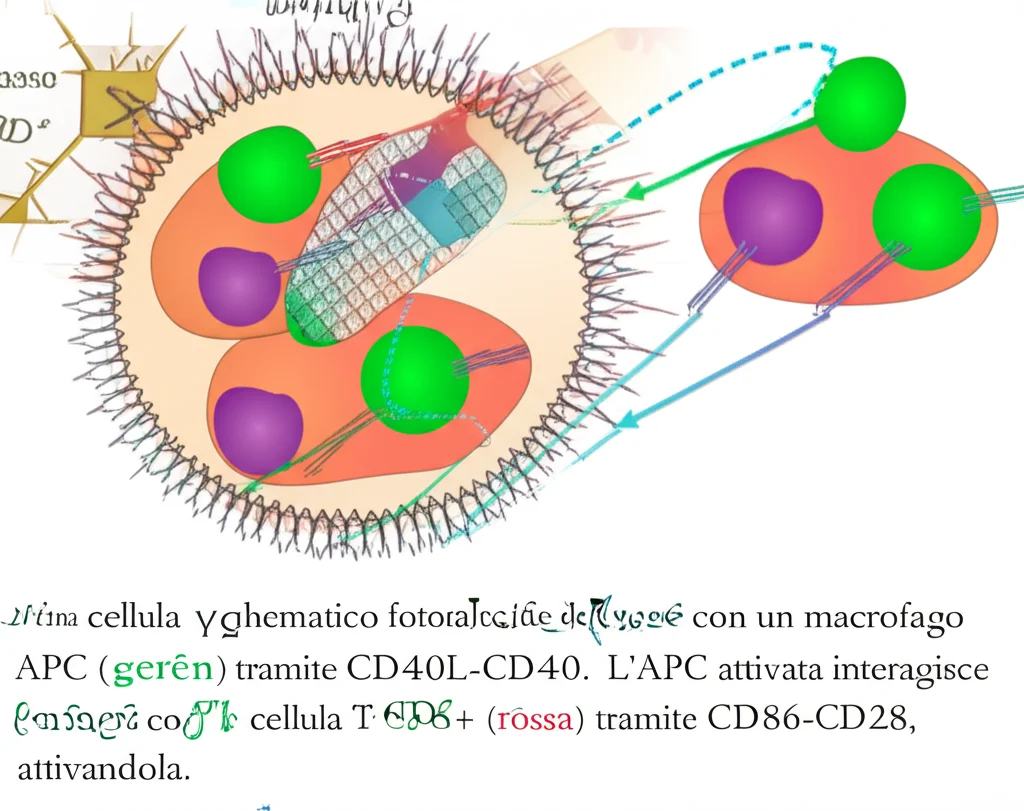
Scavando più a fondo, abbiamo scoperto un potenziale meccanismo affascinante che collega microbiota, cellule γδ T, APC (come i macrofagi Cd74+) e cellule T CD8+. Sembra funzionare così:
- Il microbiota e l’ICI insieme aumentano l’espressione di una molecola chiamata CD40L (ligando di CD40) sulla superficie delle cellule γδ T.
- Le cellule γδ T, tramite CD40L, interagiscono con il recettore CD40 presente sulle APC (macrofagi Cd74+ e cellule dendritiche). Abbiamo visto più interazioni di questo tipo nel gruppo PW.
- Questa interazione CD40L-CD40 attiva le APC attraverso una via di segnalazione chiamata NF-κB non canonica.
- Le APC attivate diventano più brave a presentare gli antigeni e aumentano l’espressione di molecole co-stimolatorie come CD86.
- CD86 interagisce con CD28 sulle cellule T CD8+, dando loro il segnale “via libera” per attivarsi, proliferare e attaccare il tumore. Abbiamo infatti osservato più interazioni CD86-CD28 nel gruppo PW.
Abbiamo confermato sperimentalmente che attivando direttamente CD40 (con un agonista), si potenziava l’interazione APC-CD8+ T e si aumentava il rapporto tra cellule T CD8+ di memoria/effettrici e quelle esauste, mimando l’effetto osservato nel gruppo PW. Inoltre, nei dati del trial FMT, abbiamo visto una correlazione positiva tra l’aumento delle cellule γδ T e l’aumento delle cellule T CD8+ effettrici/memoria dopo il trapianto nei pazienti responder.
Conclusioni: Un Futuro di Terapie Combinate?
Quindi, cosa ci portiamo a casa da questo viaggio? Che la sinergia tra microbiota intestinale e immunoterapia è reale e complessa. Il microbiota sembra agire su più fronti:
- Potenzia l’esercito delle cellule T, favorendo quelle di memoria/effettrici e contrastando l’esaurimento, anche modulando il loro metabolismo (glicolisi).
- Riprogramma i macrofagi nel TME, riducendo quelli “cattivi” Spp1+ e aumentando quelli “buoni” Cd74+ che presentano antigeni.
- Attiva un asse cruciale γδ T cell -> APC -> CD8+ T cell, mediato dalle interazioni CD40L-CD40 e CD86-CD28, che amplifica la risposta anti-tumorale.
L’identificazione dei macrofagi Spp1+ come mediatori chiave dell’effetto del microbiota apre strade interessanti. Forse, in futuro, potremmo combinare l’immunoterapia con strategie mirate a modulare il microbiota (come FMT o probiotici specifici come Akkermansia) o a colpire direttamente i macrofagi Spp1+ o la via di segnalazione dell’osteopontina.
Certo, c’è ancora molto da esplorare. Dobbiamo capire esattamente quali batteri sono i protagonisti e come agiscono a livello molecolare. Ma questi risultati, ottenuti grazie alla potenza della single-cell analysis, ci danno una mappa molto più chiara di questa affascinante alleanza tra i nostri microbi intestinali e il nostro sistema immunitario nella lotta contro il cancro. È un esempio lampante di come guardare ai sistemi biologici nella loro interezza possa svelare meccanismi inaspettati e aprire nuove speranze terapeutiche.
Fonte: Springer