Cartilagine del Ginocchio Sotto Scacco: Quale Metodo Vince la Sfida della Misurazione nel Tempo?
Ragazzi, parliamo di ginocchia e di quella fastidiosa compagna di viaggio che per alcuni diventa l’osteoartrite (OA). Sapete, quella condizione in cui la cartilagine, quel cuscinetto meraviglioso che abbiamo nelle articolazioni, inizia a consumarsi. E quando si consuma, sono dolori, letteralmente. Ma come facciamo a capire *quanto* si sta consumando e *come* cambia nel tempo? Qui entra in gioco la tecnologia, in particolare la Risonanza Magnetica (RM). È uno strumento potentissimo che ci permette di vedere dentro il ginocchio senza aprirlo. Ma anche con la RM, misurare con precisione lo stato della cartilagine non è una passeggiata.
Ecco, oggi voglio parlarvi di uno studio super interessante che ha messo a confronto due modi principali per valutare la cartilagine tramite RM: i metodi semi-quantitativi e quelli quantitativi. Pensatela come una sfida tra l’occhio esperto del radiologo che dà un punteggio “a vista” (ma con criteri precisi!) e un software super avanzato che misura lo spessore della cartilagine al millimetro. Lo studio ha usato dati preziosissimi provenienti dalla Osteoarthritis Initiative (OAI), un progetto enorme che segue migliaia di persone nel tempo. L’obiettivo? Capire quale metodo è più affidabile e, soprattutto, più “reattivo” nel cogliere i cambiamenti della cartilagine in 1 o 2 anni, un lasso di tempo cruciale per testare nuovi farmaci contro l’OA (i cosiddetti DMOADs).
Cos’è l’Osteoartrite e Perché Misurare la Cartilagine?
Prima di tuffarci nei dettagli tecnici, un piccolo ripasso. L’osteoartrite è la forma più comune di artrite e colpisce milioni di persone. È una malattia dell’intera articolazione, ma il danno alla cartilagine è uno dei suoi segni distintivi. Questa cartilagine articolare è un tessuto liscio e resistente che ricopre le estremità delle ossa nelle articolazioni, permettendo loro di scorrere senza attrito. Quando si danneggia o si assottiglia, le ossa possono sfregare tra loro, causando dolore, rigidità e gonfiore.
Monitorare lo stato della cartilagine è fondamentale per:
- Capire la progressione della malattia in un paziente.
- Valutare se un trattamento (farmacologico, fisioterapico, chirurgico) sta funzionando.
- Sviluppare e testare nuovi farmaci che possano rallentare o fermare il danno cartilagineo (i DMOADs).
La RM è lo strumento d’elezione perché ci offre immagini dettagliate dei tessuti molli, inclusa la cartilagine, cosa che le radiografie tradizionali non fanno altrettanto bene.
I Due Contendenti: Metodi Semi-Quantitativi (MOAKS) vs. Quantitativi
Nello studio si sono confrontati principalmente due approcci:
1. Il Metodo Semi-Quantitativo (MOAKS): Immaginate due radiologi espertissimi che guardano le immagini RM e assegnano un punteggio a diverse caratteristiche del ginocchio, inclusa la cartilagine. Usano un sistema chiamato MOAKS (MRI Osteoarthritis Knee Score). Per la cartilagine, valutano principalmente due cose in 14 diverse sottozone del ginocchio:
- L’area della superficie cartilaginea che mostra una perdita di spessore (parziale o totale).
- L’area in cui la cartilagine è completamente scomparsa (denudazione).
I punteggi vanno da 0 (nessun danno) a 3 (>75% dell’area interessata), passando per 1 (0-10%) e 2 (10-75%). È “semi-quantitativo” perché si basa su una valutazione visiva guidata da categorie definite, non su una misurazione numerica precisa. Hanno anche considerato il “within-grade change”, cioè piccoli peggioramenti che non bastano a far salire di un intero punto il punteggio, per rendere il metodo più sensibile.
2. I Metodi Quantitativi: Qui entriamo nel regno dei computer e degli algoritmi. Utilizzando software avanzati (basati su tecniche come gli Active Appearance Models – AAMs), si segmenta automaticamente la cartilagine nelle immagini RM e se ne misura lo spessore medio (chiamato ThCtAB nello studio) in punti specifici delle stesse sottozone definite dal MOAKS. Questo dà un valore numerico preciso, in millimetri.
Per rendere il confronto più diretto possibile, i ricercatori hanno fatto una cosa molto intelligente: hanno creato una misura quantitativa “speciale”, chiamata Q-MOAKS. In pratica, hanno usato i dati di spessore quantitativo per *simulare* i punteggi MOAKS. Hanno definito la “perdita di spessore” come uno spessore inferiore al 95% di quello considerato normale (calcolato su un gruppo di controllo sano) e la “denudazione” come uno spessore inferiore al 5% del normale. Poi hanno calcolato la percentuale di area interessata in ogni sottozona e l’hanno convertita negli stessi punteggi 0-3 del MOAKS. Attenzione: Q-MOAKS è stato creato solo per questo studio, per fare un paragone “mele con mele”, non è uno strumento clinico standard!

Lo Studio in Breve: Chi, Cosa, Come?
I ricercatori hanno preso i dati di 297 partecipanti dall’OAI FNIH sub-cohort. Queste persone avevano già mostrato segni di peggioramento radiografico dell’osteoartrite al ginocchio (una riduzione dello spazio articolare misurata sulle radiografie) nel corso di 2-4 anni. Era quindi un gruppo in cui ci si aspettava di vedere cambiamenti nella cartilagine anche nel breve periodo di 1 e 2 anni analizzato nello studio.
Hanno confrontato i punteggi MOAKS (dati dai radiologi) con le misure quantitative ThCtAB e i punteggi “simulati” Q-MOAKS. Hanno guardato due aspetti principali:
* Correlazione Cross-Sezionale: In un dato momento (all’inizio dello studio), quanto concordavano i punteggi MOAKS e Q-MOAKS? Se MOAKS diceva “danno moderato” (punteggio 2), anche Q-MOAKS diceva lo stesso?
* Responsiveness Longitudinale: Nel corso di 1 e 2 anni, quale metodo era più bravo a rilevare i cambiamenti (peggioramenti) nella cartilagine? La “responsiveness” è una misura statistica (qui hanno usato lo Standardized Response Mean – SRM) che indica quanto un metodo è sensibile al cambiamento. Un SRM più alto significa maggiore sensibilità.
Risultati Incrociati: MOAKS Sotto la Lente Quantitativa
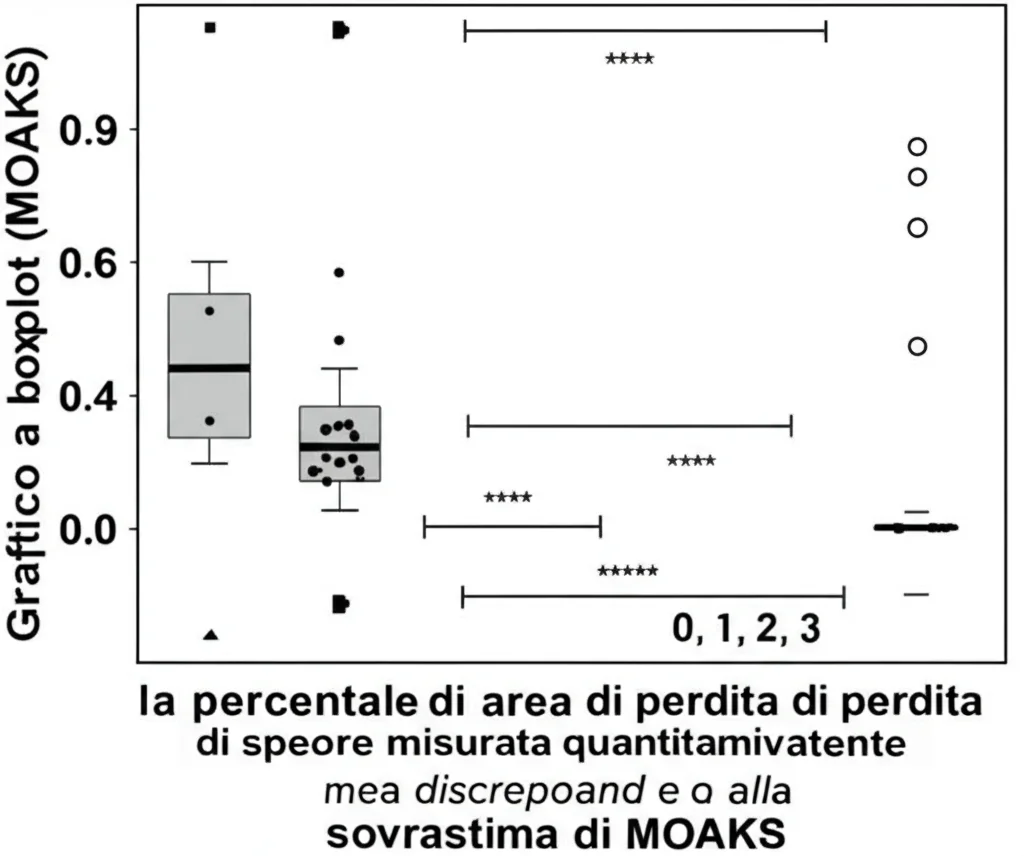
E qui arrivano le prime sorprese. Quando hanno confrontato i punteggi MOAKS e Q-MOAKS allo stesso momento, la correlazione (cioè quanto andavano d’accordo) era generalmente scarsa o al massimo moderata. Le uniche eccezioni erano le zone centrali della parte interna (mediale) del femore (cMF) e della tibia (cMT), dove la correlazione per la perdita di spessore era moderata (circa 0.58-0.59). Per la denudazione (perdita totale), la correlazione era ancora più bassa quasi ovunque.
Ma c’è un “ma” ancora più interessante. Prendiamo il punteggio MOAKS 2 per la perdita di spessore (che dovrebbe significare un’area interessata tra il 10% e il 75%). Ebbene, nella zona cMF, solo il 56% delle ginocchia classificate come MOAKS 2 avevano effettivamente un danno quantitativo (Q-MOAKS) corrispondente a quella categoria! Nella zona cMT, la percentuale era simile (61%). Per la denudazione, i numeri erano ancora più bassi in alcune aree (solo il 23% di concordanza per il punteggio 2 in cMF). Cosa significa? Sembra che il MOAKS, basato sulla valutazione visiva, tenda a sovrastimare l’area effettiva del danno, specialmente per i gradi 2 e 3. Molte ginocchia classificate come “danno moderato o severo” dal MOAKS avevano in realtà un’area di danno quantitativamente misurata più piccola, a volte persino inferiore al 10% (che dovrebbe essere un punteggio 1). Questo suggerisce che valutare “a occhio” l’esatta percentuale di area danneggiata è davvero difficile, anche per esperti.
La Prova del Tempo: Chi Rileva Meglio i Cambiamenti? (Responsiveness)
Passiamo ora all’aspetto forse più cruciale per le sperimentazioni cliniche: la capacità di rilevare i cambiamenti nel tempo. Qui i risultati sono stati ancora più netti.
Le misure quantitative, sia lo spessore medio (ThCtAB) che le percentuali di area Q-MOAKS (ThQCM% e dQCM%), si sono dimostrate sostanzialmente più responsive (più sensibili al cambiamento) rispetto ai punteggi MOAKS, sia a 1 che a 2 anni.
L’asso nella manica è stato proprio il ThCtAB, la misurazione diretta dello spessore medio della cartilagine. Nella zona cMF (quella centrale mediale del femore, spesso colpita nell’OA), il ThCtAB ha mostrato una responsiveness “elevata” (SRM = -0.84 a 2 anni; il segno meno indica una diminuzione dello spessore). Nello stesso periodo e nella stessa zona, il MOAKS per la perdita di spessore aveva una responsiveness solo “piccola” (SRM = +0.47; il segno più indica un aumento del punteggio di danno). Anche il Q-MOAKS, pur essendo quantitativo, ma basato sull’area, era più reattivo del MOAKS (SRM = +0.73 per ThQCM%) ma comunque meno del ThCtAB. Risultati simili, anche se con valori leggermente inferiori, si sono visti nella zona cMT (tibia).
In pratica: se la cartilagine si sta assottigliando, la misurazione diretta dello spessore (ThCtAB) se ne accorge molto prima e meglio rispetto alla valutazione dell’area colpita (MOAKS o anche Q-MOAKS).
Perché Questa Differenza? Spessore vs. Area
Come mai questa superiorità dello spessore sull’area nel rilevare i cambiamenti? I ricercatori ipotizzano che le lesioni della cartilagine nell’osteoartrite tendano a progredire più in profondità (diventando più sottili) prima di allargarsi significativamente sulla superficie. Se così fosse, è logico che una misura diretta dello spessore sia più sensibile ai cambiamenti iniziali o graduali rispetto a una misura che si concentra sull’estensione dell’area danneggiata. Il fatto che anche il Q-MOAKS (che misura l’area quantitativamente) sia meno reattivo del ThCtAB supporta questa idea: non è solo un problema di “occhio” del radiologo, ma proprio del costrutto misurato (area vs. spessore). Misurare l’area di cartilagine persa sembra essere intrinsecamente meno sensibile al cambiamento rispetto a misurare quanto si è assottigliata.

Cosa Significa Tutto Questo per il Futuro?
Questi risultati hanno implicazioni importanti, soprattutto per la ricerca e lo sviluppo di nuovi farmaci per l’osteoartrite (DMOADs). Usare misure quantitative dello spessore cartilagineo (come il ThCtAB) come endpoint primario negli studi clinici potrebbe:
- Rendere gli studi più efficienti, perché si riesce a rilevare un effetto del farmaco (o la sua assenza) in modo più sensibile e potenzialmente prima o con meno partecipanti.
- Dare una misura più oggettiva e riproducibile del cambiamento strutturale.
Questo non significa che il MOAKS sia da buttare! Ha ancora un valore enorme perché valuta tante altre caratteristiche dell’articolazione (lesioni del menisco, edema osseo, osteofiti, etc.) che sono importantissime nell’OA, considerata una malattia dell’intero “organo” articolare. Quindi, MOAKS potrebbe rimanere uno strumento complementare prezioso per avere una visione d’insieme.
Certo, lo studio ha le sue limitazioni: il gruppo di controllo “normale” non era perfettamente abbinato per età e BMI, la popolazione studiata era selezionata per avere progressione radiografica, e mancavano casi con denudazione molto estesa (grado 3). Serviranno ulteriori studi per confermare questi risultati e per confrontare metodi quantitativi e semi-quantitativi anche per le altre strutture articolari.
In conclusione, però, il messaggio chiave è forte e chiaro: se vogliamo misurare con la massima sensibilità come cambia la cartilagine nel tempo, soprattutto in contesti come le sperimentazioni cliniche, le misure quantitative dello spessore sembrano avere una marcia in più rispetto ai punteggi semi-quantitativi basati sull’area. Una scoperta affascinante che ci aiuta a capire meglio come “leggere” le immagini del nostro corpo e come potremmo, in futuro, valutare più efficacemente le terapie per l’osteoartrite.
Fonte: Springer






