Lussazioni d’Anca nei Bambini: Un Nemico Insidioso che la Risonanza Magnetica ci Aiuta a Smascherare!
Amici, oggi voglio parlarvi di un argomento che, per fortuna, non capita tutti i giorni, ma quando succede, può lasciare il segno: le lussazioni traumatiche dell’anca nei nostri piccoli e negli adolescenti. Sembra una cosa da “grandi”, da atleti o da incidenti stradali, e invece può colpire anche i più giovani. Il problema? Non sono solo rare, ma anche difficili da diagnosticare subito, e un ritardo può portare a conseguenze serie, come la temuta necrosi avascolare della testa del femore. Immaginate un po’, un osso che, non ricevendo abbastanza sangue, inizia a “morire”. Brrr, solo a pensarci!
Recentemente, abbiamo messo insieme le forze in uno studio multicentrico, coinvolgendo ben 16 ospedali tedeschi, per capire meglio come affrontare queste situazioni. Abbiamo analizzato i dati di 76 giovani pazienti, tutti con meno di 17 anni e con le cartilagini di accrescimento ancora aperte, che hanno subito una lussazione traumatica dell’anca tra il 1979 e il 2022. L’obiettivo? Capire quali sono le sfide nella diagnosi e come la Risonanza Magnetica (RM) possa fare la differenza.
La Radiografia: Un Primo Passo Spesso Insidioso
Tradizionalmente, il primo esame che si fa è la radiografia. Nel nostro studio, è stata usata nell’85% dei casi. Sembrerebbe la norma, no? Eppure, tenetevi forte: nel 12% dei casi (parliamo di 9 bambini), la lussazione non è stata vista! E la cosa preoccupante è che la maggior parte di questi “errori” diagnostici riguardava bambini sotto gli otto anni, con la metà di loro addirittura sotto i quattro. Quando una lussazione non viene riconosciuta subito, la riduzione, cioè il rimettere l’anca a posto, avviene in ritardo. Nel nostro gruppo, questo è successo nel 15,8% dei casi, e in ben 9 di questi il ritardo era dovuto proprio a una diagnosi mancata con la radiografia.
Perché succede? A volte il dolore rende difficile posizionare bene il bambino per la lastra, altre volte ci sono traumi multipli che distraggono l’attenzione. E poi, diciamocelo, negli ospedali pediatrici si è più abituati a traumi singoli, magari meno “drammatici” all’apparenza, e questo può portare a sottovalutare la situazione, specialmente se il meccanismo del trauma sembra banale, come una semplice caduta mentre si inciampa.
I Sintomi: Un Puzzle Complicato
Uno potrebbe pensare: “Ma i sintomi non dovrebbero essere chiari?”. E invece no. La letteratura scientifica è piena di descrizioni variabili e spesso i sintomi clinici sono considerati poco affidabili per una diagnosi certa. Nel nostro studio, abbiamo potuto ricostruire i sintomi iniziali solo per una piccola parte dei pazienti (circa il 22%). E anche in questi, i “segnali classici” descritti sui libri (come la gamba ruotata internamente, flessa e più corta per le lussazioni posteriori) erano presenti solo in una minoranza. Addirittura, alcuni pazienti mostravano sintomi opposti a quelli attesi! Insomma, affidarsi solo ai sintomi per capire se c’è una lussazione d’anca è come cercare di risolvere un puzzle con metà dei pezzi mancanti.
Questo ci dice che, sebbene l’esame clinico sia importantissimo, non possiamo considerarlo definitivo. Anzi, se un bambino ha un forte dolore all’anca dopo un trauma e la gamba è in una posizione strana, bisogna subito pensare alla possibilità di una lussazione e procedere con gli esami di imaging.
La Risonanza Magnetica: La Nostra Alleata Più Preziosa
E qui entra in gioco la nostra supereroina: la Risonanza Magnetica (RM). Mentre le radiografie convenzionali spesso “mancavano il bersaglio”, la RM si è dimostrata infallibile: ha identificato correttamente tutte le lussazioni nei casi in cui è stata utilizzata. Ma non è tutto. Le lussazioni dell’anca, specialmente nei bambini, possono essere accompagnate da altre lesioni, come piccole fratture dell’acetabolo (la cavità dell’anca) o danni ai tessuti molli, come la cartilagine o il labbro acetabolare. Pensate che ben il 71% dei nostri pazienti aveva lesioni associate, e quasi il 58% di queste sono state diagnosticate esclusivamente grazie alla RM!
Questo è fondamentale perché la cartilagine e le parti non ancora ossificate dell’acetabolo dei bambini piccoli semplicemente non si vedono bene con le radiografie o con la TAC. La RM, invece, ci offre una visione dettagliata di tutte queste strutture. Immaginate di dover riparare un meccanismo complesso vedendo solo i pezzi di metallo e non quelli di gomma o plastica: fareste un lavoro incompleto, no? Ecco, la RM ci fa vedere tutto il “meccanismo” dell’anca.
Perché la RM è Così Importante, Specialmente nei Più Piccoli?
Nei bambini, soprattutto sotto gli 8 anni, l’osso è ancora in gran parte cartilagineo. La parete posteriore dell’acetabolo, ad esempio, si ossifica completamente solo verso i 12-13 anni. Questo significa che una radiografia, che “vede” bene solo l’osso, può darci un’immagine incompleta della situazione. Ecco perché le lussazioni vengono mancate più spesso nei bimbi piccoli: quello che sembra un’anca normale alla lastra, potrebbe nascondere una lussazione o una lesione cartilaginea che solo la RM può svelare.
Nel nostro studio, abbiamo visto che nei bambini sotto i quattro anni, addirittura il 50% delle lussazioni non è stato riconosciuto con gli esami iniziali (principalmente radiografie). Un dato che fa riflettere! La RM, invece, non ha mai fallito.
Un altro aspetto cruciale è l’interposizione di tessuti molli. A volte, dopo aver ridotto la lussazione, l’anca non è stabile perché un pezzetto di cartilagine o di capsula articolare si è incastrato tra la testa del femore e l’acetabolo. La radiografia non lo mostra, ma la RM sì. E se non si interviene, l’anca resta instabile e il rischio di problemi futuri aumenta.
Verso un Algoritmo Diagnostico: Un Approccio Più Sicuro
Tutto questo ci ha portati a riflettere sulla necessità di un approccio diagnostico più strutturato, un vero e proprio algoritmo. Non possiamo più affidarci solo alla radiografia, specialmente nei bambini più piccoli o quando c’è anche il minimo dubbio.
Il nostro studio suggerisce alcuni passi:
- Passo 1: Valutazione Clinica. Importante, ma non specifica. Qualsiasi posizione anomala dell’arto inferiore dopo un trauma deve far scattare un campanello d’allarme.
- Passo 2: Divisione per Età e Ruolo dell’Ecografia. Nei bambini sotto gli otto anni, l’ecografia può essere utile per escludere altre cause di dolore all’anca (come la sinovite transitoria, molto comune). Tuttavia, per la diagnosi di lussazione traumatica, l’ecografia da sola non basta, specialmente dopo i primi mesi di vita. Per i bambini sopra gli otto anni, la radiografia resta il primo esame, ma con cautela.
- Passo 3: Garantire Accuratezza e Affidabilità. Se la radiografia non è chiara, o se il bambino è molto piccolo (soprattutto sotto i 4 anni), o se il sospetto di lussazione persiste nonostante una radiografia apparentemente normale, bisogna passare subito alla Risonanza Magnetica. Non dobbiamo avere paura di “esagerare” con gli esami se questo significa evitare una diagnosi mancata.
- Passo 4: Rivalutazione con RM Post-Riduzione. Anche dopo aver rimesso a posto l’anca, se c’è instabilità o il sospetto di lesioni associate, la RM è fondamentale. Ci permette di vedere se ci sono interposizioni, lesioni cartilaginee o altre problematiche che richiedono un intervento ulteriore. Nel nostro studio, in quasi un terzo dei casi una singola manovra di riduzione non è stata sufficiente, spesso a causa di lesioni associate non viste inizialmente.
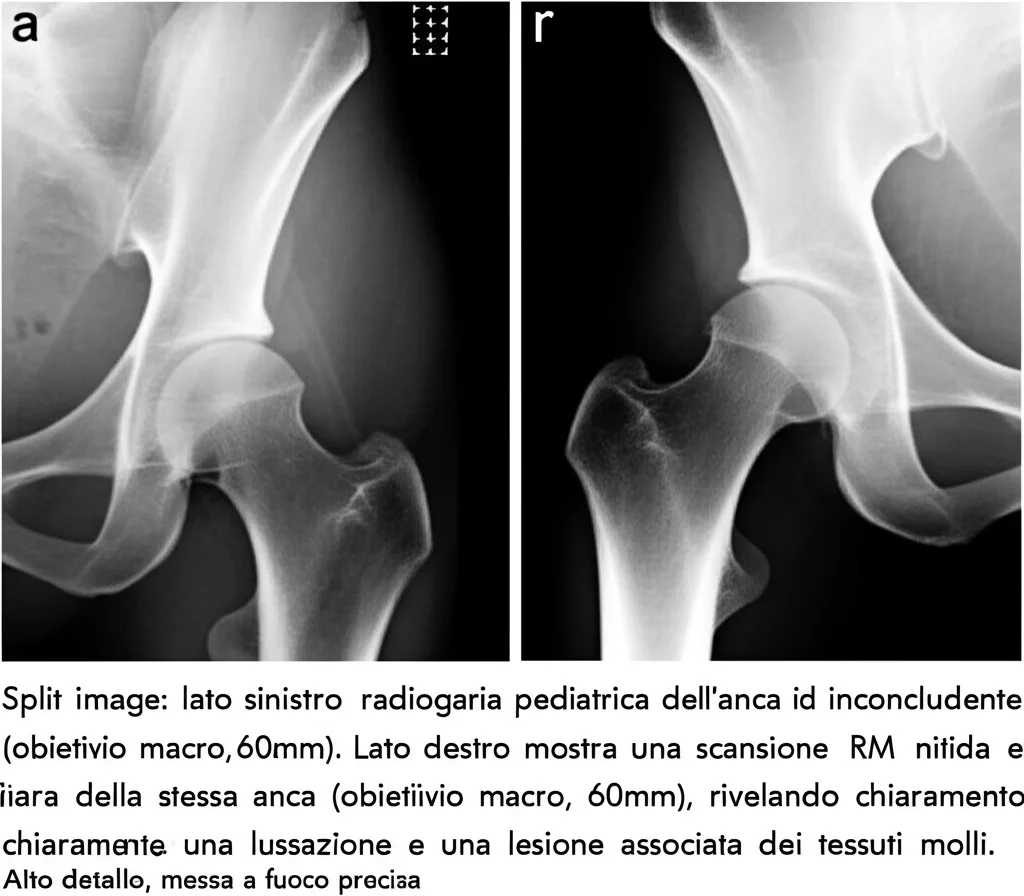
Pensate che nel 31,6% dei nostri casi, una singola riduzione non è bastata per stabilizzare l’anca. In 17 di questi, la colpa era di una lesione associata sfuggita alla diagnosi iniziale. E l’81,5% delle lesioni associate sono state viste solo con la RM! Questo ha significato, in molti casi, ritardi nel trattamento definitivo, a volte anche oltre le 24 ore dal trauma.
Cosa Portiamo a Casa da Questo Studio?
Le lussazioni traumatiche dell’anca nei bambini sono un’emergenza che richiede una diagnosi tempestiva e accurata. Ogni ritardo aumenta il rischio di necrosi della testa del femore, una complicanza devastante.
La Risonanza Magnetica non è un lusso, ma uno strumento diagnostico essenziale, soprattutto nella fase secondaria per valutare lesioni associate e interposizioni, ma anche nella fase primaria quando c’è incertezza, specialmente nei bambini più piccoli. Dobbiamo integrarla in un algoritmo diagnostico unificato per i bambini con sospetta lussazione traumatica dell’anca.
Certo, la RM richiede più tempo e risorse di una radiografia, e a volte sedazione per i più piccoli, ma i benefici in termini di accuratezza diagnostica e prevenzione di complicanze a lungo termine sono enormi. È tempo di cambiare approccio e dare ai nostri piccoli pazienti le migliori possibilità di una guarigione completa e senza conseguenze.
Noi ricercatori e medici abbiamo il dovere di affinare continuamente i nostri strumenti e le nostre strategie. Questo studio è un passo in quella direzione, un invito a non dare mai nulla per scontato quando si tratta della salute dei bambini e a utilizzare al meglio le tecnologie che abbiamo a disposizione. La RM, in questo contesto, si è rivelata una vera e propria “lente d’ingrandimento” che ci permette di vedere ciò che prima restava nascosto, proteggendo il futuro delle anche dei nostri giovani pazienti.
Fonte: Springer