Respiro Interrotto, Zuccheri Impazziti: Come l’Apnea Notturna Scombussola il Fegato (e non solo!)
Ciao a tutti, appassionati di scienza e curiosi del corpo umano! Oggi voglio portarvi con me in un viaggio un po’ particolare, alla scoperta di come qualcosa di apparentemente semplice come il nostro respiro notturno possa avere un impatto enorme sul nostro metabolismo, in particolare su quello degli zuccheri. Parleremo di ipossia intermittente cronica, un termine un po’ tecnico che però nasconde una realtà molto comune: quella vissuta da chi soffre di apnee ostruttive del sonno (OSA). E credetemi, le implicazioni sono più affascinanti (e preoccupanti) di quanto si possa pensare!
Un Problema Diffuso: Quando il Sonno Diventa una Sfida
Partiamo dalle basi. L’OSA, o sindrome delle apnee ostruttive nel sonno, è un disturbo parecchio diffuso. Immaginatevi: state dormendo e, a tratti, le vostre vie aeree superiori si bloccano, interrompendo il respiro. Questo porta a quella che chiamiamo ipossia intermittente cronica (CIH), cioè periodi ripetuti di carenza di ossigeno, sonno frammentato e una stanchezza diurna che ti fa desiderare solo un divano. Pensate che quasi un miliardo di adulti nel mondo, tra i 30 e i 69 anni, ne soffre, con picchi in alcuni paesi che superano il 50% della popolazione! Mica noccioline, eh?
Studi recenti, poi, hanno iniziato a suonare un campanello d’allarme: l’OSA sembra essere un fattore di rischio indipendente per lo sviluppo del diabete di tipo 2. E se ci pensate, l’obesità è spesso un “amico” comune sia del diabete che dell’OSA, ma la faccenda è più complessa. Pare che questo legame esista anche senza considerare l’obesità centrale, l’età o altri fattori che ingarbugliano il metabolismo del glucosio. Insomma, l’ipossia intermittente cronica è la protagonista negativa di questa storia, ed è proprio simulando questa condizione in laboratorio che noi ricercatori cerchiamo di capirci qualcosa di più.
Il Fegato Sotto Attacco: Una Cascata di Eventi Molecolari
Ma come fa esattamente questa carenza di ossigeno a sballare i nostri zuccheri? Beh, i meccanismi sono diversi e intricati: si parla di attivazione del sistema nervoso simpatico, di stress ossidativo (un vero bombardamento di radicali liberi!), di infiammazione e di alterazioni nelle vie di segnalazione del pancreas. Quello che è certo è che più grave è l’OSA, maggiore è il rischio di diabete.
Al centro di questa tempesta metabolica c’è una via di segnalazione cruciale, quella dell’insulina, in particolare il percorso chiamato PI3K/AKT. Immaginatela come una serie di interruttori che, se funzionano bene, permettono all’insulina di fare il suo lavoro, cioè far entrare il glucosio nelle cellule. Quando si sviluppa l’insulino-resistenza (il corpo non risponde più bene all’insulina), una proteina chiave chiamata IRS (Insulin Receptor Substrate) non funziona come dovrebbe, o la sua “attivazione” (fosforilazione) cala drasticamente. Questo inceppa tutto il meccanismo.
Lo stress ossidativo, per esempio, sembra aumentare l’espressione di IRS, ma composti antiossidanti ne riducono la fosforilazione e quella di una proteina a valle, Akt, ostacolando l’insulino-resistenza. Anche l’infiammazione ci mette lo zampino: molecole infiammatorie come il TNF-α possono influenzare la fosforilazione di IRS e ridurre l’assorbimento di glucosio.
E poi c’è GSK-3 (Glycogen Synthase Kinase-3), un altro attore importante che si trova “dopo” Akt e regola la sintesi del glicogeno (la nostra riserva di zuccheri), influenzando il metabolismo del glucosio. La domanda che ci siamo posti è: l’ipossia intermittente cronica può sregolare il metabolismo del glucosio agendo proprio su questa via di segnalazione dell’insulina? E se sì, come cambiano queste proteine?
La Nostra Indagine: Topi da Laboratorio e Camere Ipossiche
Per vederci chiaro, abbiamo messo su un esperimento con dei ratti Sprague-Dawley (SD), dei veri eroi della ricerca. Abbiamo diviso 40 di questi roditori maschi in cinque gruppi. Uno di controllo, che respirava aria normale, e gli altri quattro esposti a ipossia intermittente cronica per 2, 4, 6 e 8 settimane rispettivamente.
Come abbiamo fatto? Abbiamo costruito una camera speciale in plexiglass trasparente, una specie di “suite ipossica” per topi. Un sistema computerizzato controllava l’immissione di azoto e ossigeno: prima azoto per 60 secondi, per far scendere l’ossigeno dall’21% a circa l’8%, mantenendolo basso per 10 secondi. Poi, ossigeno per 40 secondi per tornare al 21%, mantenuto per altri 10 secondi. Un ciclo di 120 secondi, che simula circa 30 eventi di apnea all’ora, come in una forma grave di OSAHS. Tutto questo per 8 ore al giorno, mentre i topolini avevano libero accesso a cibo e acqua.
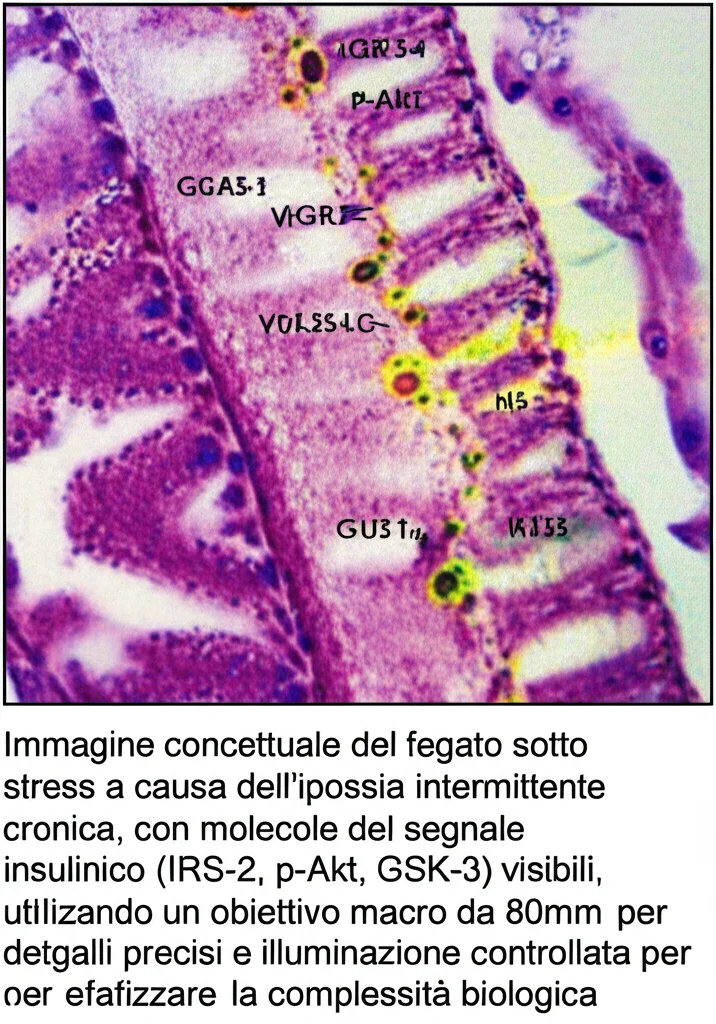
Alla fine del periodo di trattamento, abbiamo misurato la loro glicemia a digiuno, i livelli di insulina nel plasma e calcolato l’indice di insulino-resistenza (HOMA-IR). Poi, abbiamo esaminato il fegato: prima con una colorazione (ematossilina-eosina, HE) per vedere i cambiamenti morfologici delle cellule, e poi con l’immunoistochimica per “vedere” l’espressione delle nostre proteine sospettate: IRS-2, p-Akt (la forma fosforilata, cioè attiva, di Akt) e GSK-3.
Risultati Che Parlano Chiaro (e un Po’ Preoccupano)
Ebbene sì, i risultati sono stati piuttosto eloquenti. Con l’aumentare della durata dell’esposizione all’ipossia intermittente:
- La glicemia a digiuno, l’insulina a digiuno e l’indice di insulino-resistenza (HOMA-IR) dei ratti aumentavano significativamente rispetto al gruppo di controllo. Il gruppo esposto per 8 settimane (CIH8) era quello messo peggio.
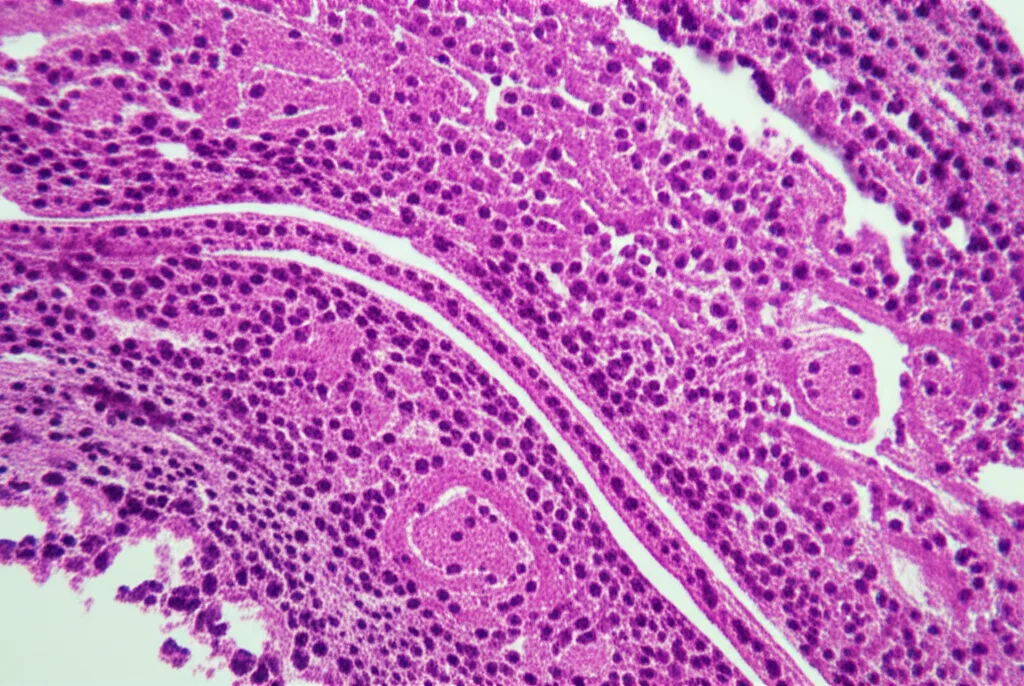
- Le cellule del fegato mostravano danni e alterazioni morfologiche. Al microscopio, nel gruppo di controllo le cellule epatiche erano belle ordinate, con citoplasma uniforme. Ma più aumentava l’esposizione all’ipossia, più vedevamo cellule con degenerazione, steatosi (accumulo di grasso) e infiltrazione di cellule infiammatorie. Un vero disastro nel gruppo CIH8!
- L’espressione delle proteine epatiche IRS-2 e p-Akt diminuiva con l’aumentare della durata dell’ipossia. Meno proteine attive, meno segnale insulinico efficace.
- Al contrario, l’espressione della proteina GSK-3 aumentava.
Questi dati ci dicono che l’ipossia intermittente cronica attiva (o meglio, disattiva e attiva in modo anomalo) le proteine IRS-2, p-Akt e GSK-3 nella via di segnalazione dell’insulina nel fegato. Il risultato? Danno alle cellule epatiche, insulino-resistenza e disturbi del metabolismo del glucosio.
Decifrare il Meccanismo: Come l’Ipossia Inceppa il Sistema
Ok, ma come si collegano questi pezzi del puzzle? Studi precedenti avevano già confermato che l’ipossia intermittente cronica, con i suoi cicli di carenza e ritorno dell’ossigeno, genera un sacco di prodotti ossidativi e stress sistemico. Questo può danneggiare le cellule dei tessuti sensibili all’insulina, portando a disfunzioni e, alla fine, al diabete. Alcuni ricercatori avevano già visto danni al fegato in ratti esposti a CIH per 12 settimane, ipotizzando che l’accumulo di glicogeno epatico contribuisse a un secondo round di danni. I nostri risultati, con il danno visibile alle membrane cellulari, l’edema e l’infiltrazione infiammatoria, vanno nella stessa direzione.
La via PI3K/AKT è fondamentale per la funzione compensatoria delle cellule beta del pancreas (quelle che producono insulina) e per mantenere l’equilibrio tra insulina e glicemia. L’insulina si lega al suo recettore, che fosforila IRS. L’ipossia cronica intermittente, attraverso stress ossidativo, disfunzione mitocondriale e stress del reticolo endoplasmatico, sembra ridurre la fosforilazione di IRS-2. IRS fosforilato lega altre proteine, attivando PI3K, che a sua volta attiva Akt. Se questo processo si inceppa, come abbiamo visto con la diminuzione di IRS-2 e p-Akt nei nostri ratti ipossici, il segnale dell’insulina non passa bene e il trasporto del glucosio ne risente. L’aumento della glicemia e l’insulino-resistenza ne sono la prova. Infatti, abbiamo trovato una correlazione positiva tra l’HOMA-IR e i livelli di IRS-2 e p-Akt, indicando che la loro espressione è soppressa in condizioni di CIH.
E GSK-3? Questa proteina è un enzima limitante nella sintesi del glicogeno. Normalmente, l’insulina, tramite la via PI3K/AKT, induce la fosforilazione di GSK-3, inattivandola. Questo porta alla defosforilazione della glicogeno sintasi (GS), attivando la sintesi di glicogeno e proteine e riducendo la glicemia. Nel nostro studio, invece, abbiamo visto che l’espressione di GSK-3 nel fegato dei ratti ipossici aumentava con il tempo. C’era anche una correlazione negativa tra HOMA-IR e GSK-3, suggerendo che l’espressione di GSK-3 fosse attivata nell’ambiente CIH, accompagnata da una diminuzione dei livelli di IRS-2 e p-Akt. Sembra proprio che la CIH abbia mandato in tilt la via di segnalazione dell’insulina, con effetti deleteri sul metabolismo del glucosio.
Cosa Ci Portiamo a Casa e Cosa Ci Aspetta
La nostra ricerca, sebbene condotta su un numero limitato di animali da esperimento, aggiunge un tassello importante. Abbiamo visto che l’ipossia intermittente cronica può danneggiare le cellule del fegato dei ratti, portando a disturbi del metabolismo del glucosio e insulino-resistenza. Il meccanismo potenziale coinvolge la regolazione dell’espressione della via PI3K/AKT/GSK-3 mediata dall’insulina.
Certo, siamo ancora agli inizi nel comprendere appieno il ruolo di questa via di segnalazione nella patogenesi del diabete associato all’OSA, e il suo preciso meccanismo d’azione non è del tutto chiaro. Serviranno ulteriori ricerche, magari osservando questi effetti per periodi più lunghi e esplorando altri fattori che influenzano l’ipossia intermittente e l’espressione di queste proteine.
Capire meglio questi meccanismi potrebbe non solo far luce sulla patogenesi del diabete in chi soffre di apnee notturne, ma anche identificare nuovi bersagli terapeutici. Immaginate se potessimo intervenire su questa via per proteggere il fegato e migliorare il controllo glicemico!
Per ora, quello che emerge forte e chiaro è che respirare bene di notte è fondamentale, e l’ipossia intermittente cronica è un nemico subdolo che lavora nell’ombra, o meglio, nel sonno, per scombussolare il nostro delicato equilibrio metabolico. Una ragione in più per non sottovalutare i disturbi del sonno e per continuare a indagare i misteri del nostro corpo!
Fonte: Springer