Infarto: Meglio Riparare Tutto Subito o Solo l’Arteria “Colpevole”? Facciamo Chiarezza!
Ciao a tutti! Oggi voglio parlarvi di un argomento che sta molto a cuore, letteralmente, a chi si occupa di cardiologia e, purtroppo, a chi si trova ad affrontare un infarto miocardico acuto (AMI). Sapete, l’infarto è una brutta bestia, una delle principali cause di morte nel mondo. In pratica, un’arteria coronaria si tappa e il muscolo cardiaco, non ricevendo più sangue e ossigeno, inizia a morire. La cosa fondamentale, in questi casi, è agire in fretta.
L’Emergenza: Riaprire l’Arteria Subito!
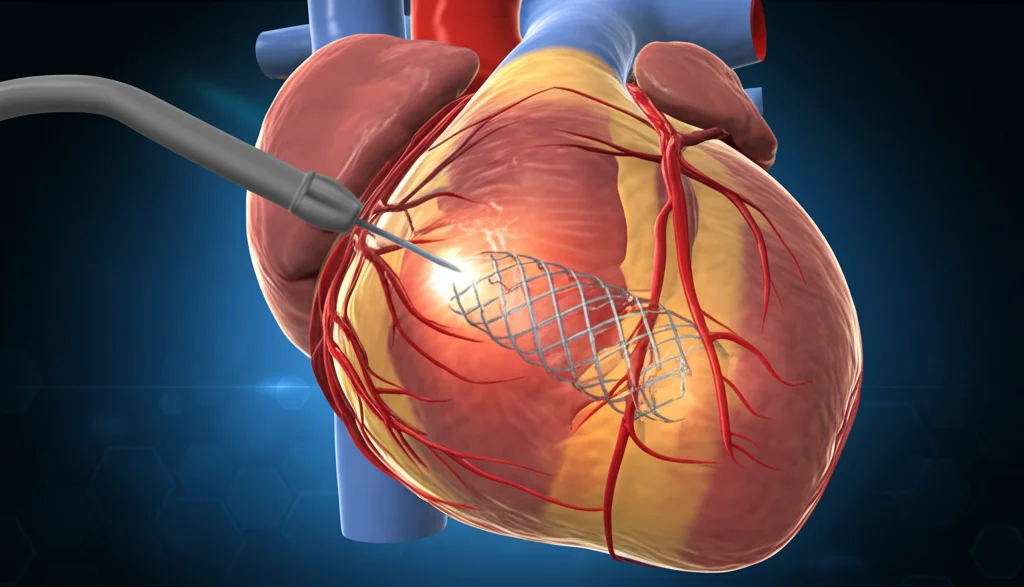
Quando arriva un paziente con un infarto in corso, la priorità assoluta è riaprire l’arteria bloccata, quella che chiamiamo “colpevole” (in gergo tecnico, *culprit artery*). Questo si fa di solito con un intervento chiamato intervento coronarico percutaneo (PCI), più noto come angioplastica. In pratica, si infila un palloncino nell’arteria per sbloccarla e spesso si posiziona uno stent, una piccola retina metallica, per mantenerla aperta. Questo salva il muscolo cardiaco e riduce drasticamente il rischio di morte. Fin qui, tutto chiaro e condiviso dalla comunità scientifica.
Il Dilemma: E le Altre Arterie Malate?
Il problema, o meglio, la domanda che ci si pone spesso, sorge quando, durante l’angiografia d’urgenza, scopriamo che il paziente non ha solo l’arteria “colpevole” malata, ma anche altre coronarie con restringimenti significativi. Questa condizione si chiama malattia multivasale (MVD) ed è presente in una percentuale non trascurabile di pazienti con infarto (si parla del 30-60%). La presenza di MVD, come potete immaginare, peggiora la prognosi, aumentando il rischio di futuri problemi cardiaci, quelli che noi medici chiamiamo eventi avversi cardiovascolari e cerebrali maggiori (MACCE).
E qui nasce il dibattito: una volta riaperta l’arteria responsabile dell’infarto, che facciamo con le altre arterie malate? Le trattiamo subito, nella stessa procedura o poco dopo, prima che il paziente venga dimesso (strategia di rivascolarizzazione completa – CR)? Oppure ci limitiamo a trattare solo l’arteria “colpevole” e rimandiamo eventuali interventi sulle altre a un secondo momento (strategia di rivascolarizzazione della sola arteria colpevole – COR)?
Le linee guida, come quelle europee del 2017, danno un’indicazione di classe IIA (quindi un “si dovrebbe considerare”) per la rivascolarizzazione delle lesioni non colpevoli nei pazienti con AMI e MVD. Alcuni studi suggeriscono che la rivascolarizzazione completa sia sicura, efficace e riduca il rischio di dover rioperare il paziente. Altri studi, invece, non hanno trovato benefici evidenti. Insomma, c’è ancora parecchia controversia.
Uno Studio Cerca di Fare Luce
Proprio per cercare di capirci qualcosa di più, è stato condotto uno studio retrospettivo (cioè analizzando dati già raccolti in passato) su 173 pazienti arrivati all’Ospedale Provinciale di Medicina Cinese di Jiangsu tra il 2013 e il 2018 con un AMI e MVD, trattati con PCI d’urgenza. Questi pazienti sono stati divisi in due gruppi:
- 85 pazienti nel gruppo CR (rivascolarizzazione completa prima della dimissione)
- 88 pazienti nel gruppo COR (rivascolarizzazione della sola arteria colpevole)
L’obiettivo era confrontare l’incidenza di MACCE (che includevano angina ricorrente, nuovo infarto, trombosi dello stent, nuova insorgenza di fibrillazione atriale e peggioramento dell’insufficienza cardiaca) a 1, 6 e 12 mesi dall’intervento.
I Risultati: Sorprese e Conferme
Ebbene, cosa è emerso da questo confronto? Tenetevi forte: a 1, 6 e 12 mesi, non c’era una differenza statisticamente significativa nell’incidenza complessiva di MACCE tra i due gruppi! Sembra quasi un controsenso, vero? Uno penserebbe che sistemare tutto subito sia meglio. Invece, i tassi di MACCE erano rispettivamente 36,2% vs 33,3% (a 1 mese), 42,0% vs 29,7% (a 6 mesi) e 44,9% vs 36,5% (a 12 mesi), con differenze non significative dal punto di vista statistico.
Tuttavia, scavando un po’ più a fondo, una differenza è emersa: a 6 mesi, i pazienti del gruppo COR (quelli trattati solo sull’arteria colpevole) avevano un tasso significativamente più alto di angina ricorrente rispetto a quelli del gruppo CR (20,3% contro 5,4%). Questo ha senso: se lasci delle arterie ristrette, è più probabile che il paziente torni ad avere dolore al petto sotto sforzo.
L’Analisi dei Sottogruppi: Chi Beneficia Davvero della Rivascolarizzazione Completa?
Qui arriva la parte forse più interessante. I ricercatori hanno fatto un’analisi per sottogruppi, cercando di capire se ci fossero categorie specifiche di pazienti che traevano maggior beneficio dalla rivascolarizzazione completa. Ebbene sì! È emerso che i pazienti con ipertensione (pressione alta) nel gruppo CR avevano una percentuale minore di MACCE sia a 6 mesi che a 12 mesi rispetto ai pazienti ipertesi nel gruppo COR. Questo suggerisce che, almeno per i pazienti ipertesi, la strategia di rivascolarizzazione completa potrebbe effettivamente offrire un vantaggio a medio-lungo termine.

Cosa Portiamo a Casa?
Quindi, cosa ci dice questo studio? In sintesi, che la rivascolarizzazione completa eseguita prima della dimissione in pazienti con infarto e malattia multivasale non sembra offrire un vantaggio aggiuntivo significativo in termini di eventi avversi maggiori (MACCE) a un anno, rispetto al trattare solo l’arteria colpevole. Fa eccezione la riduzione dell’angina ricorrente a 6 mesi e, potenzialmente, un beneficio più marcato per i pazienti con ipertensione.
Certo, lo studio ha i suoi limiti: è retrospettivo, il numero di pazienti non è enorme e il follow-up di 12 mesi potrebbe essere troppo breve per cogliere differenze a lunghissimo termine. Tuttavia, aggiunge un tassello importante al puzzle.
La conclusione, per me, è che la scelta della strategia migliore non può essere univoca, ma va “cucita” addosso al singolo paziente. Bisogna considerare tanti fattori: l’età, le altre malattie (come l’ipertensione, appunto), la complessità delle lesioni coronariche, la stabilità clinica del paziente e, non da ultimo, le sue preferenze. La riduzione dell’angina ricorrente non è un beneficio da poco per la qualità di vita, anche se non impatta sugli eventi “maggiori”.
La ricerca in questo campo continua, perché l’obiettivo è sempre quello di offrire la terapia migliore e più personalizzata possibile a chi affronta un evento così drammatico come l’infarto.
Fonte: Springer