Polvere d’Alluminio nei Polmoni: Quando la Storia del Paziente è la Chiave della Diagnosi
Ciao a tutti! Oggi voglio parlarvi di qualcosa che, come medico o semplicemente come persona curiosa del mondo della salute, trovo affascinante e incredibilmente importante: l’anamnesi sociale. No, non storcete il naso, non è una materia noiosa! È l’arte di ascoltare la storia di una persona, capire da dove viene, cosa fa nella vita. E a volte, proprio lì, in quei dettagli apparentemente secondari, si nasconde la chiave per risolvere un vero e proprio mistero medico. Vi racconto una storia che illustra perfettamente questo punto, una storia che parla di polvere, polmoni e diagnosi mancate.
Un Caso Clinico Esemplare: Più di Quello che Sembra
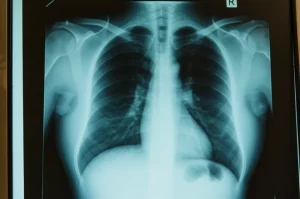
Immaginate una donna di 53 anni. Sta bene, nessun sintomo respiratorio particolare, ma durante degli accertamenti per un altro motivo (si formavano lividi facilmente e aveva le transaminasi un po’ alte), una TAC all’addome rivela qualcosa di inaspettato: noduli polmonari e linfonodi ingrossati a livello del torace (linfoadenopatia ilare). Preoccupante, no?
Viene subito indirizzata da uno pneumologo. Una nuova TAC al torace conferma la presenza di linfonodi mediastinici voluminosi, quasi una massa, e diversi noduli sparsi in entrambi i polmoni. Scatta l’allarme. Si pensa subito a qualcosa di serio. Una PET-scan successiva getta benzina sul fuoco: i linfonodi non solo nel torace, ma anche nel collo, nell’addome (retroperitoneali), le ossa e persino la milza, captano avidamente il tracciante radioattivo (sono ipermetabolici). Questo quadro fa pensare a malattie sistemiche importanti, come tumori o infezioni diffuse.
Si procede con gli esami: una biopsia del midollo osseo esclude tumori o granulomi lì. Poi, una biopsia transbronchiale con aspirazione dei linfonodi mediastinici. Il risultato? Infiammazione granulomatosa. Le colture per batteri e funghi risultano negative. A questo punto, l’ipotesi più probabile sembra la sarcoidosi, una malattia infiammatoria sistemica che causa proprio granulomi in vari organi, polmoni compresi.
La paziente inizia la terapia standard per la sarcoidosi: prednisone, un cortisonico, a dosaggio sostenuto (40 mg al giorno). Ma qui le cose si complicano. Invece di migliorare, la donna sviluppa affanno e, come se non bastasse, il cortisone le provoca un’iperglicemia così grave da richiedere diversi ricoveri in ospedale. La terapia viene sospesa. Siamo a un punto morto. La diagnosi di sarcoidosi non convince più.
La Svolta: L’Importanza dell’Anamnesi Lavorativa
È a questo punto che entra in gioco l’ascolto attento, la famosa anamnesi sociale e lavorativa. Scavando nel passato della paziente, emerge un dettaglio fondamentale: per 15 lunghi anni, ha lavorato come operaia in un’industria di metallurgia delle polveri. Il suo compito? Movimentare presse, lavorare nel reparto di dimensionamento, nello stampaggio. E cosa respirava tutto il giorno? Polvere fine di alluminio. Ricorda un ambiente di lavoro polveroso, con scarsa ventilazione, dove la polvere d’alluminio cadeva letteralmente dal soffitto ogni volta che le presse si attivavano. Purtroppo, non ci sono dati specifici sui livelli di esposizione in quella fabbrica. Dopo aver lasciato quel lavoro, ha cambiato mansione, passando all’ispezione di parti meccaniche.

Questo dettaglio cambia tutto. Considerando la sua storia lavorativa, la biopsia che mostrava granulomi e il fatto che i sintomi si fossero stabilizzati dopo aver smesso quell’attività nel 2023 (anche se la diagnosi è arrivata dopo), l’ipotesi diagnostica vira decisamente verso la pneumoconiosi da alluminio. Una malattia polmonare causata proprio dall’inalazione cronica di polveri di questo metallo.
Cos’è la Pneumoconiosi da Alluminio?
Non è una malattia comune, ma con l’aumento della produzione e dell’uso dell’alluminio (pensate solo all’industria automobilistica, aerospaziale, elettronica, e ora ai veicoli elettrici!), è fondamentale conoscerla. L’alluminio, soprattutto sotto forma di polvere fine, può scatenare diverse reazioni nei polmoni:
- Fibrosi polmonare (come nella storica “Malattia di Shaver” descritta negli anni ’30)
- Malattia granulomatosa (proprio come nel nostro caso, che mima la sarcoidosi)
- Proteinosis alveolare polmonare
Il meccanismo esatto non è chiarissimo, ma si pensa che le particelle di alluminio agiscano come antigeni, stimolando il sistema immunitario a reagire in modo eccessivo e cronico, formando granulomi nel tentativo di “isolare” l’agente estraneo. Questa reazione può persistere anche dopo la cessazione dell’esposizione.
La diagnosi è complicata perché non esistono esami del sangue specifici o caratteristiche radiologiche uniche. Le immagini della TAC possono mostrare quadri diversi: piccole opacità, noduli (a volte anche densi), fibrosi, soprattutto nei lobi superiori. Spesso, il quadro può assomigliare ad altre pneumoconiosi, infezioni (come la tubercolosi o micosi), sarcoidosi o persino tumori. Ecco perché l’anamnesi occupazionale dettagliata è il cardine della diagnosi, insieme alla conferma istologica di granulomi (escludendo altre cause) e alla valutazione dell’andamento dei sintomi dopo l’allontanamento dall’esposizione.

Trattamento e Monitoraggio: Cosa Fare?
Purtroppo, non esiste una cura specifica per la pneumoconiosi da alluminio. Il cardine del trattamento è interrompere immediatamente e definitivamente l’esposizione alla polvere di alluminio. Nel nostro caso, la paziente aveva già cambiato lavoro, e questo ha probabilmente contribuito a stabilizzare la situazione. I corticosteroidi, come il prednisone, che funzionano nella sarcoidosi, qui non solo non hanno aiutato, ma hanno causato effetti collaterali significativi. Questo perché l’infiammazione granulomatosa nella pneumoconiosi è una risposta (anche se dannosa a lungo termine) al corpo estraneo; spegnerla con i cortisonici potrebbe non essere la strategia giusta, anzi.
Il monitoraggio diventa quindi fondamentale:
- Controlli periodici della funzionalità respiratoria (spirometria)
- Imaging del torace (TAC) per seguire l’evoluzione della malattia
La Lezione da Imparare
Questo caso è un potente promemoria. Ci insegna che dietro a quadri clinici complessi e diagnosi difficili, la soluzione può nascondersi nella storia personale e lavorativa del paziente. In un mondo dove la produzione di alluminio è in costante crescita (si stima un aumento della domanda di milioni di tonnellate nei prossimi anni, trainato anche dai veicoli elettrici), la consapevolezza della pneumoconiosi da alluminio e l’abitudine a indagare a fondo le esposizioni professionali diventano competenze essenziali per ogni medico.
Non sottovalutiamo mai il potere di una domanda in più, di un ascolto più attento. A volte, è proprio quella domanda a fare la differenza tra una diagnosi corretta e un percorso terapeutico sbagliato. Ricordiamoci che i nostri pazienti non sono solo un insieme di sintomi e referti, ma persone con una storia unica, e quella storia può contenere la risposta che stiamo cercando.
Fonte: Springer