Dermatite Atopica: Come Gestirla al Meglio con le Creme Giuste (Novità dal Canada!)
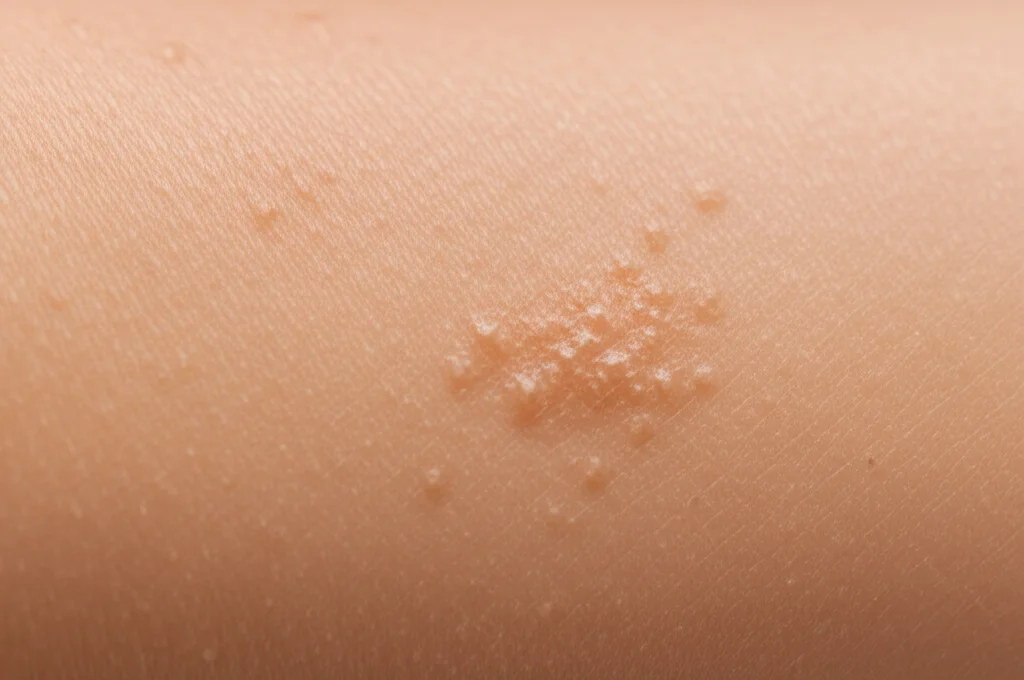
Ciao a tutti! Oggi voglio parlarvi di un problema che tocca da vicino tantissime persone, dai più piccoli agli adulti: la dermatite atopica (DA). Se ne soffrite, sapete bene di cosa parlo: quella sensazione di prurito intenso, la pelle secca, arrossata, a volte anche con piccole lesioni… un fastidio che può davvero impattare sulla qualità della vita, disturbando il sonno e persino l’umore.
La buona notizia è che la ricerca va avanti e le strategie per gestirla migliorano continuamente. Proprio di recente, un gruppo di 10 super esperti dermatologi canadesi ha messo nero su bianco le ultime raccomandazioni sulle terapie topiche, cioè quelle che applichiamo direttamente sulla pelle. Si tratta della base del trattamento per la maggior parte delle persone con DA, e con l’arrivo di nuove molecole, era fondamentale fare il punto della situazione. Quindi, mettiamoci comodi e vediamo insieme cosa ci suggeriscono questi esperti!
Capire la Severità: Non Solo Quello Che Vede il Medico
Una delle prime cose che questi dermatologi sottolineano è l’importanza di valutare la dermatite atopica non solo guardando la pelle. Certo, l’estensione delle aree colpite (quella che i medici chiamano BSA, Body Surface Area) e l’aspetto generale delle lesioni (valutato con scale come l’IGA, Investigator’s Global Assessment) sono importanti. Ma non bastano.
È fondamentale ascoltare cosa racconta chi vive con la DA. Quanto è forte il prurito? Quanto disturba il sonno? Che impatto ha sulle attività quotidiane, sullo studio, sul lavoro, sull’umore? Esistono questionari specifici (come il DLQI o il POEM) e scale numeriche (NRS) per misurare prurito e perdita di sonno, ma a volte bastano anche domande aperte fatte dal medico. Perché? Perché anche una dermatite che *sembra* lieve all’occhio esterno può avere un impatto devastante sulla qualità di vita, specialmente se colpisce zone delicate o molto visibili come viso, mani o genitali. Quindi, il primo passo è una valutazione a 360 gradi, che tenga conto sia dei segni visibili sia del vissuto del paziente. Nella pratica clinica di tutti i giorni, ci dicono gli esperti, misurare l’estensione (BSA), l’aspetto generale (IGA) e l’intensità del prurito (con una scala da 0 a 10) sono gli strumenti più pratici.
Le Basi: Idratazione e Buone Abitudini (Ma Occhio ai Falsi Miti)
Prima ancora di parlare di farmaci, ci sono delle regole d’oro. Innanzitutto, l’educazione: capire cos’è la DA, come funziona, cosa può peggiorarla (i famosi “trigger”) è già un passo avanti. Poi, le strategie pratiche: evitare i trigger conosciuti (che variano da persona a persona) e, soprattutto, curare l’idratazione della pelle. Gli emollienti, le creme idratanti specifiche, sono il pilastro fondamentale! Vanno usati tutti i giorni, anche più volte al giorno, specialmente dopo il bagno o la doccia, per aiutare la barriera cutanea a mantenersi integra e a prevenire le riacutizzazioni (le “flares”).
E i famosi bagni con la candeggina diluita? Se ne è parlato tanto, ma gli esperti canadesi sono chiari: le prove scientifiche a supporto non sono così forti, quindi non li raccomandano di routine. E gli impacchi umidi (wet wraps)? Possono essere utili in casi gravi o resistenti, perché aiutano a idratare e a far penetrare meglio le creme (di solito cortisoniche a bassa potenza), ma sono decisamente poco pratici per l’uso quotidiano e richiedono un’attenta istruzione.

Le Creme al Cortisone (TCS): Amiche o Nemiche?
Arriviamo al dunque: le famose creme al cortisone (TCS, Topical Corticosteroids). Sono spesso il primo farmaco a cui si ricorre e sono molto efficaci nel ridurre infiammazione e prurito. Esistono in diverse “potenze” (bassa, media, alta, molto alta). Quelle più potenti sono le più efficaci, ma portano con sé anche un rischio maggiore di effetti collaterali se usate male o troppo a lungo.
Quali rischi? Parliamo di effetti locali sulla pelle come assottigliamento (atrofia), smagliature (striae), cambiamenti di colore (ipopigmentazione, più visibile su pelli scure). In casi rari, se usate su aree molto estese o per periodi prolungati, possono anche dare problemi sistemici (come la soppressione surrenalica). Esiste anche la possibilità di una sorta di “dipendenza” o di peggioramento alla sospensione (corticosteroid addiction/withdrawal), soprattutto con le formulazioni più potenti usate a lungo. Per tutti questi motivi, il messaggio chiave è: i TCS sono utili, a volte indispensabili, ma vanno usati preferibilmente per brevi periodi e in modo intermittente. Una volta al giorno (QD) è spesso efficace quanto due volte al giorno (BID).
Le Alternative Senza Cortisone: Un Arsenale Che Si Arricchisce
Ma se il cortisone non basta, non si può usare a lungo, o si preferisce evitarlo per i potenziali rischi (specialmente su aree delicate come viso, collo, pieghe)? Niente paura, oggi abbiamo altre frecce al nostro arco: le terapie topiche non steroidee. Queste creme hanno il grande vantaggio di non avere gli effetti collaterali tipici del cortisone e possono essere usate anche su zone estese e sensibili, e per periodi più lunghi, seguendo le indicazioni specifiche. Vediamole:
- Inibitori Topici della Calcineurina (TCI): Qui troviamo il Tacrolimus (unguento allo 0,03% e 0,1%) e il Pimecrolimus (crema all’1%). Sono considerati di seconda linea. Il Tacrolimus 0,1% ha un’efficacia simile ai cortisonici di media potenza, mentre Tacrolimus 0,03% e Pimecrolimus 1% sono paragonabili a quelli di bassa potenza. L’effetto collaterale più comune è una sensazione di bruciore o pizzicore all’applicazione, che di solito migliora col tempo. In passato c’era preoccupazione per un possibile (raro) rischio di tumori della pelle o linfomi, ma studi a lungo termine non hanno confermato un legame causale, tanto che in Canada l’avviso specifico (“boxed warning”) è stato rimosso.
- Inibitori Topici della Fosfodiesterasi-4 (PDE-4i): Il Crisaborole (unguento al 2%) è approvato per la DA da lieve a moderata. La sua efficacia negli studi è risultata modesta rispetto al veicolo (la crema base senza principio attivo). Anche qui, può dare bruciore/pizzicore all’applicazione, anche se sembra meno frequente rispetto ai TCI. Più di recente, è stato approvato (nel 2024 negli USA, previsto per marzo 2025 in Canada) il Roflumilast (crema allo 0,15%), sempre per forme lievi-moderate, con un’azione anti-infiammatoria moderata.
- Inibitori Topici delle Janus Kinasi (JAKi): L’ultimo arrivato in Canada (approvato di recente) è il Ruxolitinib (crema all’1,5%), per la DA lieve-moderata. Gli studi mostrano una buona efficacia, addirittura superiore a un cortisonico di media potenza in uno studio di fase 2. È generalmente ben tollerato, con poche reazioni nel sito di applicazione. Anche questa classe di farmaci ha un “boxed warning” (su infezioni gravi, tumori, eventi cardiovascolari, trombosi), ma deriva da studi su farmaci JAK presi per bocca (orali) in pazienti con artrite reumatoide. Con la crema, l’assorbimento nel sangue è molto basso, e finora gli studi e l’esperienza iniziale non hanno mostrato un aumento di questi eventi gravi. Per questo, gli esperti canadesi ritengono che i JAKi topici possano essere adatti per un uso continuativo, anche a lungo termine e su aree sensibili.

Casi Particolari: Gravidanza, Allattamento e Infezioni
Un’attenzione particolare va data durante la gravidanza e l’allattamento. In generale, le terapie topiche non steroidee (TCI, PDE-4i, JAKi) non sono raccomandate, principalmente per mancanza di dati sulla sicurezza. Tuttavia, in alcuni casi specifici, il loro uso potrebbe essere giustificato valutando bene rischi e benefici con il medico.
Altra regola importante: se sulla pelle c’è un’infezione attiva (batterica, virale, fungina), nessuna di queste creme (cortisoniche e non) dovrebbe essere usata, a meno che non si stia facendo contemporaneamente una terapia specifica per curare l’infezione.
L’Algoritmo Terapeutico: Un Percorso Guidato
Ok, ma in pratica, come si sceglie la crema giusta? I dermatologi canadesi hanno proposto un percorso (algoritmo):
- Fase iniziale (DA lieve-moderata): Si inizia di solito con un TCS a bassa o media potenza, una (QD) o due (BID) volte al giorno sulle aree colpite, fino a miglioramento. Sulle zone sensibili, sempre bassa potenza.
- Fase iniziale (DA severa): Si parte con TCS a media o alta potenza, fino a miglioramento o per la durata massima consigliata. Evitare alta potenza su zone sensibili.
- Se i TCS non bastano, non sono tollerati o non si vogliono usare a lungo: Si passa alle alternative non steroidee. Spesso i TCI sono la seconda linea (Tacrolimus o Pimecrolimus, a seconda dell’età e della gravità, come da indicazioni). Dopo i TCI, si possono considerare Crisaborole o Ruxolitinib (sempre in base all’età e alle approvazioni).
- Controllo e aggiustamenti: Se dopo 4 settimane (con TCS) o 6 settimane (con altri topici) non si raggiungono gli obiettivi, bisogna rivalutare. Il paziente sta seguendo la terapia? Ci sono trigger ambientali? C’è un’infezione? La diagnosi è corretta? Potrebbe essere necessario modificare la terapia, passare a un altro farmaco topico, o considerare fototerapia o terapie sistemiche (farmaci per bocca o iniezioni). A volte, per ottenere risultati, può essere necessario usare un farmaco “off-label” (cioè per un’indicazione o un’età diverse da quelle approvate ufficialmente, sempre sotto stretto controllo medico). È interessante notare che, secondo l’esperienza clinica, i JAKi topici possono essere usati insieme a terapie biologiche sistemiche, anche se l’indicazione ufficiale lo sconsiglia. Anzi, l’arrivo di nuovi topici efficaci potrebbe persino ridurre la necessità di ricorrere a fototerapia e terapie sistemiche.
Non Abbassare la Guardia: La Terapia di Mantenimento
Una volta che la pelle sembra a posto, la battaglia è vinta? Non proprio! La dermatite atopica ama tornare, è una malattia cronica e recidivante. Per questo, la terapia di mantenimento è FONDAMENTALE. Cosa significa? Significa continuare ad applicare un farmaco anti-infiammatorio topico (di solito non steroideo) anche quando la pelle sta bene, ma in modo meno frequente, ad esempio due volte a settimana. Questo aiuta a prevenire le riacutizzazioni e a ridurre la necessità di usare il cortisone. Il Tacrolimus (0,03% e 0,1%) è approvato specificamente per questo uso (due volte a settimana). Anche il Ruxolitinib può essere usato in modo “proattivo”, riprendendolo ai primi segni di ricomparsa e sospendendolo pochi giorni dopo la risoluzione. Se le riacutizzazioni sono frequenti nonostante il mantenimento, allora potrebbe essere il momento di considerare terapie sistemiche.
In conclusione, gestire la dermatite atopica richiede un approccio completo: valutare bene la situazione (pelle e impatto sulla vita), non trascurare le basi (idratazione!), usare i farmaci topici in modo intelligente (cortisone per brevi periodi, alternative non steroidee per il lungo termine e il mantenimento), e soprattutto, creare un’alleanza tra medico e paziente per definire insieme gli obiettivi e il percorso migliore. Le nuove linee guida canadesi ci offrono una bussola aggiornata per navigare in questo campo in continua evoluzione.
Fonte: Springer