ERMAP: La Proteina Svolta-Colite che Riporta la Pace nell’Intestino?
Amici, parliamoci chiaro: le malattie infiammatorie croniche intestinali, o IBD (dall’inglese Inflammatory Bowel Disease), come il morbo di Crohn e la colite ulcerosa, sono una vera gatta da pelare. Chi ne soffre sa bene quanto possano impattare la qualità della vita, con quel fastidioso e persistente stato di infiammazione del tratto gastrointestinale. Ma la scienza, per fortuna, non si ferma mai e oggi voglio raccontarvi di una scoperta che potrebbe aprire scenari terapeutici davvero interessanti. Parliamo di una proteina chiamata ERMAP (Erythrocyte Membrane-associated Protein), un nome un po’ tecnico, lo so, ma che potrebbe diventare un nostro grande alleato.
Il Campo di Battaglia: Macrofagi e Cellule T nell’Intestino
Per capire bene di cosa stiamo parlando, dobbiamo fare un piccolo ripasso di biologia. Nel nostro intestino, c’è un delicato equilibrio immunitario. Due tipi di cellule giocano un ruolo da protagonisti in questa storia: i macrofagi e le cellule T. Immaginate i macrofagi come degli spazzini super specializzati: normalmente ci difendono da agenti patogeni e mantengono l’ambiente pulito. Però, come in ogni buona storia, c’è il lato buono e quello un po’ meno. I macrofagi possono “polarizzarsi” in due modi principali:
- M1 (i “cattivi” in questo contesto): Questi sono i guerrieri pro-infiammatori. Se attivati da certi segnali, producono sostanze che alimentano l’infiammazione e il danno ai tessuti. Nelle IBD, spesso prendono il sopravvento.
- M2 (i “buoni”): Questi, al contrario, sono anti-infiammatori. Aiutano a spegnere l’incendio, promuovono la riparazione dei tessuti e producono citochine calmanti come l’IL-10.
Poi ci sono le cellule T, in particolare le cellule T CD4+. Anche queste possono diventare “aggressive”, come le Th1 e Th17, che secernono citochine infiammatorie (TNF-α, IFN-γ, IL-17A) che non solo danneggiano direttamente l’intestino, ma stimolano anche i macrofagi a diventare M1. Insomma, un circolo vizioso! Tuttavia, esistono anche cellule T regolatorie (Tregs) che, come suggerisce il nome, aiutano a tenere a bada l’infiammazione.
L’equilibrio tra questi diversi attori è fondamentale. Nelle IBD, questo equilibrio si rompe, e l’infiammazione dilaga.
ERMAP: Un Nuovo “Vigile Urbano” per il Sistema Immunitario?
E qui entra in gioco la nostra ERMAP. Studi precedenti avevano già suggerito che questa proteina, considerata una nuova “immune checkpoint molecule” (una sorta di interruttore che regola le risposte immunitarie), potesse influenzare la polarizzazione dei macrofagi e calmare le cellule T. Pensate un po’: se ERMAP potesse spingere i macrofagi verso il fenotipo M2 (quello buono) e frenare l’aggressività delle cellule T, non sarebbe fantastico per contrastare la colite?
Beh, è proprio quello che un gruppo di ricercatori ha voluto verificare, e i risultati sono davvero promettenti! Hanno condotto uno studio su topolini, inducendo in loro una forma di colite utilizzando una sostanza chiamata DSS (destrano solfato di sodio). È un modello sperimentale molto usato per mimare le IBD umane.
Cosa hanno fatto, vi chiederete? Hanno trattato alcuni di questi topolini con una proteina di fusione ERMAP-Ig (ERMAP legata a un pezzetto di anticorpo per renderla più stabile e funzionale) e altri con una proteina di controllo (Control Ig) per 12 giorni. Poi, hanno monitorato attentamente come stavano gli animali.
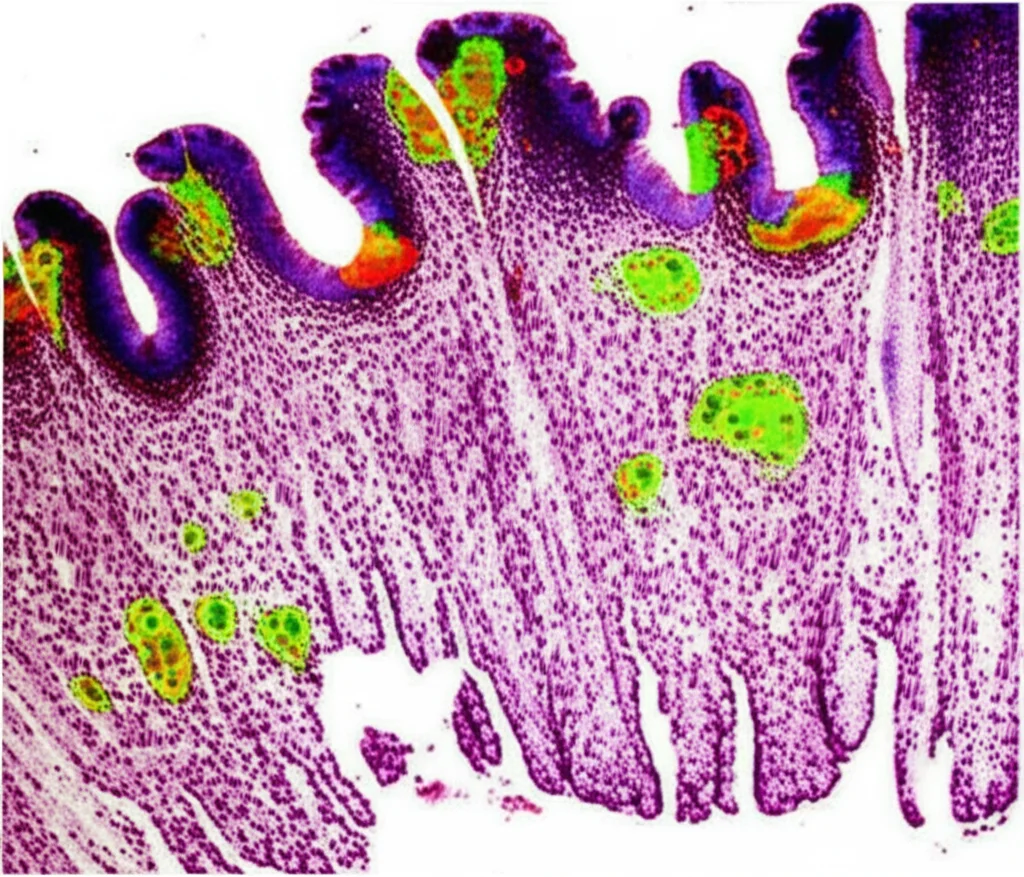
I risultati? Davvero incoraggianti! I topolini trattati con ERMAP-Ig hanno mostrato una significativa riduzione della gravità della colite. Questo si è tradotto in:
- Un minor indice di attività della malattia (DAI, che tiene conto di perdita di peso, consistenza delle feci e sanguinamento).
- Una minore perdita di peso.
- Una minore riduzione della lunghezza del colon (un colon più corto è segno di infiammazione severa).
- Un quadro istologico decisamente migliore, con meno infiltrazione di cellule infiammatorie e meno danni alla struttura dell’intestino.
Insomma, ERMAP sembrava proprio fare la differenza!
Ma Come Funziona Esattamente ERMAP? Scaviamo più a Fondo
Ok, ERMAP migliora la colite, ma come? I ricercatori hanno voluto vederci chiaro. Analizzando le cellule immunitarie presenti nel colon dei topolini, hanno scoperto che il trattamento con ERMAP-Ig portava a:
- Un aumento significativo della proporzione di macrofagi M2 (quelli anti-infiammatori, F4/80+MHCIIloCD206hi) e una diminuzione degli M1. Questo è stato confermato anche dall’aumento dell’espressione di geni tipici degli M2 (come Arg1 e CD206) e dalla diminuzione di quelli M1 (come iNOS).
- Una riduzione dell’attivazione e della proliferazione delle cellule T. Meno cellule T attivate (CD69+) e proliferanti (Ki67+) significa meno “benzina sul fuoco” dell’infiammazione.
- Un aumento della percentuale di cellule T regolatorie (Tregs), quelle che aiutano a calmare la risposta immunitaria.
- Una diminuzione delle citochine pro-infiammatorie (come TNF-α, IFN-γ, IL-17A) prodotte dalle cellule T e un aumento di quelle anti-infiammatorie (come IL-4).
Per essere ancora più sicuri del ruolo di ERMAP sui macrofagi, hanno fatto un altro esperimento molto astuto. Hanno preso dei topolini “knockout” per ERMAP (ERMAP-/-), cioè geneticamente modificati per non produrre questa proteina. Hanno prelevato i macrofagi da questi topi ERMAP-/- e li hanno trasferiti in topi normali con colite indotta da DSS (dopo aver “svuotato” questi ultimi dei loro macrofagi). Risultato? La colite in questi topi è peggiorata! Questo conferma che la presenza di ERMAP sui macrofagi è cruciale per il suo effetto protettivo.
Hanno anche lavorato in vitro con una linea cellulare di macrofagi (RAW264.7). Quando “spegnevano” l’espressione di ERMAP in queste cellule, notavano una ridotta capacità di polarizzarsi verso M2 e, se messe a contatto con cellule T, queste ultime si attivavano e proliferavano di più. Un’ulteriore prova del nove!
La Via dell’Inflammasoma NLRP3: Un Meccanismo Chiave
Ma c’è di più! Per capire ancora più a fondo i meccanismi molecolari, i ricercatori hanno analizzato l’espressione genica globale nei macrofagi. Hanno scoperto che ERMAP sembra inibire una via di segnalazione infiammatoria molto importante, quella che coinvolge la famiglia di proteine NOD-like receptor (NLR), e in particolare l’inflammasoma NLRP3.
L’inflammasoma NLRP3 è una piattaforma proteica che, una volta attivata da segnali di danno o stress cellulare, scatena una potente risposta infiammatoria, portando alla produzione di citochine come IL-1β. È un po’ come un sistema d’allarme che, se suona troppo spesso o troppo forte, fa più danni che altro.
Ebbene, lo studio ha mostrato che nei macrofagi senza ERMAP (o con ERMAP “spento”), i geni chiave della via dell’NLRP3 (come NLRP3 stesso, Caspase-1, GSDMD e IL-1β) erano più espressi. Al contrario, nei topi con colite trattati con ERMAP-Ig, l’espressione di questi geni nel colon era significativamente ridotta. Questo suggerisce che ERMAP potrebbe esercitare parte del suo effetto benefico proprio “calmando” l’iperattività dell’inflammasoma NLRP3 nei macrofagi.

Questo è un tassello fondamentale, perché l’iperattivazione dell’inflammasoma è implicata in molte malattie autoimmuni e infiammatorie, IBD incluse. Trovare un modo per modularlo selettivamente è un obiettivo importante della ricerca farmacologica.
Cosa Significa Tutto Questo per il Futuro?
Beh, i risultati di questo studio sono davvero entusiasmanti. Ci dicono che la somministrazione della proteina ERMAP può proteggere dalla colite indotta da DSS nei topi, agendo su più fronti: riprogrammando i macrofagi verso un fenotipo anti-infiammatorio M2, calmando le risposte delle cellule T e, probabilmente, modulando la via dell’inflammasoma NLRP3.
Certo, siamo ancora a livello di studi preclinici su modelli animali, e la strada per arrivare a una terapia per l’uomo è ancora lunga e richiede ulteriori ricerche. Tuttavia, questa scoperta aggiunge un pezzo importante al complesso puzzle della patogenesi delle IBD e identifica ERMAP come un potenziale bersaglio terapeutico innovativo.
Le terapie attuali per le IBD, pur essendo utili, spesso hanno un’efficacia limitata o effetti collaterali importanti a lungo termine. C’è un disperato bisogno di nuove strategie. L’idea di utilizzare una proteina come ERMAP, che agisce “riequilibrando” il sistema immunitario invece di sopprimerlo indiscriminatamente, è affascinante.
Chissà, forse un giorno ERMAP o molecole ispirate al suo meccanismo d’azione potranno offrire una nuova speranza a chi lotta quotidianamente con le malattie infiammatorie croniche intestinali. Io, da inguaribile ottimista e appassionato di scienza, ci spero davvero!
Fonte: Springer







