Virus Epstein-Barr (EBV) nei Bambini: Quando la Carica Virale Diventa un Campanello d’Allarme
Ciao a tutti! Oggi voglio portarvi nel mondo un po’ complesso, ma affascinante, del virus Epstein-Barr, meglio conosciuto come EBV. Molti lo associano alla “malattia del bacio” (la mononucleosi infettiva), ma la sua storia è ben più intricata, specialmente quando parliamo di bambini. Sapete, l’EBV è un compagno di viaggio molto comune: si stima che oltre il 90% degli adulti nel mondo lo abbia incontrato almeno una volta, e spesso l’infezione avviene proprio durante l’infanzia.
Una volta entrato nel nostro corpo, l’EBV è un vero maestro del nascondino: si stabilisce nelle nostre cellule (linfociti B e cellule epiteliali) e lì rimane, spesso in forma latente, per tutta la vita. Il problema è che, a volte, questo virus decide di “risvegliarsi”, riattivandosi e causando infezioni secondarie o ricorrenti. Ed è qui che le cose possono complicarsi.
Ma cosa succede quando l’EBV si attiva nei bambini?
Ecco, è proprio questa la domanda che ci siamo posti in uno studio recente. Volevamo capire meglio cosa succede quando l’infezione da EBV è “attiva” nei più piccoli. In particolare, ci siamo chiesti: c’è un legame tra la quantità di virus presente nel sangue (la cosiddetta “carica di DNA virale”), il tipo di infezione (prima infezione o riattivazione), lo stato del sistema immunitario del bambino e la gravità della malattia?
Per scoprirlo, abbiamo analizzato i dati di un numero enorme di pazienti pediatrici – ben 35.956! – che erano stati sottoposti al test per la carica di DNA dell’EBV in ospedale tra il 2017 e il 2023. Abbiamo classificato questi bambini in base ai livelli di DNA virale e allo stato dell’infezione (se era la prima volta che incontravano il virus o se si trattava di una riattivazione in chi aveva già gli anticorpi IgG, che indicano un’infezione passata – l’abbiamo chiamata “attivazione-IgG+”).
La Carica Virale: Un Indicatore Cruciale
La prima cosa che è saltata all’occhio è stata una correlazione piuttosto netta: più alta era la carica di DNA dell’EBV nel sangue, maggiore era la probabilità di andare incontro a problemi seri. Abbiamo visto un’associazione positiva tra i livelli di DNA virale e:
- Il tasso di mortalità
- L’incidenza di danno renale acuto (AKI)
- Insufficienza respiratoria
- Complicazioni cardiovascolari
- Problemi di coagulazione del sangue
- Danno al fegato
In pratica, una carica virale elevata sembrava mettere a dura prova diversi organi vitali. Ma c’era una soglia specifica oltre la quale il rischio diventava davvero preoccupante? Sì. Abbiamo scoperto che quando la carica di DNA dell’EBV superava 1×10⁵ copie/mL (centomila copie per millilitro di plasma), il rischio di mortalità aumentava drasticamente. Pensate che l’odds ratio aggiustato (una misura statistica del rischio) schizzava a 10.53! Un segnale d’allarme non da poco.
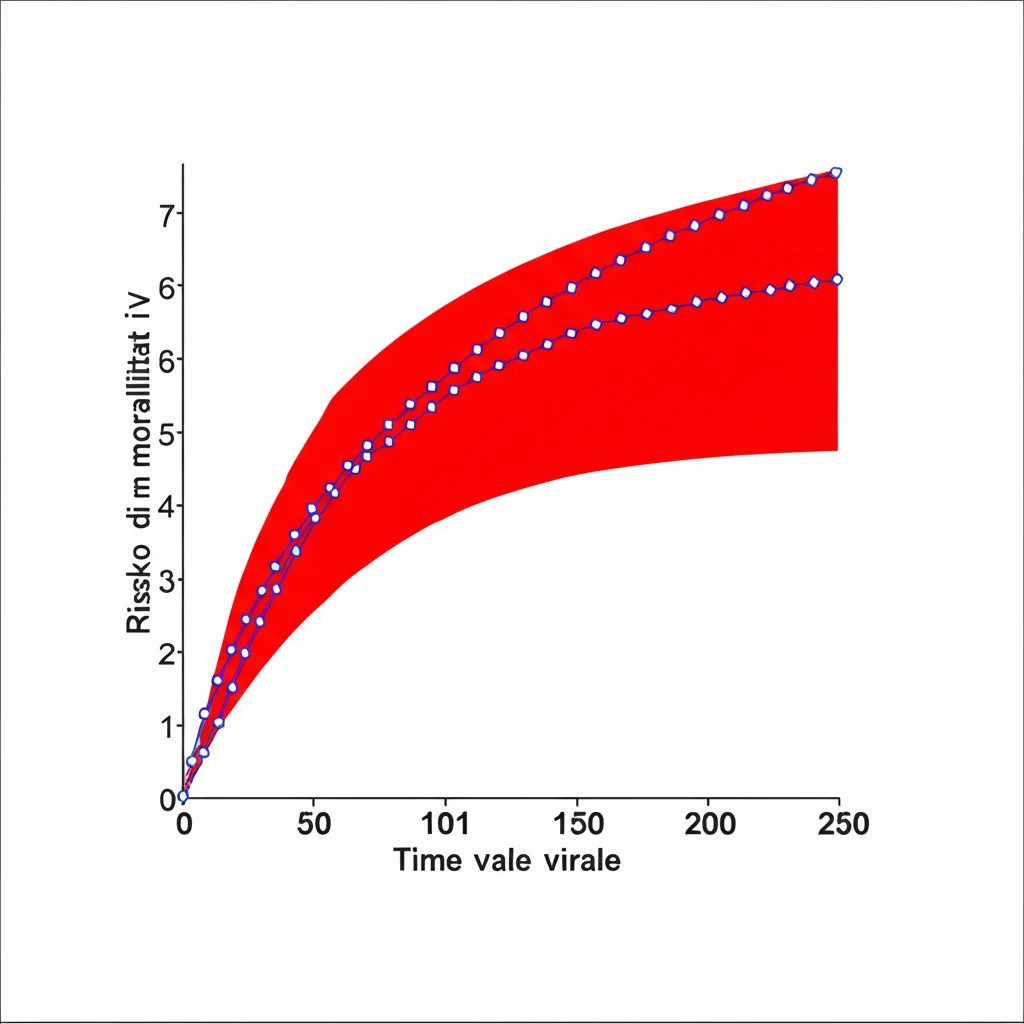
Prima Infezione vs. Riattivazione: Non è la Stessa Storia
Un altro aspetto molto interessante emerso è la differenza tra chi contraeva l’EBV per la prima volta e chi invece sperimentava una riattivazione (attivazione-IgG+). Sebbene una carica virale alta fosse problematica in entrambi i casi, abbiamo notato che l’aumento del tasso di mortalità all’incrementare della carica virale era più marcato nei bambini con infezione riattivata (attivazione-IgG+) rispetto a quelli con infezione primaria. In generale, il gruppo con attivazione-IgG+ aveva un rischio di mortalità circa 2.5 volte maggiore rispetto al gruppo con infezione primaria, a parità di altri fattori.
Questo suggerisce che il modo in cui il corpo reagisce a una riattivazione virale, magari in un contesto immunologico già “segnato” dall’infezione precedente, può portare a conseguenze più severe quando il virus si replica massicciamente. Abbiamo anche visto che la riattivazione (attivazione-IgG+) era più frequente in alcune condizioni specifiche come la mononucleosi cronica attiva (CAEBV), la mononucleosi infettiva (IM), la linfoistiocitosi emofagocitica (HLH) e la sepsi.
Il Ruolo Chiave del Sistema Immunitario
Ma perché alcuni bambini reagiscono così male all’EBV attivo? C’entra il sistema immunitario? Per capirlo meglio, abbiamo analizzato in dettaglio i parametri immunitari di un sottogruppo di pazienti (323 bambini) per cui avevamo dati completi su citochine (le molecole messaggere del sistema immunitario) e tipi di cellule immunitarie (linfociti T, B, cellule Natural Killer – NK).
Utilizzando un modello statistico sofisticato (Gaussian Mixture Model), abbiamo identificato due “profili” immunitari distinti, che abbiamo chiamato Cluster 0 e Cluster 1.
- Cluster 0: Questo gruppo mostrava livelli elevati sia di indicatori pro-infiammatori (come IFN-γ e IL-6) sia di un indicatore anti-infiammatorio (IL-10). Allo stesso tempo, però, avevano un numero ridotto di cellule immunitarie importanti (NK, linfociti B totali, linfociti T helper, linfociti T citotossici). Sembra quasi un sistema immunitario “confuso” o in tilt, che reagisce tanto ma in modo forse disorganizzato e con poche “truppe” efficaci. Ebbene, questo Cluster 0 era associato a tassi più alti di riattivazione (attivazione-IgG+) e, purtroppo, a una mortalità significativamente maggiore rispetto al Cluster 1.
- Cluster 1: Questo gruppo aveva livelli di citochine più contenuti e un numero maggiore di cellule immunitarie. Il loro profilo immunitario sembrava più equilibrato e, infatti, la prognosi era decisamente migliore.

Questo stato del Cluster 0, con alta infiammazione ma anche alta risposta anti-infiammatoria e poche cellule, ricorda un po’ quello che viene chiamato MARS (Mixed Anti-inflammatory Response Syndrome) o addirittura una sorta di paralisi immunitaria, dove il sistema è talmente sotto stress da non funzionare più correttamente. È interessante notare che i bambini con infezione riattivata (attivazione-IgG+) avevano maggiori probabilità di rientrare in questo Cluster 0, suggerendo che la riattivazione possa più facilmente portare a questo squilibrio immunologico pericoloso. Tuttavia, è importante sottolineare che, indipendentemente dal tipo di infezione (primaria o riattivazione), appartenere al Cluster 0 significava avere un rischio di mortalità più alto.
Cosa Ci Portiamo a Casa?
Questo studio ci dice alcune cose fondamentali sull’infezione attiva da EBV nei bambini:
1. La carica di DNA virale è un biomarker potente: Livelli elevati, specialmente sopra le 100.000 copie/mL, sono un forte segnale di pericolo associato a un aumentato rischio di mortalità e danno d’organo.
2. La riattivazione (attivazione-IgG+) è più rischiosa: A parità di carica virale elevata, i bambini con riattivazione sembrano avere una prognosi peggiore rispetto a quelli con infezione primaria.
3. Lo stato immunitario è cruciale: Un profilo immunitario caratterizzato da alta infiammazione (pro e anti) e basso numero di cellule immunitarie (il nostro Cluster 0) è associato a esiti sfavorevoli.

Quindi, cosa dovremmo fare nella pratica clinica? La raccomandazione che emerge è quella di non limitarsi a guardare solo la carica virale, ma di considerare un quadro più completo: misurare simultaneamente il DNA dell’EBV, gli anticorpi specifici (per distinguere tra infezione primaria e riattivazione) e, quando possibile, lo stato immunitario del bambino (citochine e popolazioni cellulari). Questo approccio integrato è particolarmente importante per i bambini con cariche virali molto alte (>1×10⁵ copie/mL) e per quelli che mostrano segni di riattivazione (attivazione-IgG+) o di disregolazione immunitaria (simile al Cluster 0).
Certo, il nostro studio ha dei limiti, come essere stato condotto in un unico centro e avere un campione più piccolo per l’analisi immunologica dettagliata. Serviranno ulteriori ricerche per confermare questi risultati su scala più ampia e per capire meglio le dinamiche temporali tra carica virale e risposta immunitaria.
Ma il messaggio chiave rimane: l’infezione attiva da EBV nei bambini non va sottovalutata. Monitorare attentamente la carica virale, capire se si tratta di una prima infezione o di una riattivazione, e avere un’idea dello stato immunitario del piccolo paziente può davvero fare la differenza nel riconoscere precocemente le situazioni critiche e intervenire nel modo più appropriato.
Fonte: Springer







