Deformità Spinale Adulta: Aspettare Troppo per l’Intervento è un Rischio? La Risposta Potrebbe Sorprenderti!
Ciao a tutti! Oggi voglio parlarvi di un argomento che tocca da vicino molti adulti: la deformità spinale adulta (ASD). Si tratta di un problema complesso della colonna vertebrale che può presentarsi in tanti modi diversi e, diciamocelo, può davvero impattare sulla qualità della vita. Negli ultimi anni, grazie ai progressi nella biomeccanica, nell’anatomia e nelle tecnologie di imaging, ne sappiamo molto di più. È chiaro che queste deformità non riguardano solo come appare la nostra schiena (sui piani coronale, sagittale e assiale), ma influenzano pesantemente come ci sentiamo e come viviamo nel lungo termine, quelli che i medici chiamano patient-reported outcomes (PROs), ovvero i risultati percepiti direttamente da noi pazienti.
Il Fattore Tempo: Quanto Pesa l’Attesa?
Tra i tanti fattori che possono influenzare la prognosi, uno sta emergendo come cruciale: la durata dei sintomi prima di arrivare all’intervento chirurgico. Vi siete mai chiesti se aspettare troppo possa fare la differenza? Beh, sembra proprio di sì. La durata dei sintomi è il tempo che passa da quando iniziamo ad avere disturbi legati alla deformità spinale (come mal di schiena cronico, dolore alle gambe, difficoltà a camminare) fino a quando decidiamo di consultare un medico o iniziare un trattamento.
Studi su problemi degenerativi lombari e cervicali hanno già mostrato che riconoscere e intervenire precocemente può rallentare la progressione della malattia, ridurre le complicazioni e migliorare i risultati finali per il paziente. Logico, no? Se si aspetta troppo, la deformità spinale può peggiorare gradualmente, portando a danni strutturali gravi, problemi respiratori o cardiaci (se la colonna comprime gli organi), debolezza alle gambe o addirittura paralisi. Insomma, non proprio una passeggiata.
Inoltre, aspettare significa spesso che le strutture della colonna continuano a degenerare e la nostra funzionalità peggiora. Il mal di schiena e il dolore alle gambe cronici non solo limitano le attività quotidiane, ma possono anche causare problemi secondari alle anche e alle ginocchia, come contratture in flessione, peggiorando ulteriormente la situazione. E non dimentichiamo che una deformità che progredisce, con alterazioni come la perdita della lordosi lombare, rende l’intervento chirurgico più complesso e il recupero post-operatorio più difficile.
Ecco perché esplorare a fondo l’impatto della durata dei sintomi è fondamentale per guidare le decisioni cliniche, ottimizzare le strategie di trattamento e, alla fine, migliorare la nostra vita.
Lo Studio: Cosa Abbiamo Scoperto?
Recentemente, ho letto uno studio molto interessante (pubblicato su Springer, trovate il link alla fine!) che ha cercato di fare luce proprio su questo: esiste una relazione tra quanto tempo passiamo con i sintomi prima dell’intervento e come staremo dopo? E c’è forse una sorta di “effetto dose-risposta”, cioè più aspettiamo, peggio è?
I ricercatori hanno analizzato retrospettivamente i dati di pazienti operati per ASD tra il 2018 e il 2022. Hanno incluso persone che avevano fallito almeno sei mesi di trattamento conservativo e presentavano criteri radiografici specifici (come un certo grado di disallineamento tra bacino e lordosi lombare, inclinazione pelvica, ecc.). Hanno escluso i più giovani, chi aveva già subito interventi alla colonna o chi aveva deformità causate da tumori, infezioni, traumi o condizioni neuromuscolari.
Per rendere il confronto più equo possibile, hanno usato una tecnica statistica chiamata propensity score matching (PSM) per abbinare pazienti con risultati post-operatori “sfavorevoli” (u-PROs, cioè quelli che a 24 mesi non si sentivano “molto meglio” o “leggermente meglio”) con pazienti che avevano avuto risultati “favorevoli” (f-PROs), tenendo conto di età, sesso e indice di massa corporea (BMI). In totale, hanno confrontato 61 pazienti con esiti sfavorevoli con 122 pazienti di controllo.
Il Risultato Clou: La Soglia dei 18 Mesi
E qui viene il bello! Analizzando i dati, tenendo conto di tanti altri fattori che potevano influenzare il risultato (comorbidità, parametri radiologici, tipo di intervento, complicazioni, ecc.), è emerso un quadro chiaro.
Utilizzando modelli statistici lineari, hanno visto che per ogni mese in più di durata dei sintomi prima dell’intervento, il rischio di avere un risultato sfavorevole aumentava del 79% (Odds Ratio = 1.79). Un dato che fa riflettere!
Inoltre, suddividendo i pazienti per durata dei sintomi:
- Chi aveva sintomi da 6 a 18 mesi aveva un rischio simile a chi ne aveva avuti per meno tempo.
- Ma chi superava i 24 mesi di sintomi aveva un rischio nettamente più alto di risultati sfavorevoli (Odds Ratio = 4.74, quasi 5 volte maggiore!).
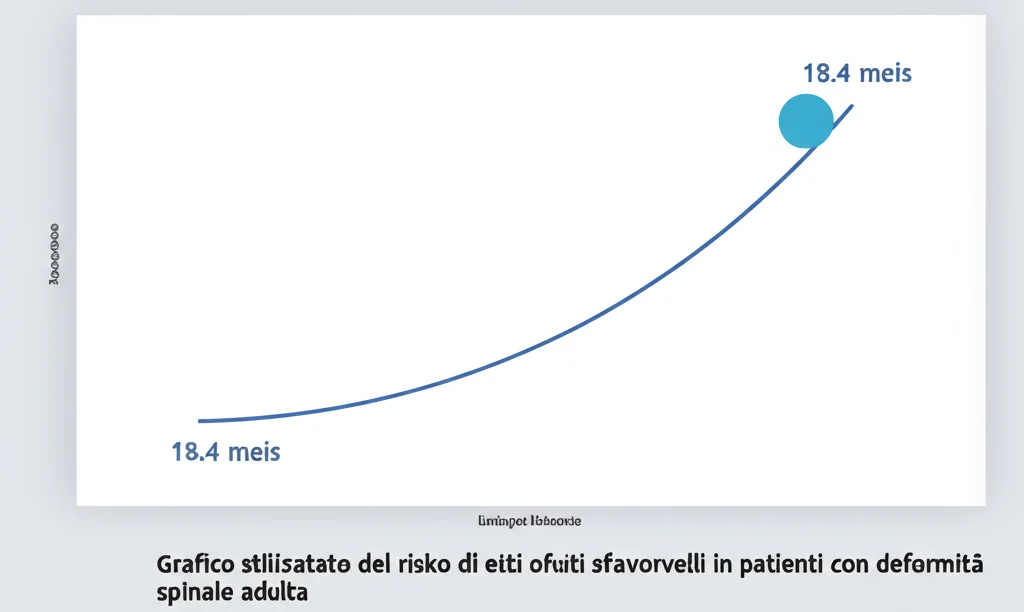
Ma la scoperta forse più affascinante è arrivata usando un’analisi più sofisticata, chiamata restricted cubic splines (RCS), che permette di vedere se la relazione tra durata dei sintomi e rischio è lineare (cioè aumenta sempre uguale) o se c’è un punto di svolta. Ebbene, hanno trovato una relazione non lineare significativa. In pratica, il rischio non sale gradualmente allo stesso modo per tutto il tempo. C’è un momento in cui la curva si impenna.
Questo “punto di svolta”, questa soglia critica, è stata identificata a circa 18.4 mesi. Superata questa durata dei sintomi, il rischio di non stare bene dopo l’intervento aumenta in modo sostanziale. Per confermare questo valore, hanno usato anche un’altra tecnica (la curva ROC), che ha indicato un cut-off ottimale a 18.5 mesi, corroborando il risultato precedente.
Perché Aspettare Oltre i 18 Mesi Fa la Differenza?
Ma perché proprio intorno ai 18 mesi? Lo studio non stabilisce una causa diretta, ma possiamo ipotizzare diverse ragioni, come suggerito anche dai ricercatori e da altre ricerche:
- Decondizionamento fisico: Più tempo passiamo con dolore e limitazioni, più il nostro corpo si “abitua” a funzionare male, i muscoli si indeboliscono, la forma fisica generale peggiora. Recuperare dopo l’intervento diventa più lungo e difficile.
- Danno nervoso: Se le radici nervose rimangono compresse a lungo, possono danneggiarsi. Anche se l’intervento chirurgico libera la compressione, il nervo potrebbe impiegare molto più tempo a recuperare, o non recuperare del tutto.
- Peggioramento strutturale: Come dicevamo, la deformità può peggiorare, rendendo l’intervento tecnicamente più complesso e potenzialmente meno efficace nel ripristinare un allineamento ottimale.
- Fattori psicologici: Vivere a lungo con dolore cronico e disabilità può avere un impatto sull’umore, sulle aspettative e sulla percezione del risultato chirurgico.
Cosa Significa Tutto Questo per Noi Pazienti e per i Medici?
Questa scoperta ha implicazioni importanti. Prima di tutto, sottolinea l’importanza di non temporeggiare eccessivamente una volta che il trattamento conservativo (fisioterapia, farmaci, ecc.) si è dimostrato inefficace. Certo, nessuno vuole correre sotto i ferri, e un periodo di trattamento conservativo appropriato è fondamentale. Ma questo studio suggerisce che esiste una “finestra temporale” oltre la quale i benefici dell’intervento potrebbero essere ridotti.
Per i chirurghi, sapere che una durata dei sintomi superiore ai 18 mesi è un predittore di risultati potenzialmente peggiori è utile per diversi motivi:
- Può aiutare a consigliare meglio i pazienti sulle aspettative post-operatorie. Se un paziente arriva all’intervento dopo anni di sintomi, è giusto che sappia che il recupero potrebbe essere più lungo o meno completo rispetto a chi è intervenuto prima.
- Sottolinea l’importanza di un follow-up regolare per i pazienti in trattamento conservativo e di considerare l’opzione chirurgica in tempi ragionevoli quando indicato.
- Potrebbe incentivare un invio più tempestivo allo specialista chirurgo da parte dei medici di base o di altri specialisti, una volta esaurite le opzioni conservative.
Qualche Cautela (Come Sempre nella Scienza)
È giusto anche menzionare i limiti dello studio. Si tratta di uno studio retrospettivo, condotto in un unico centro e con un numero di pazienti non enorme. Questo significa che i risultati potrebbero non essere generalizzabili a tutti e ovunque. Inoltre, la durata dei sintomi è stata riportata dai pazienti e potrebbe non essere precisissima. Infine, lo studio non ha distinto tra i diversi tipi di sintomi (es. dolore radicolare vs claudicatio neurogena) o la loro gravità, fattori che potrebbero anch’essi influenzare l’esito.
Serviranno sicuramente altri studi, magari multicentrici e prospettici, per confermare questi risultati e approfondire ulteriormente la questione.

In Conclusione: Il Tempo è Davvero Prezioso
Nonostante i limiti, il messaggio che emerge da questa ricerca è forte e chiaro: nel contesto della deformità spinale adulta, il tempo conta. Esiste una soglia, intorno ai 18 mesi di sintomi, superata la quale il rischio di non ottenere i risultati sperati dall’intervento chirurgico correttivo aumenta significativamente.
Quindi, se state combattendo con sintomi legati a una deformità spinale e il trattamento conservativo non sta dando i frutti sperati, parlatene apertamente con il vostro medico. Non aspettate che la situazione peggiori troppo. Un intervento tempestivo, quando indicato, potrebbe davvero fare la differenza per il vostro futuro benessere.
Spero che questa chiacchierata vi sia stata utile! Alla prossima!
Fonte: Springer







