Doppio Intervento Salvavita: Sfida Chirurgica su Aorta Fragile in Paziente con Sindrome di Turner
Ciao a tutti! Oggi voglio parlarvi di un caso medico che mi ha particolarmente colpito, una di quelle storie che mostrano quanto possa essere complessa e allo stesso tempo affascinante la medicina moderna, specialmente quando si affrontano condizioni rare e rischiose. Parliamo della Sindrome di Turner e delle sue implicazioni cardiovascolari, un argomento che merita davvero attenzione.
La Sindrome di Turner e il Rischio Aortico: Un Legame Pericoloso
Prima di tuffarci nel caso specifico, due parole sulla Sindrome di Turner (TS). È una condizione genetica che colpisce le donne, causata da un’anomalia del cromosoma X. Le caratteristiche più note sono la bassa statura e problemi nello sviluppo, ma quello che forse non tutti sanno è che queste pazienti hanno un rischio enormemente più alto – si parla di 100 volte superiore alla popolazione femminile generale! – di andare incontro a problemi aortici, in particolare la temibile dissezione aortica. Pensate che la mortalità per dissezione in queste pazienti sfiora il 60%. Non a caso, le ultime linee guida internazionali classificano la TS tra le Malattie Ereditarie dell’Aorta Toracica (HTAD), mettendola sullo stesso piano di altre condizioni genetiche note per la fragilità aortica, come la Sindrome di Marfan. Questo significa che l’aorta, il vaso sanguigno principale che parte dal cuore, è intrinsecamente più debole e suscettibile a lacerazioni (dissezioni) o dilatazioni (aneurismi).
Il Caso: Una Giovane Donna in Emergenza
Ed eccoci al cuore della nostra storia. Una giovane donna di 29 anni, con diagnosi di Sindrome di Turner fin dalla nascita, arriva al nostro centro lamentando un forte dolore alla schiena. Gli esami scattano subito l’allarme: una dissezione aortica acuta di tipo B (cioè una lacerazione della parete interna dell’aorta nel tratto discendente, dopo l’origine dei vasi per le braccia e la testa) e, come se non bastasse, un aneurisma della radice aortica, ovvero un rigonfiamento pericoloso proprio alla base dell’aorta, dove si attacca al cuore. L’ecocardiogramma rivela anche una valvola aortica bicuspide (con due lembi invece dei normali tre), un’altra anomalia spesso associata alla TS che può aumentare ulteriormente i rischi.
Inizialmente, la pressione sanguigna viene tenuta sotto controllo e i sintomi sembrano gestibili. Ma la situazione precipita dopo soli 5 giorni. Il dolore alla schiena si intensifica terribilmente. Una nuova TAC di controllo mostra che le cose si sono complicate: la dissezione è peggiorata, diventando “a tre canali” (un segno di maggiore instabilità della parete aortica), c’è un aumento del versamento pleurico (liquido attorno ai polmoni) e l’aorta discendente si è ulteriormente dilatata. La radice aortica, già grande (47 mm), presenta un Indice di Dimensione Aortica (ASI) molto elevato (3.2 cm/m²), un parametro che rapporta il diametro aortico alla superficie corporea e che indica un rischio significativo.

La Strategia Chirurgica: Un Approccio in Due Tempi
A questo punto, l’intervento chirurgico diventa non solo necessario, ma urgente. Ma come procedere? Trattare prima la dissezione acuta, più a rischio di rottura imminente o di malperfusione (scarso afflusso di sangue agli organi), o l’aneurisma della radice? La scelta è caduta sulla dissezione. Si decide per un approccio chirurgico in due tempi (two-stage surgery).
Fase 1: Affrontare la Dissezione Acuta. L’intervento viene eseguito tramite una toracotomia posterolaterale sinistra (un’incisione sul fianco). Si entra nel torace e si conferma la presenza di versamento, ma fortunatamente non ci sono segni di rottura franca. Si instaura la circolazione extracorporea (la macchina cuore-polmone) e, in ipotermia moderata (abbassando la temperatura corporea a circa 30°C) e arrestando temporaneamente la circolazione, si procede alla sostituzione dell’aorta discendente e di una parte dell’arco aortico. Viene utilizzato un innesto protesico (una sorta di “tubo” artificiale) per sostituire il tratto malato. Si presta particolare attenzione a preservare il flusso di sangue al cervello durante la procedura (perfusione cerebrale selettiva) e si ricostruiscono le arterie principali che originano dall’arco. L’intervento è lungo e complesso (quasi 9 ore!), ma riesce senza complicazioni immediate. La paziente viene dimessa dopo 16 giorni.
Tre Mesi Dopo: Completare l’Opera
Dopo il primo intervento, inizia un periodo di attenta osservazione e recupero. La paziente deve riprendersi fisicamente e mentalmente da un’operazione così importante. Nel frattempo, ulteriori esami (come una coronarografia) rivelano anche una piccola anomalia: una fistola coronarica (una comunicazione anomala tra un’arteria coronaria e l’arteria polmonare). Dopo circa due mesi si pianifica il secondo intervento, che viene eseguito a tre mesi dal primo.
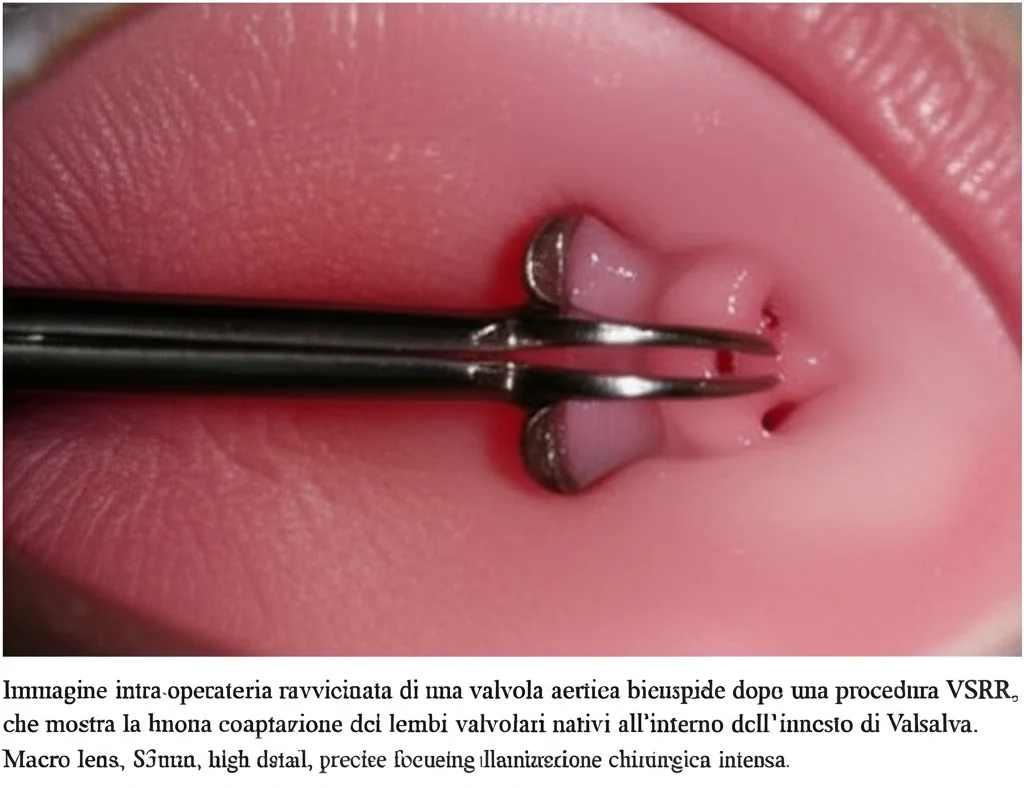
Fase 2: Riparare la Radice Aortica e l’Arco Residuo. Questa volta si accede al cuore tramite una sternotomia mediana (l’incisione classica al centro del petto). Si instaura nuovamente la circolazione extracorporea. Prima di tutto, si identifica e si lega la fistola coronarica. Poi, il cuore della procedura: la sostituzione della radice aortica con risparmio della valvola (Valve-Sparing Root Replacement – VSRR). Nonostante la valvola fosse bicuspide, i suoi lembi erano in buone condizioni e non c’era rigurgito significativo. Questo ha permesso di utilizzare una tecnica sofisticata (con un innesto speciale chiamato Valsalva graft) che sostituisce la radice aortica dilatata ma preserva la valvola nativa della paziente. Un vantaggio enorme per una giovane donna! Successivamente, sempre in arresto circolatorio ipotermico, si sostituisce il tratto rimanente dell’arco aortico, collegandolo all’innesto del primo intervento. Anche questa operazione è lunga (oltre 10 ore), ma ha successo. L’ecocardiogramma post-operatorio conferma l’assenza di rigurgito aortico. La paziente viene dimessa dopo 17 giorni, senza complicazioni.
Perché Questa Strategia? Riflessioni e Linee Guida
La scelta di un approccio in due tempi, sebbene impegnativo, si è rivelata vincente. Perché?
- Gestione del Rischio Immediato: La dissezione acuta rappresentava il pericolo maggiore a breve termine. Affrontarla per prima era prioritario.
- Evitare TEVAR: Nelle malattie ereditarie come la TS (e la Marfan), la riparazione endovascolare toracica (TEVAR), una tecnica meno invasiva, è generalmente sconsigliata a causa dell’alto tasso di complicanze a lungo termine sulla parete aortica fragile. La chirurgia aperta, sebbene più invasiva, offre risultati più duraturi in questi pazienti.
- Recupero tra le Fasi: Lasciare un intervallo di 3 mesi ha permesso alla paziente di recuperare dal primo intervento (eseguito tramite toracotomia, un accesso impegnativo) prima di affrontare il secondo (tramite sternotomia).
- Indicazioni Chirurgiche nella TS: Le linee guida su quando operare l’aorta nella TS sono in continua evoluzione. In passato si usava molto l’ASI. Le linee guida più recenti (EACTS/STS, ACC/AHA) considerano la TS una HTAD e suggeriscono di intervenire sulla radice/aorta ascendente anche con diametri inferiori rispetto alla popolazione generale (ad esempio, ≥ 45 mm in presenza di fattori di rischio come una pregressa dissezione, o un ASI ≥ 2.5 cm/m² in pazienti sopra i 15 anni con fattori di rischio). Questa paziente rientrava pienamente in queste indicazioni.
- VSRR Possibile: La possibilità di eseguire una VSRR, preservando la valvola natia, è stata un grande successo, specialmente considerando la giovane età della paziente e la presenza della valvola bicuspide.
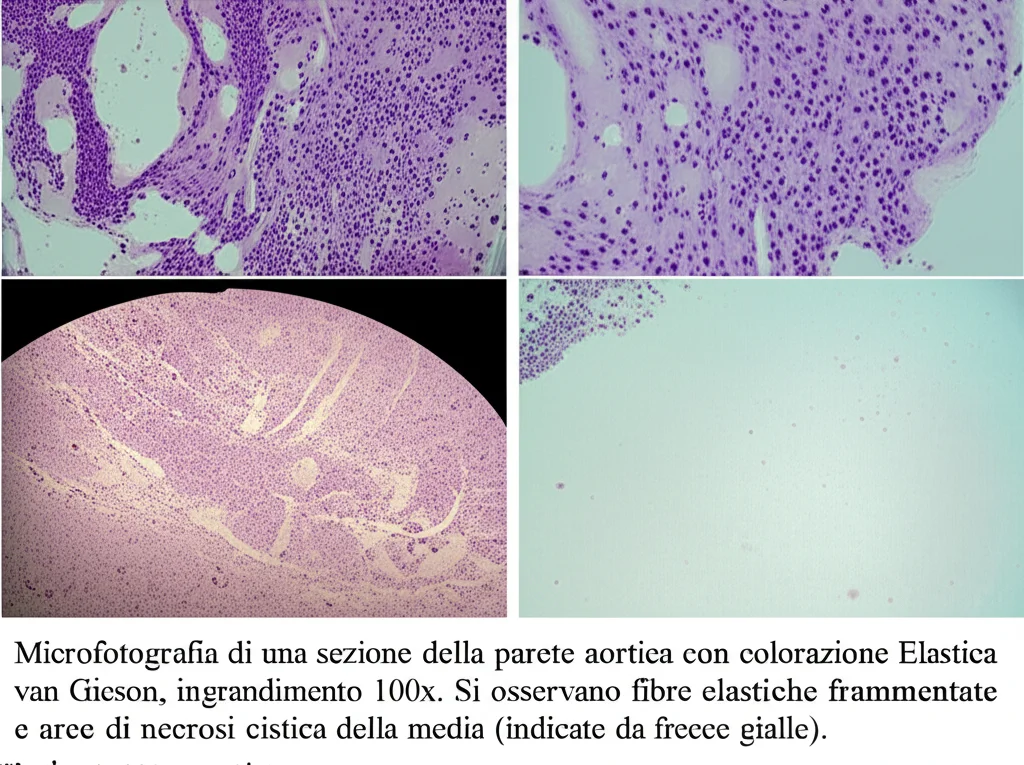
L’esame istologico del tessuto aortico rimosso ha confermato la diagnosi, mostrando i segni tipici della degenerazione della parete (necrosi cistica della media), confermando la fragilità intrinseca del vaso.
Un Successo che Insegna
A tre anni dagli interventi, la paziente sta bene e non ha avuto ulteriori eventi aortici. Questo caso è emblematico della complessità della gestione chirurgica delle complicanze aortiche nella Sindrome di Turner. Dimostra come un approccio personalizzato, pianificato in più fasi e basato sulle più recenti evidenze e linee guida, possa portare a risultati eccellenti anche in situazioni ad altissimo rischio. È fondamentale un monitoraggio stretto e continuo di queste pazienti, data la loro predisposizione a problemi aortici per tutta la vita. Ogni caso come questo aggiunge un tassello importante alla nostra comprensione e ci aiuta a definire strategie sempre migliori per queste pazienti fragili ma coraggiose.
Fonte: Springer







