Occhio al COVID: Cosa Succede Davvero alla Nostra Retina Dopo l’Infezione?
Ciao a tutti! Oggi voglio parlarvi di un argomento che, ne sono certo, incuriosirà molti. Abbiamo passato anni a sentir parlare di COVID-19, dei suoi effetti sui polmoni, sul cuore, ma quanti di voi hanno mai pensato a cosa può succedere ai nostri occhi? Beh, preparatevi, perché quello che abbiamo scoperto è tanto affascinante quanto importante.
Da quando il SARS-CoV-2 ha fatto la sua comparsa, abbiamo notato un aumento di alcune patologie oculari piuttosto rare. Una di queste si chiama Neuroretinopatia Maculare Acuta, o AMN per gli amici. Sembra un nome complicato, ma cercherò di spiegarvelo in modo semplice. Immaginate la macula, quella piccola area al centro della retina responsabile della visione nitida e dettagliata: ecco, l’AMN la colpisce, creando delle piccole aree scure nel campo visivo, come delle ombre fastidiose.
L’indagine: cosa abbiamo cercato di capire?
Nel nostro studio, ci siamo concentrati proprio sui pazienti che hanno sviluppato AMN dopo aver contratto il COVID-19. Volevamo capire meglio cosa succede esattamente nella retina usando una serie di tecniche di imaging avanzate, quello che chiamiamo “imaging multimodale del fondo oculare”. È come avere una mappa super dettagliata di ciò che accade strato per strato, vaso per vaso.
Abbiamo seguito 15 pazienti, per un totale di 29 occhi (sì, a volte la malattia colpisce entrambi gli occhi!), per un periodo di 3 mesi. Alcuni di questi pazienti avevano solo AMN, altri invece presentavano AMN combinata con un’altra condizione chiamata maculopatia acuta paracentrale media (PAMM). Giusto per darvi un’idea, l’età media dei nostri pazienti era intorno ai 31 anni, quindi persone relativamente giovani. Tutti, ovviamente, erano risultati positivi al test per il COVID-19 e avevano avuto febbre prima che comparissero i sintomi oculari, in media un paio di giorni dopo.
I primi risultati: uno sguardo dentro l’occhio
All’inizio della nostra osservazione, abbiamo notato alcune cose interessanti. Nello strato nucleare esterno della retina (ONL), uno strato cruciale per i fotorecettori, non c’era un assottigliamento significativo in nessuno dei due gruppi. Tuttavia, nei pazienti con AMN e PAMM (il gruppo AMN_PAMM), abbiamo visto una riduzione notevole dello spessore della retina esterna e di quella totale. Questo non accadeva nel gruppo con solo AMN.
Poi, abbiamo usato una tecnica super figa chiamata angio-OCT (OCTA), che ci permette di vedere i vasi sanguigni della retina senza usare mezzi di contrasto. E qui la sorpresa: nei pazienti di entrambi i gruppi, la densità dei vasi nei plessi capillari intermedi (ICP) e profondi (DCP) era diminuita. Immaginatevi delle autostrade meno trafficate del solito. Curiosamente, però, la densità vascolare nel plesso capillare peripapillare radiale (RPCP) e nel plesso vascolare superficiale (SVP) era invece aumentata. Forse un tentativo di compensazione?
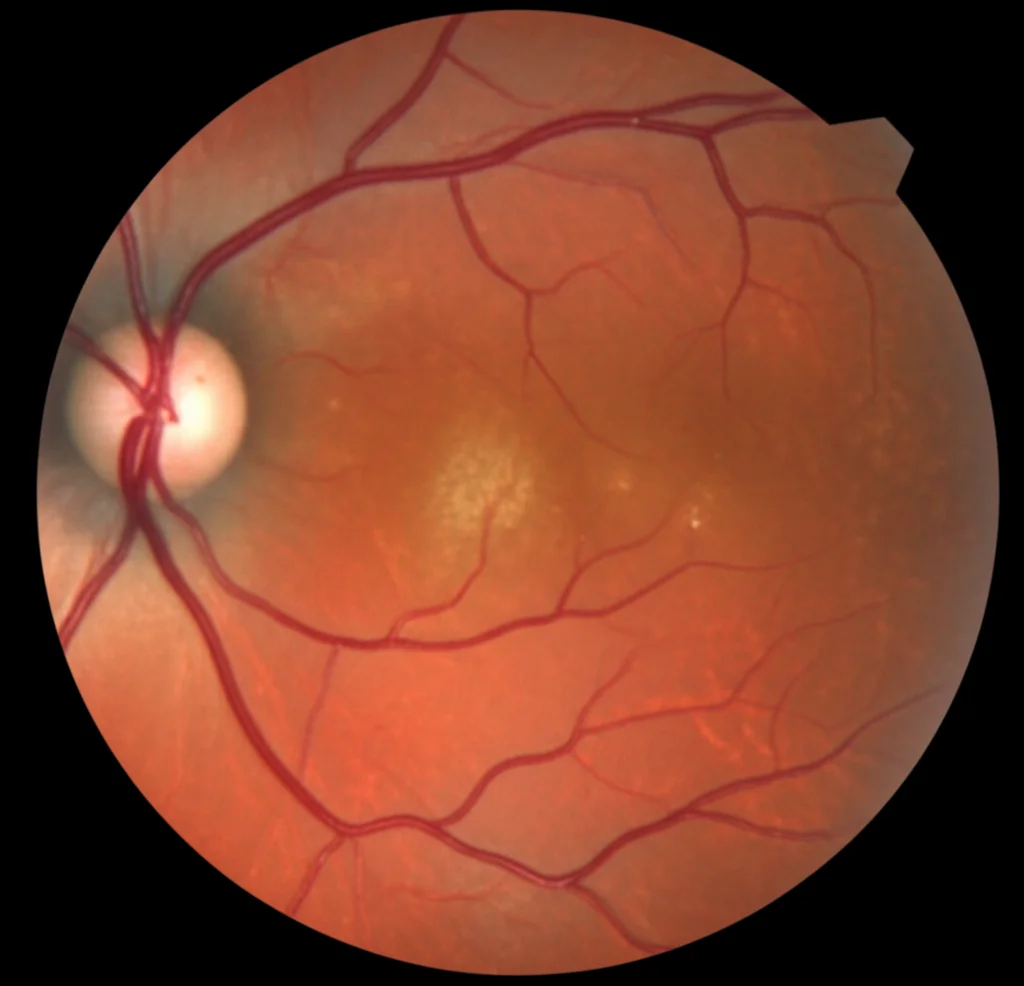
Le lesioni tipiche dell’AMN apparivano come aree rosso-brunastre, a forma di cuneo o petalo, puntate verso il centro della macula. Con l’OCT spettrale (SD-OCT), queste lesioni si manifestavano come un aumento della riflettività negli strati esterni della retina, con una discontinuità della banda ellissoide e della zona dei fagosomi, strutture fondamentali per la salute dei fotorecettori.
Un dato curioso: le lesioni da AMN sembravano verificarsi più frequentemente nel quadrante nasale della macula e meno in quello temporale. Questo potrebbe essere legato al fatto che il quadrante nasale ha un fabbisogno metabolico più elevato e quindi è più vulnerabile a insulti ischemici.

Il COVID-19, come ormai sappiamo, è una malattia che può colpire diversi sistemi del nostro corpo. Il virus SARS-CoV-2 si lega a una proteina chiamata ACE2, che si trova un po’ ovunque, anche nelle cellule dei vasi sanguigni della retina e della coroide. Questo legame può scatenare infiammazione, problemi ai vasi e persino la formazione di piccoli trombi, un po’ come succede nei polmoni. Questi microtrombi possono ostruire i capillari retinici, portando a una riduzione dell’apporto di sangue e ossigeno ai tessuti.
Dopo tre mesi: cosa è cambiato?
Dopo tre mesi di follow-up, la situazione si era evoluta. Lo spessore dello strato nucleare esterno (ONL), così come quello della retina esterna e totale, era diminuito in entrambi i gruppi. Questo suggerisce un certo grado di danno o atrofia dei fotorecettori nel tempo.
Per quanto riguarda la densità vascolare, nel gruppo AMN_PAMM abbiamo osservato una diminuzione significativa della densità dei vasi nel RPCP e SVP. Sembra quasi che quel tentativo iniziale di compensazione sia venuto meno, o che il danno vascolare si sia esteso.
E la vista? Qui c’è una notizia parzialmente buona: l’acuità visiva è migliorata significativamente solo nel gruppo con AMN “pura”. Nel gruppo AMN_PAMM, purtroppo, non abbiamo visto un miglioramento significativo. Pensiamo che il miglioramento nel gruppo AMN possa essere legato a un aumento dell’indice vascolare coroideale (CVI). La coroide è uno strato ricchissimo di vasi sotto la retina, fondamentale per il nutrimento dei fotorecettori. Un suo miglior funzionamento potrebbe aver aiutato il recupero visivo.
Le bande iper-riflettenti che avevamo visto all’OCT all’inizio, sia nello strato nucleare esterno che in quello nucleare interno (nei casi di PAMM), erano scomparse nella maggior parte dei pazienti dopo il trattamento (che consisteva in anti-infiammatori e vasodilatatori). Anche la discontinuità della zona ellissoide e dei fagosomi era migliorata molto, segno di un certo recupero strutturale dei fotorecettori, sebbene non sempre completo.
Perché succede tutto questo? Il meccanismo dietro le quinte
L’ipotesi più accreditata è che l’AMN sia causata da un’ischemia, cioè una riduzione del flusso sanguigno, a livello del plesso capillare profondo della retina (DCP). Il COVID-19 sembra aver aumentato l’incidenza di AMN proprio perché il virus può danneggiare i piccoli vasi sanguigni. Come dicevo, il SARS-CoV-2 si lega ai recettori ACE2 presenti sulle cellule endoteliali dei vasi, causando infiammazione vascolare (endotelite) e favorendo la formazione di microtrombi. Questi piccoli coaguli possono “tappare” i capillari retinici, riducendo l’apporto di sangue e ossigeno.
La riduzione della densità vascolare che abbiamo osservato nell’ICP e nel DCP supporta questa teoria. L’aumento iniziale della densità in SVP e RPCP potrebbe essere, come accennavo, un meccanismo compensatorio: se sotto arriva meno sangue, i vasi più superficiali cercano di “pompare” di più.
Ma come si danneggiano i fotorecettori? Si pensa che il danno iniziale avvenga agli assoni e ai terminali sinaptici dei fotorecettori, forse a causa del danno all’estremità distale del DCP. Da lì, il danno si propagherebbe “all’indietro” (via retrograda) coinvolgendo i nuclei e i segmenti interni ed esterni dei fotorecettori. È un po’ come se un problema all’impianto idraulico profondo finisse per danneggiare l’intera struttura della casa.
I fotorecettori sono cellule ad altissimo consumo energetico. L’ossigeno arriva loro principalmente dalla coroide (circa il 90%) e in misura minore dal DCP (10-15%). Se questo apporto viene compromesso, le cellule soffrono. Inoltre, il virus potrebbe attaccare direttamente i coni (un tipo di fotoreccettore) o le cellule di Müller, che sono fondamentali per il supporto e la sopravvivenza dei fotorecettori e per mantenere l’integrità della barriera emato-retinica.
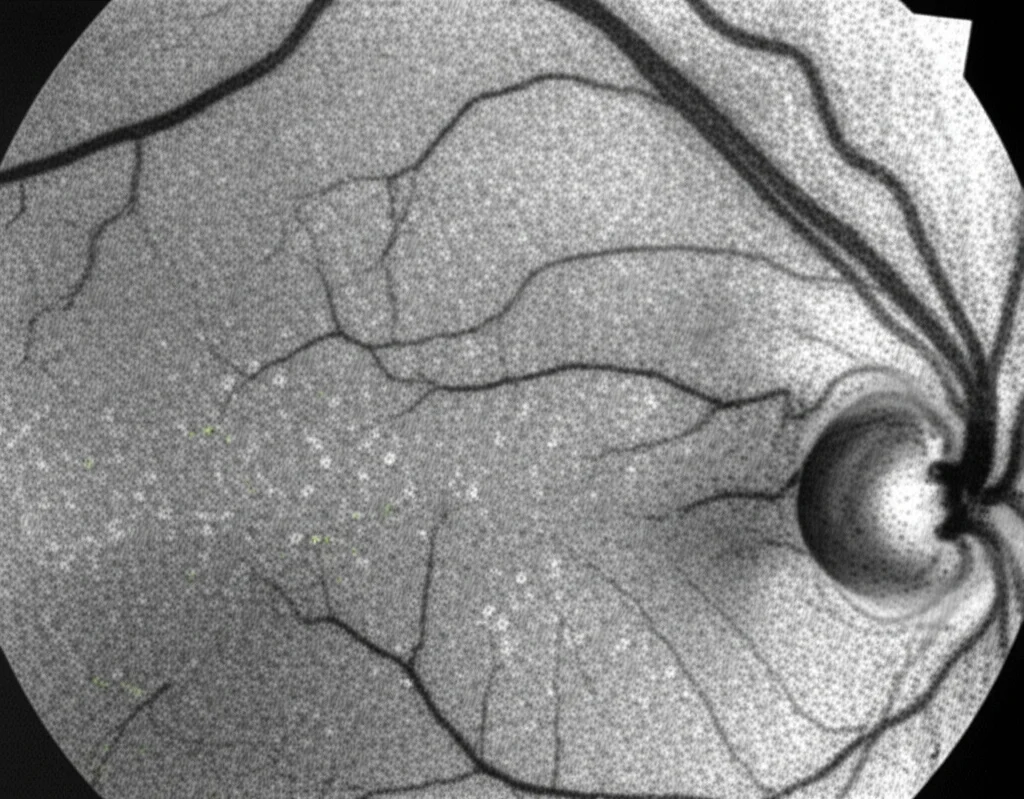
È interessante notare che nei pazienti con AMN e PAMM insieme, il danno ai capillari retinici sembrava più esteso, portando a caratteristiche ischemiche più evidenti come i “cotton wool spots” (fiocchi di cotone) nel 50% degli occhi colpiti. Questi fiocchi sono segno di un infarto localizzato delle fibre nervose.
Cosa ci portiamo a casa e cosa ci aspetta?
In sintesi, il nostro studio conferma che l’infezione da COVID-19 può portare a problemi vascolari nella retina, in particolare una riduzione della densità dei vasi nei plessi capillari profondi e intermedi. Questo può danneggiare i fotorecettori, probabilmente attraverso un meccanismo di ischemia e un successivo danno retrogrado.
Dopo tre mesi, abbiamo visto che il danno ai fotorecettori e l’ischemia retinica tendono a diminuire, ma non sempre si risolvono completamente. Il miglioramento della vista sembra legato a un miglioramento della perfusione coroideale, almeno nei casi di AMN senza PAMM.
Certo, il nostro studio ha delle limitazioni. Ad esempio, non abbiamo indagato a fondo il ruolo dei fattori infiammatori e il follow-up è relativamente breve. Sarebbe importante seguire questi pazienti più a lungo per capire meglio l’evoluzione a lungo termine dell’ischemia retinica e dell’atrofia dei fotorecettori. L’AMN è una malattia rara, quindi raccogliere molti dati è una sfida; studi multicentrici potrebbero aiutarci a confermare questi risultati su una scala più ampia e a capire se i trattamenti attuali sono davvero efficaci, dato che l’AMN può anche autolimitarsi.
Quindi, la prossima volta che pensate al COVID, ricordatevi che anche i nostri preziosi occhi possono risentirne. La ricerca continua, e ogni piccolo passo avanti ci aiuta a comprendere meglio e, speriamo, a proteggere la nostra vista!
Fonte: Springer