Pressione Esofagea Sballata? Occhio alla Chiusura delle Vie Aeree!
Ragazzi, parliamoci chiaro: monitorare la pressione esofagea (Pes) nei pazienti in ventilazione meccanica è una delle cose più utili che possiamo fare in terapia intensiva. Ci dà una finestra quasi diretta sulla pressione pleurica, aiutandoci a personalizzare la ventilazione, a calcolare la pressione transpolmonare e a capire meglio cosa sta succedendo nei polmoni del nostro paziente. Fantastico, no?
Sì, ma c’è un “ma”. Per ottenere dati affidabili, il palloncino esofageo deve essere posizionato correttamente e, soprattutto, calibrato a dovere. E qui casca l’asino, o meglio, qui entra in gioco un fenomeno subdolo che può mandarci completamente fuori strada: la chiusura delle vie aeree (o airway closure, AC).
Cos’è Questa Benedetta Chiusura delle Vie Aeree?
Immaginate le piccole vie aeree, i bronchioli terminali. A volte, specialmente a bassi volumi polmonari (cioè a fine espirazione), queste possono collassare, “chiudersi”. Questo significa che l’aria (e la pressione) non passa liberamente tra le parti più profonde del polmone (gli alveoli) e le vie aeree più grandi, fino alla bocca del paziente dove misuriamo la pressione delle vie aeree (Paw).
Quando succede? Beh, è più comune di quanto pensiamo, specialmente in situazioni come:
- La sindrome da distress respiratorio acuto (ARDS)
- Pazienti obesi
- Edema polmonare idrostatico
- Durante la rianimazione cardiopolmonare (RCP)
In pratica, in molti dei pazienti più critici che vediamo ogni giorno. Il problema è che questa chiusura avviene solo al di sotto di una certa pressione, chiamata pressione di apertura delle vie aeree (Airway Opening Pressure, AOP). Sopra l’AOP, le vie aeree si riaprono e la comunicazione è ristabilita.
Il Dilemma della Calibrazione Standard
Ok, torniamo alla nostra calibrazione della Pes. Nei pazienti passivi (cioè sedati e curarizzati, senza respiro spontaneo), il metodo classico è il “test di occlusione a pressione positiva”. Funziona così: durante una pausa espiratoria, si applica una leggera compressione manuale sul torace e si osservano le variazioni simultanee della pressione delle vie aeree (∆Paw) e della pressione esofagea (∆Pes).
In teoria, se il palloncino è posizionato bene, la compressione dovrebbe far aumentare entrambe le pressioni in modo simile, perché stiamo “schiacciando” l’intero torace. Ci aspettiamo quindi un rapporto ∆Paw/∆Pes compreso tra 0.8 e 1.2. Se il rapporto è in questo range, diciamo “Ok, la Pes è affidabile!”. Se è fuori, pensiamo che il catetere sia messo male o il palloncino sgonfio/troppo gonfio.
L’Inghippo: Quando le Vie Aeree Fanno Muro
Ed ecco il tranello! Tutta la teoria del test di occlusione funziona solo se le vie aeree sono aperte. Se c’è chiusura delle vie aeree e noi facciamo il test a fine espirazione, magari con una PEEP (Pressione Positiva di Fine Espirazione) totale che è inferiore alla AOP del paziente, cosa succede?
Succede che la compressione sul torace fa aumentare la pressione pleurica (e quindi la Pes), ma questa variazione di pressione non viene trasmessa efficacemente alla Paw, perché le vie aeree sono chiuse! Il risultato? La ∆Pes aumenta, ma la ∆Paw aumenta molto meno o quasi per nulla. Il rapporto ∆Paw/∆Pes crolla, magari a valori come 0.4 o anche meno.
A questo punto, noi potremmo erroneamente concludere che la Pes non è affidabile, che il catetere è da riposizionare, e magari rinunciare a un monitoraggio prezioso. Tutto per colpa di quelle vie aeree chiuse!
Le Prove sul Campo (e in Laboratorio)
Questa non è solo un’ipotesi campata in aria. Abbiamo voluto vederci chiaro e abbiamo condotto uno studio (pubblicato su Critical Care, trovate il link in fondo!) proprio su questo problema. Abbiamo usato un modello molto realistico: cadaveri umani trattati con una tecnica speciale (Thiel) che mantiene i tessuti morbidi e le proprietà meccaniche respiratorie simili a quelle dei viventi. Questi modelli, tra l’altro, mostrano spesso una chiusura delle vie aeree spontanea.
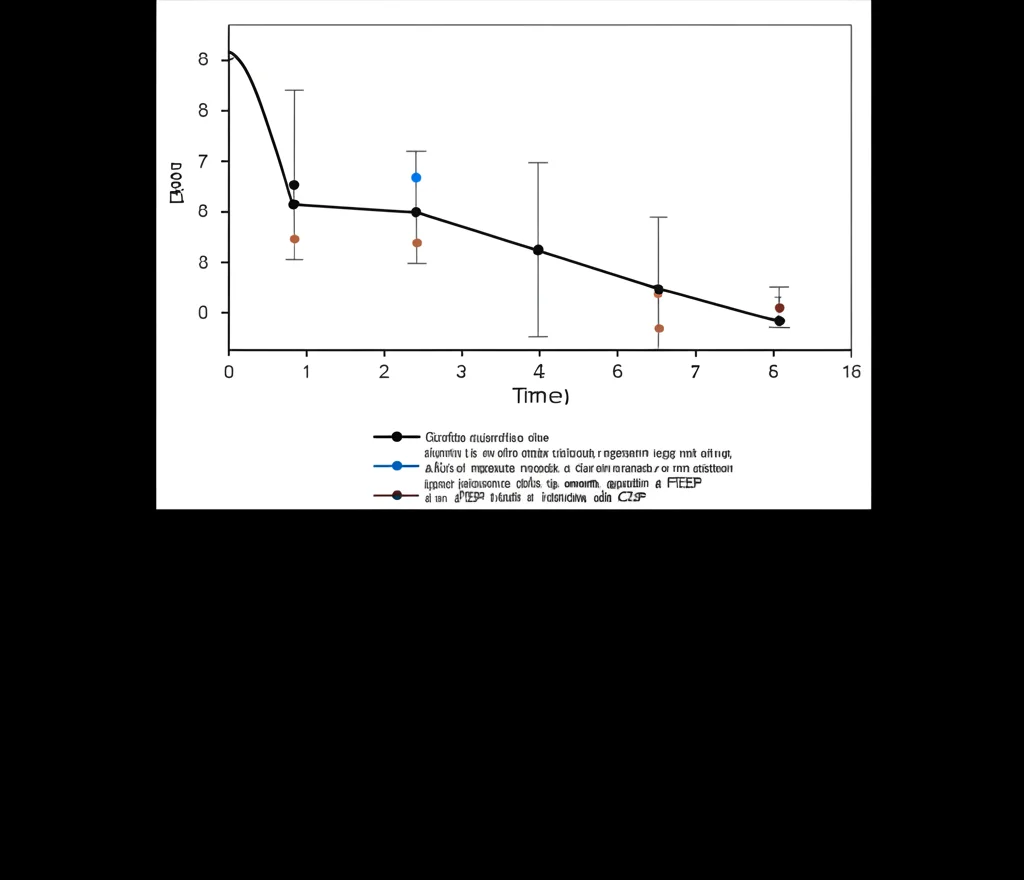
Abbiamo eseguito il test di occlusione in 12 cadaveri, sia a fine espirazione che a fine inspirazione, a diversi livelli di PEEP. I risultati sono stati chiarissimi:
- Quando la PEEP totale era inferiore alla AOP, il rapporto ∆Paw/∆Pes misurato a fine espirazione era bassissimo (in media 0.42), mentre quello misurato a fine inspirazione era perfetto (in media 0.95). Una differenza enorme!
- Quando la PEEP totale era superiore alla AOP (quindi le vie aeree erano aperte anche a fine espirazione), il rapporto era corretto (vicino a 1) in entrambi i casi, sia a fine espirazione che a fine inspirazione.
E non è finita qui. Abbiamo osservato esattamente la stessa cosa in due pazienti reali in terapia intensiva che necessitavano del monitoraggio della Pes. In entrambi, il test a fine espirazione con PEEP bassa dava un rapporto inaccettabile. Ma bastava ripetere il test a fine inspirazione (dove la pressione è più alta e supera l’AOP) oppure aumentare la PEEP sopra l’AOP, e magicamente il rapporto tornava nel range corretto, confermando che il palloncino era posizionato bene fin dall’inizio!
La Soluzione? Calibrare… più in Alto!
Cosa ci insegna tutto questo? Che la chiusura delle vie aeree è un fenomeno reale e può ingannarci pesantemente durante la calibrazione della Pes se usiamo il metodo standard a fine espirazione senza pensarci.
La soluzione, però, è a portata di mano e anche abbastanza semplice:
- Se sospettiamo una chiusura delle vie aeree (o anche solo per sicurezza), potremmo aumentare temporaneamente la PEEP a un livello che pensiamo sia superiore all’AOP del paziente prima di eseguire il test di occlusione a fine espirazione.
- Oppure, ancora più pratico e forse più sicuro, potremmo adottare come nuovo standard quello di eseguire il test di occlusione durante una pausa di fine inspirazione. A fine inspirazione, la pressione nelle vie aeree è al suo picco (pressione di plateau), quasi sempre ben al di sopra dell’AOP, garantendo così che le vie aeree siano aperte e che il test dia un risultato affidabile.
Quest’ultima opzione sembra particolarmente interessante perché ci permette di bypassare il problema dell’AC senza dover necessariamente misurare prima l’AOP (che richiede una manovra specifica, la low-flow inflation). Certo, bisogna avere un minimo di cautela nei pazienti molto instabili emodinamicamente, perché una pausa inspiratoria prolungata aumenta la pressione intratoracica, ma il test di compressione in sé è rapidissimo.
Insomma, la prossima volta che calibrate un palloncino esofageo e ottenete un rapporto ∆Paw/∆Pes stranamente basso, non date subito la colpa al posizionamento! Potrebbe essere colpa della chiusura delle vie aeree. Provate a fare il test a fine inspirazione: potreste avere una bella sorpresa e salvare un monitoraggio prezioso. È un piccolo cambiamento nella pratica, ma può fare una grande differenza per interpretare correttamente la fisiologia del nostro paziente e guidare al meglio la ventilazione meccanica.
Fonte: Springer