Chirurgia Parafalcina: Il Mio Approccio Obliquo Combinato per Preservare il Cervello
Ciao a tutti! Oggi voglio parlarvi di una sfida affascinante nel mio campo, la neurochirurgia, e di come abbiamo sviluppato un approccio innovativo per affrontarla. Parliamo di lesioni parafalcine, quelle situate vicino alla falce cerebrale, quella sorta di “divisorio” tra i due emisferi del nostro cervello. Raggiungerle chirurgicamente può essere complicato, soprattutto perché spesso ci troviamo di fronte a strutture delicate come le vene a ponte (che drenano il sangue dal cervello) o i seni frontali, che preferiremmo non disturbare per evitare complicazioni.
La Sfida: Navigare in Territori Complessi
La scissura interemisferica, quel sottile corridoio tra gli emisferi, è la nostra via d’accesso principale. È un’area densamente popolata: oltre alla falce cerebrale e ai seni sagittali (superiore e inferiore), ci sono le importantissime vene a ponte, la cui anatomia può variare moltissimo da persona a persona. E non dimentichiamo il giro del cingolo, il corpo calloso, le arterie pericallose… insomma, un vero e proprio incrocio nevralgico. La zona vicino al solco centrale, poi, è particolarmente critica per la presenza di vene che drenano la corteccia sensomotoria. Danneggiarle potrebbe avere conseguenze neurologiche serie. Pensate che tra la sutura coronale e il solco postcentrale, le vene possono essere più grandi e numerose, rendendo la navigazione ancora più delicata.
Il Nostro Approccio: SIOA – Selettivo, Obliquo, Combinato
Per superare queste sfide, abbiamo messo a punto quello che chiamo SIOA (Selective Interhemispheric Oblique Approach), un approccio obliquo selettivo interemisferico. L’idea di base è semplice ma potente: combinare la visualizzazione offerta dall’esoscopio (una sorta di microscopio digitale ad alta definizione proiettato su un monitor) con quella dell’endoscopio (una piccola telecamera flessibile o rigida), sfruttando la gravità per aiutarci a retrarre delicatamente il cervello.
Pianificazione Meticolosa: La Chiave del Successo
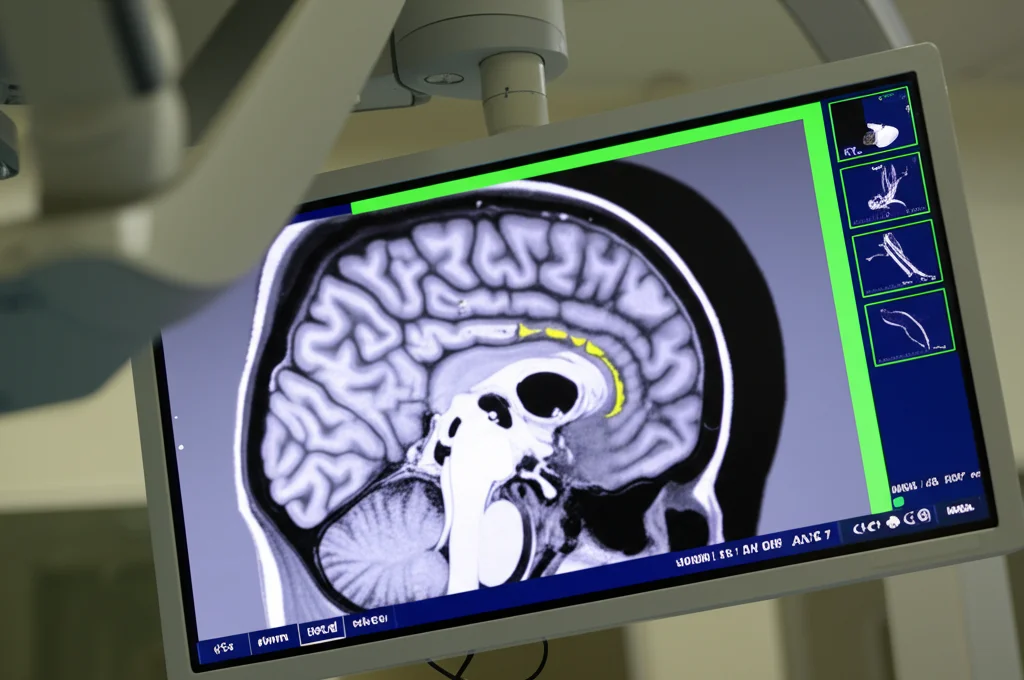
Prima ancora di entrare in sala operatoria, la pianificazione è tutto. Utilizziamo una combinazione di imaging avanzato:
- Tomografia Computerizzata (TC)
- Angio-TC tridimensionale (3D-CTA)
- Risonanza Magnetica (RM)
Questi esami ci permettono di studiare nel dettaglio la posizione della lesione rispetto alle strutture critiche (seni frontali, vene a ponte, aree eloquenti del cervello). Simuliamo al computer il punto d’ingresso ottimale, l’angolo di approccio migliore e la dimensione ideale della craniotomia (l’apertura nel cranio) per minimizzare l’invasività. In sala, usiamo sistemi di neuronavigazione per trasferire queste informazioni con precisione millimetrica sulla superficie della testa del paziente. L’obiettivo è chiaro: arrivare alla lesione preservando tutto ciò che sta intorno. Se una vena importante o un’area funzionale si trova sopra la lesione, scegliamo un approccio obliquo anteriore; se invece dobbiamo evitare i seni frontali, optiamo per un approccio obliquo posteriore.
In Sala Operatoria: Tecnologia e Delicatezza
La posizione del paziente è fondamentale. Solitamente utilizziamo la posizione supina laterale (con il lato interessato verso il basso) o la posizione supina con la lesione al vertice. Questo ci permette di sfruttare la forza di gravità: il cervello tende naturalmente a “cadere” leggermente, aprendo la scissura interemisferica e riducendo la necessità di usare divaricatori manuali, che possono sempre causare qualche trauma. Pratichiamo una piccola incisione cutanea, spesso lungo l’attaccatura dei capelli per ragioni estetiche, e realizziamo la craniotomia su misura che avevamo pianificato.
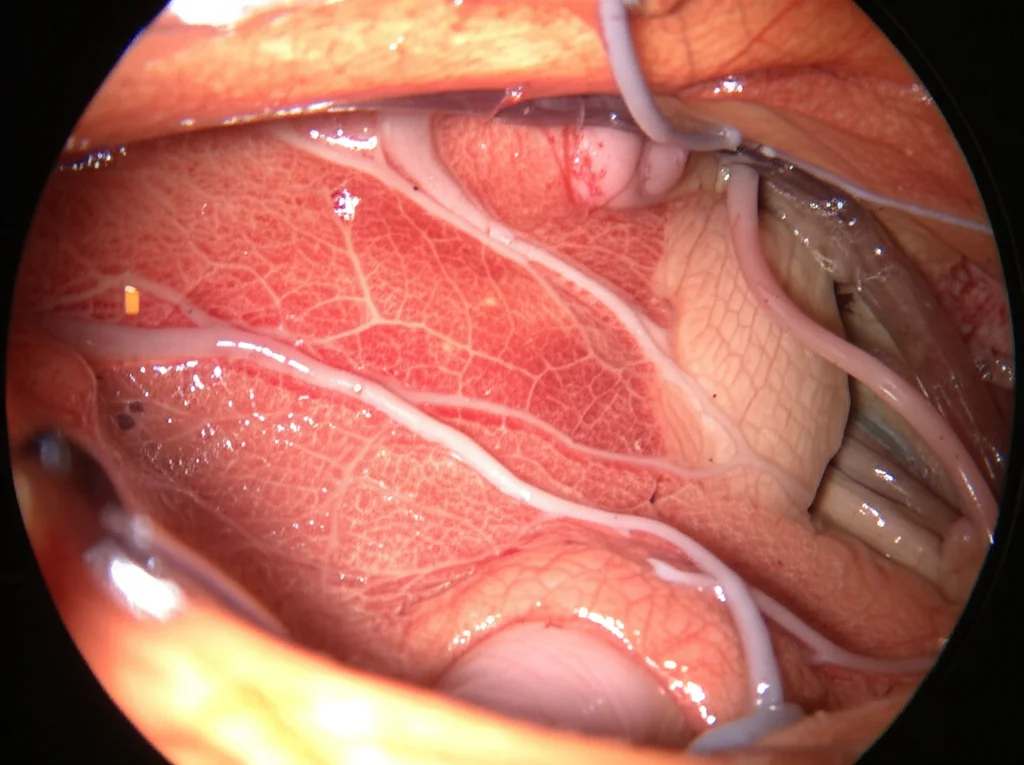
Una volta aperta la dura madre (la membrana che riveste il cervello), inizia la fase cruciale. Utilizziamo principalmente l’esoscopio 3D (nel nostro caso, un ORBEYE della Olympus) che offre una visualizzazione magnifica e tridimensionale su un grande schermo. Questo ci permette di lavorare con precisione incredibile. Tuttavia, anche l’esoscopio ha i suoi angoli ciechi. Ed è qui che entra in gioco l’endoscopio (un piccolo strumento rigido a 0° o 30°). Quando sospettiamo che possa esserci un residuo di tumore nascosto alla vista dell’esoscopio, introduciamo l’endoscopio per “sbirciare” dietro gli angoli e assicurarci di aver rimosso completamente la lesione. È un lavoro di squadra tra due tecnologie di visualizzazione.
Casi Concreti: Il SIOA in Azione
Vi racconto brevemente due casi che illustrano bene la versatilità del SIOA.
Caso 1: Un tumore scoperto casualmente nel lobo frontale, proprio sotto importanti vene a ponte nell’area motoria. Abbiamo usato un SIOA con approccio obliquo anteriore. La gravità ci ha aiutato ad aprire lo spazio necessario nella scissura interemisferica, permettendoci di rimuovere il tumore senza danneggiare le vene né stressare la corteccia motoria. Il paziente non ha avuto deficit neurologici dopo l’intervento.
Caso 2: Un meningioma della falce frontale, in crescita rapida, situato dietro un seno frontale ben sviluppato e con diverse vene a ponte sopra il lobo frontale. Qui, un approccio diretto avrebbe rischiato di aprire il seno frontale o danneggiare le vene. Abbiamo optato per un SIOA con approccio obliquo posteriore. Sfruttando la gravità e l’aiuto dell’endoscopio per le zone nascoste, siamo riusciti a rimuovere completamente il tumore preservando tutte le strutture critiche.
Vantaggi, Limiti e Considerazioni
L’approccio obliquo non è una novità assoluta, ma il SIOA integra queste idee con l’uso combinato di eso/endoscopio e la retrazione assistita dalla gravità in modo sistematico. Il vantaggio principale è la sicurezza: riduciamo drasticamente il rischio di lesioni venose (che possono avere conseguenze catastrofiche) e di apertura dei seni frontali, oltre a minimizzare la retrazione di aree cerebrali importanti.
Certo, l’esoscopio richiede un po’ di adattamento per il posizionamento del monitor e la coordinazione occhio-mano, e l’immagine digitale potrebbe avere un contrasto cromatico leggermente diverso rispetto al microscopio tradizionale. La scelta tra esoscopio e microscopio dipende dalla situazione e dall’esperienza del chirurgo.
Il SIOA è ideale per lesioni parafalcine (come i meningiomi della falce) e lesioni nella parte mediale del cervello. Funziona bene anche per alcune lesioni della fossa cranica anteriore mediale, come nel Caso 2. Non è invece la scelta migliore se c’è un grave gonfiore cerebrale (edema) o se il tumore è così grande da occupare tutta la scissura interemisferica. In questi casi, potrebbero essere più indicati altri approcci (transcorticale o interemisferico basale). Un’altra sfida può essere rappresentata dai tumori molto vascolarizzati, dove l’emostasi (il controllo del sanguinamento) può essere più complessa data la traiettoria obliqua. Stiamo valutando l’utilità dell’embolizzazione preoperatoria in questi casi.
In Conclusione: Precisione e Mininvasività
Il successo del SIOA si basa su:
- Valutazione preoperatoria accurata: Capire l’anatomia specifica del paziente.
- Simulazione precisa: Pianificare punto d’ingresso, direzione e craniotomia.
- Posizionamento strategico: Sfruttare la gravità.
- Tecnologia combinata: Usare esoscopio ed endoscopio al meglio.
- Tecnica meticolosa: Craniotomia minima, emostasi accurata, chiusura a strati per prevenire perdite di liquor.
Come ogni intervento, ci sono rischi generali (infezione, sanguinamento) e specifici, come un possibile ematoma sottodurale postoperatorio, specialmente negli anziani, dovuto alla necessaria aspirazione del liquor per sfruttare la retrazione gravitazionale.
In sintesi, l’approccio SIOA rappresenta per noi un modo elegante, preciso e minimamente invasivo per affrontare lesioni in aree cerebrali complesse, mettendo sempre al primo posto la sicurezza del paziente e la preservazione delle funzioni neurologiche. È un esempio di come la combinazione di pianificazione attenta, comprensione anatomica e tecnologia avanzata possa fare la differenza in neurochirurgia.
Fonte: Springer